Novo istraživanje provedeno je na skupini od 32 iznimno nedonoščadi koja su morala ostati na terapiji antibioticima 21 mjesec, druga skupina od 9 dojenčadi koja su tjedan dana ili manje bila na antibioticima, ali su također bila iznimno nedonoščad, i kontrolna skupina od 17 dojenčadi rođene u terminu ili kasno prije termina, koji nisu primali antibiotike (ili „koji nisu bili antibiotici“). Znanstvenici su koristili kombinaciju DNK sekvenciranja, kulture i računalno bazirane algoritme za razumijevanje crijevnog mikrobioma i vrste gena rezistencije izraženih u ovih nedonoščadi koje su bile izložene antibioticima tijekom i nakon boravka u bolnici. To je uspoređeno s crijevnim mikrobiomom zdrave bebe koja nikada nije dobila antibiotike.
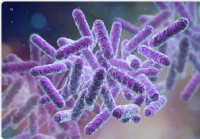
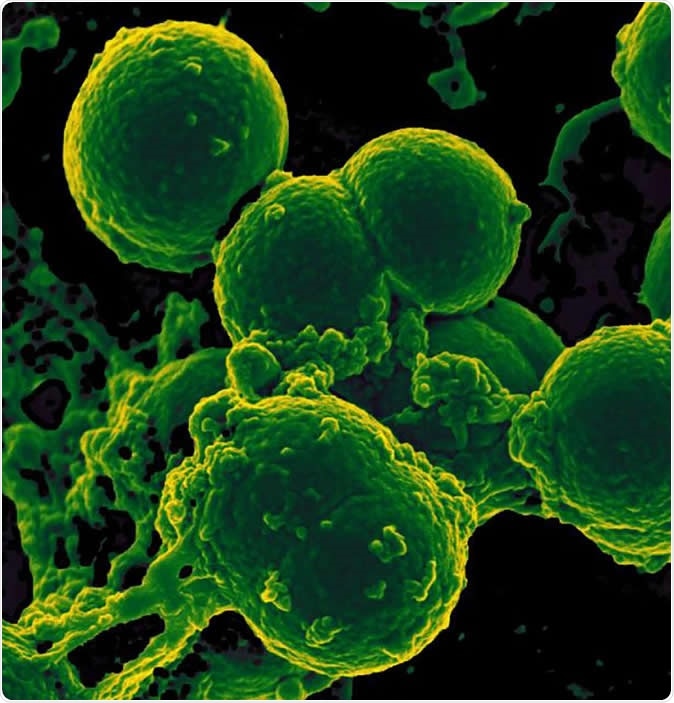 Skenirajuća elektronska mikrografija mikrofona neutrofila koji unosi bakteriju Staphylococcus aureus rezistentnu na meticilin. Zasluga za sliku:NIAID
Skenirajuća elektronska mikrografija mikrofona neutrofila koji unosi bakteriju Staphylococcus aureus rezistentnu na meticilin. Zasluga za sliku:NIAID Rezultati su pokazali da je broj vrsta bakterija u dojenčadi koja su primala produljenu terapiju antibioticima značajno smanjen u usporedbi s skupinom koja se nije liječila antibioticima. Drugo, broj gena u crijevnim bakterijama koji su izrazili rezistenciju na antibiotike bio je mnogo veći u ovoj skupini. Štoviše, neki od ovih gena za otpor bili su usmjereni protiv lijekova kojima beba nikada nije bila izložena - budući da se oni obično ne koriste kod novorođenčadi, poput ciprofloksacina ili kloramfenikola. Istraživači sugeriraju da su ti geni možda potjecali od bakterija otpornih na više lijekova. U ovom slučaju, izloženost jednom od lijekova na koje je bakterija rezistentna može uzrokovati brisanje drugih vrsta, ostavljajući rezistentni soj da se razmnožava. Štoviše, dijete će također pokazati rezistenciju na druge lijekove zbog višestruke rezistencije koju daje gen - bez obzira jesu li ti lijekovi korišteni u tog pacijenta ili ne.
Opet, Ranije studije pokazuju povezanost između kožnih alergija, dijabetes upalne bolesti crijeva, pretilost i psorijaza, i korištenje antibiotika u ranom životu. Učinci mogu biti trivijalni, ali također mogu potaknuti rast patogenih vrsta u crijevima, dok istovremeno inhibira rast "dobrih" bakterija.
Istraživači ove promjene u genomu nazivaju "ožiljci mikrobiote". Ranije studije pokazale su povezanost između alergijskih kožnih poremećaja poput psorijaze ili kožnih alergija, dijabetes, pretilost i upalna bolest crijeva, te liječenje antibioticima tijekom prve godine života.
Sveukupno, bebe koje su dulje vrijeme primale antibiotike nisu uspjele razviti bogat i raznolik crijevni mikrobiom poput beba koje nisu uzimale antibiotike. Bebe izložene antibioticima također izlučuju Enterobacteriaeae, oportunistički patogen koji je bio, u ovom slučaju, rezistentni na lijekove. Tako, vrste koje su se učvrstile u utrobi ovih beba bile su pogođene njihovom rezistencijom na antibiotike. Mikrobiom crijeva može biti neuravnotežen u korist patogenih vrsta, a rezistentne infekcije mogu se s većom lakoćom pojaviti u ove djece zbog njihovog većeg resistoma (ukupna zbirka gena otpornih na antibiotike).
Prema riječima istraživača, “Kolateralna šteta liječenja antibioticima u ranoj dobi i hospitalizacije u nedonoščadi dugotrajna je. Pozivamo na razvoj strategija za smanjenje ovih posljedica kod izrazito ranjive populacije novorođenčadi. ”
Članak je objavljen u časopisu Mikrobiologija prirode 9. rujna, 2019. godine.
 Otpornost na antibiotike udvostručuje se u samo dva desetljeća
Otpornost na antibiotike udvostručuje se u samo dva desetljeća
 Biljna prehrana poboljšava zdravlje srca putem crijevnog mikrobioma
Biljna prehrana poboljšava zdravlje srca putem crijevnog mikrobioma
 Testovi koji se koriste za dijagnostiku GERB -a
Testovi koji se koriste za dijagnostiku GERB -a
 Ne bojte se kolonoskopije
Ne bojte se kolonoskopije
 Perfectus Biomed izlaže na IPS konferenciji u Liverpoolu
Perfectus Biomed izlaže na IPS konferenciji u Liverpoolu
 Gljive i bakterije u crijevima mogu jednako utjecati na ljudsko zdravlje i težinu bolesti
Gljive i bakterije u crijevima mogu jednako utjecati na ljudsko zdravlje i težinu bolesti
 Crijevni mikrobiom je stvarnost i u fetalnom životu
Studija objavljena u časopisu Journal of Clinical Investigation pokazuje da i kod miševa i kod ljudi, crijeva fetusa imaju vlastiti mikrobiom, koji je vjerojatno izveden ravno iz majčinskog organizm
Crijevni mikrobiom je stvarnost i u fetalnom životu
Studija objavljena u časopisu Journal of Clinical Investigation pokazuje da i kod miševa i kod ljudi, crijeva fetusa imaju vlastiti mikrobiom, koji je vjerojatno izveden ravno iz majčinskog organizm
 Ekstrakt sjemena ksilitola i grejpa obećava u sprječavanju infekcije SARS-CoV-2,
studijski nalazi Koronavirusna bolest (COVID-19), uzrokovana teškim akutnim respiratornim sindromom koronavirusa 2 (SARS-CoV-2), nanijela je pustoš u cijelom svijetu. Širila se od svog prvog pojavljiv
Ekstrakt sjemena ksilitola i grejpa obećava u sprječavanju infekcije SARS-CoV-2,
studijski nalazi Koronavirusna bolest (COVID-19), uzrokovana teškim akutnim respiratornim sindromom koronavirusa 2 (SARS-CoV-2), nanijela je pustoš u cijelom svijetu. Širila se od svog prvog pojavljiv
 Nanotehnologija i dijagnostika i liječenje COVID-19
Razvoj nano-biosenzora i cjepiva i lijekova na bazi nanočestica otvorio je novi put prema boljem upravljanju pandemijom koronavirusa 2019. (COVID-19). U nedavno objavljenom članku u časopisu ACS Biom
Nanotehnologija i dijagnostika i liječenje COVID-19
Razvoj nano-biosenzora i cjepiva i lijekova na bazi nanočestica otvorio je novi put prema boljem upravljanju pandemijom koronavirusa 2019. (COVID-19). U nedavno objavljenom članku u časopisu ACS Biom