Egy új vizsgálatot végeztek 32 rendkívül koraszülött csecsemőből álló csoporton, akiknek 21 hónapig antibiotikum -terápiát kellett végezniük, egy másik 9 fős csecsemőcsoport, akik egy hétig vagy rövidebb ideig antibiotikumot szedtek, de rendkívül koraszülöttek is voltak, és egy kontrollcsoport, amely 17 csecsemőből született, akik koraszülött vagy késői koraszülöttek, akik nem kaptak antibiotikumot (vagy „nem antibiotikumot”). A tudósok a DNS -szekvenálás kombinációját használták, kultúrákat és számítógépes algoritmusokat, hogy megértsék a bél mikrobiómát és a rezisztencia gének fajtáját ezekben a koraszülöttekben, akik antibiotikumoknak voltak kitéve mind a kórházi tartózkodás alatt, mind azt követően. Ezt az egészséges csecsemők bélmikrobiómájához hasonlították, akik soha nem kaptak antibiotikumot.
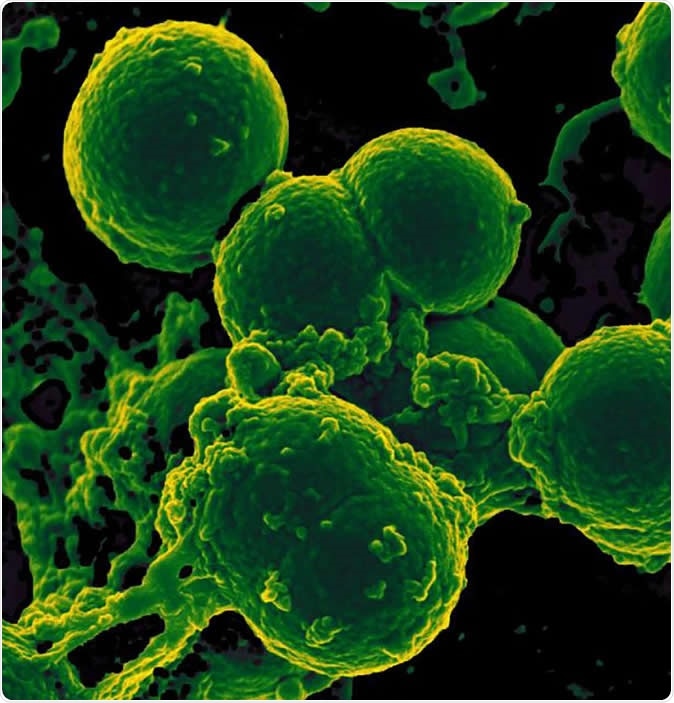 Pásztázó elektronmikroszkópos felvétel a neutrofilekről, amelyek meticillin-rezisztens Staphylococcus aureus baktériumokat fogyasztanak. Kép hitel:NIAID
Pásztázó elektronmikroszkópos felvétel a neutrofilekről, amelyek meticillin-rezisztens Staphylococcus aureus baktériumokat fogyasztanak. Kép hitel:NIAID Az eredmények azt mutatták, hogy a hosszan tartó antibiotikum-terápiát kapott csecsemőkben a baktériumfajok száma jelentősen csökkent az antibiotikummal korábban nem kezelt csoporthoz képest. Másodszor, a bélbaktériumokban az antibiotikum -rezisztenciát kifejező gének száma sokkal magasabb volt ebben a csoportban. Ráadásul, ezen rezisztenciagének egy része olyan gyógyszerek ellen irányult, amelyekkel a baba még soha nem volt kitéve - mivel ezeket általában nem alkalmazzák újszülötteknél, mint a ciprofloxacin vagy a kloramfenikol. A kutatók azt sugallják, hogy ezek a gének multidrog-rezisztens baktériumokból származhatnak. Ebben az esetben, a baktériumokkal szemben rezisztens gyógyszerek valamelyikének való kitettség más fajok kiirtását okozhatja, miközben hagyja szaporodni az ellenálló törzset. Ráadásul, a gyermek rezisztenciát mutat más gyógyszerekkel szemben is a gén által okozott többszörös rezisztencia miatt - függetlenül attól, hogy ezeket a gyógyszereket használták -e az adott betegben vagy sem.
Újra, korábbi tanulmányok összefüggést mutatnak a bőr allergiák között, cukorbetegség gyulladásos bélbetegség, elhízás és pikkelysömör, és az antibiotikumok használata a korai életben. A hatás triviális lehet, de elősegítheti a kórokozó fajok bélben való növekedését is, miközben egyidejűleg gátolja a „jó” baktériumok növekedését.
A kutatók ezeket a változásokat a genomban „mikrobiota hegeknek” nevezik. Korábbi vizsgálatok összefüggést mutattak ki az allergiás bőrbetegségek, például a pikkelysömör vagy a bőrallergia között, cukorbetegség, elhízás és gyulladásos bélbetegségek, és antibiotikum -kezelés az élet első évében.
Átfogó, Azoknál a csecsemőknél, akik hosszabb ideig kaptak antibiotikumot, nem alakult ki gazdag és változatos bélmikrobiom, mint az antibiotikummal korábban nem kapott csecsemők. Az antibiotikumoknak kitett csecsemők az Enterobacteriaeae-t is ürítik, egy opportunista kórokozó, ebben az esetben, gyógyszer-rezisztens. És így, ezeknek a babáknak a belében kialakult fajokat az antibiotikum -rezisztencia vezérelte. A bél mikrobiomja kiegyensúlyozatlan lehet a patogén fajok javára, és rezisztens fertőzések ezeknél a gyermekeknél könnyebben előfordulhatnak nagyobb rezisztómájuk miatt (az antibiotikum-rezisztens gének teljes gyűjteménye).
A kutatók szavaival élve „A koraszülött csecsemőknél az antibiotikum-kezelés és a kórházi kezelés mellékhatásai tartósak. Sürgetjük olyan stratégiák kidolgozását, amelyek csökkentik ezeket a következményeket a rendkívül sérülékeny újszülött populációkban. ”
A cikk megjelent a folyóiratban Természeti mikrobiológia szeptember 9 -én, 2019.
 A COVID-19-hez kapcsolódó MIS-C-ért felelős bélhámsejtek elvesztése gyermekeknél,
A COVID-19-hez kapcsolódó MIS-C-ért felelős bélhámsejtek elvesztése gyermekeknél,
 Az alvás minősége az Alzheimer -kór későbbi tanulmányainak mutatója lehet
Az alvás minősége az Alzheimer -kór későbbi tanulmányainak mutatója lehet
 Az új számítási modellezési módszer megjósolja, hogy a bél mikrobái hogyan változnak az idő múlásával
Az új számítási modellezési módszer megjósolja, hogy a bél mikrobái hogyan változnak az idő múlásával
 Emberek versus vírusok - El tudjuk kerülni a kihalást a közeljövőben?
Emberek versus vírusok - El tudjuk kerülni a kihalást a közeljövőben?
 A metformin segíthet a szivárgó bélben
A metformin segíthet a szivárgó bélben
 Miért érdemes természetes rostforrásokat bevonni az étrendbe?
Miért érdemes természetes rostforrásokat bevonni az étrendbe?
 A zuhanyfejben lévő nyálka veszélyes tüdőbaktérium -leleteket tartalmazhat
Egy tanulmány kimutatta, hogy a zuhanyfejek iszapot tartalmaznak, amelyek potenciálisan veszélyes baktériumoknak adhatnak otthont, amelyek súlyos tüdőbetegségekhez vezethetnek. A mikobaktériumok felel
A zuhanyfejben lévő nyálka veszélyes tüdőbaktérium -leleteket tartalmazhat
Egy tanulmány kimutatta, hogy a zuhanyfejek iszapot tartalmaznak, amelyek potenciálisan veszélyes baktériumoknak adhatnak otthont, amelyek súlyos tüdőbetegségekhez vezethetnek. A mikobaktériumok felel
 Az alacsony fermentált szénhidráttartalmú étrend javítja az IBD -ben szenvedő betegek életminőségét
A londoni Kings College kutatóinak új tanulmánya kimutatta, hogy az alacsony fermentált szénhidráttartalmú étrend csak egy hónap alatt javította a bél tüneteit és az egészséggel kapcsolatos életminősé
Az alacsony fermentált szénhidráttartalmú étrend javítja az IBD -ben szenvedő betegek életminőségét
A londoni Kings College kutatóinak új tanulmánya kimutatta, hogy az alacsony fermentált szénhidráttartalmú étrend csak egy hónap alatt javította a bél tüneteit és az egészséggel kapcsolatos életminősé
 A Cannabis sativa fizikai és genetikai térképének elkészítése
Az Cannabis sativa A növényt gyakran használják gyógyászati célokra, mezőgazdasági, ipari és rekreációs célokra szerte a világon. Széles körű használata ellenére, kevés a genetikai információ, ame
A Cannabis sativa fizikai és genetikai térképének elkészítése
Az Cannabis sativa A növényt gyakran használják gyógyászati célokra, mezőgazdasági, ipari és rekreációs célokra szerte a világon. Széles körű használata ellenére, kevés a genetikai információ, ame