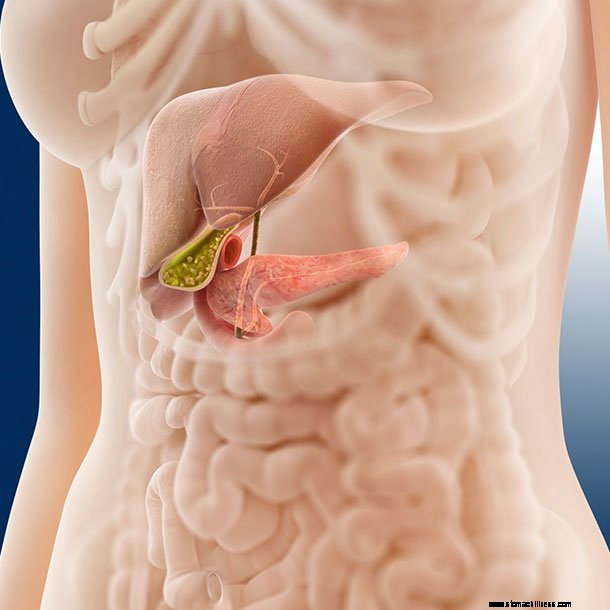
 Az epeutak rákos megbetegedései leggyakrabban a májon kívül, a perihiláris területen, legkevésbé pedig a májban találhatók meg. .
Az epeutak rákos megbetegedései leggyakrabban a májon kívül, a perihiláris területen, legkevésbé pedig a májban találhatók meg. .
Az epevezeték rákja az epevezetékeket bélelő sejtekből, a máj által termelt epe elvezető rendszeréből származik. Az epeutak összegyűjtik ezt az epét, az epehólyagba, végül pedig a vékonybélbe vezetik, ahol segíti az emésztési folyamatot. Az epevezetékrákot kolangiokarcinómának is nevezik.
Az epeutak rákja a rák ritka formája, évente körülbelül 2500 új esetet diagnosztizálnak az Egyesült Államokban. Az epeelvezető rendszeren belül három általános hely van, ahol az ilyen típusú rák kialakulhat:
Az epeutak rákos megbetegedései leggyakrabban a májon kívül, a perihiláris területen, legkevésbé pedig a májban találhatók meg.
A sárgaság, más néven icterus, a bőr és a sclera (a szem fehérje) sárgás elszíneződése az epe pigment, a bilirubin abnormálisan magas vérszintje miatt. A sárgás elszíneződés más szövetekre és testnedvekre is kiterjed, és a vizeletet is sötétebbé teheti. Csak a bőr sárgulását okozhatja túl sok sárgarépa evése vagy túl sok sárgarépalé ivása is.
Sárgaság akkor fordulhat elő, amikor a vörösvértestek pusztulásának és a bilirubin eliminációjának ez a normális folyamata megszakad. Ez akkor fordul elő, ha a vörösvértestek kórosan megnövekedett pusztulása (hemolízis), májbetegség, amely csökkenti a máj bilirubin eltávolítási és módosítási képességét, vagy akadályozza az epe bélbe jutását.
További információ a sárgaság okairól »
 Attól függően, hogy hol fordul elő az epeutak elzáródása, ez májgyulladáshoz (hepatitisz) és/vagy hasnyálmirigy (pancreatitis).
Attól függően, hogy hol fordul elő az epeutak elzáródása, ez májgyulladáshoz (hepatitisz) és/vagy hasnyálmirigy (pancreatitis).
Az epevezetékrák előfordulása az életkorral növekszik. Ez egy lassan növekvő rák, amely behatol a helyi struktúrákba, ezért a diagnózist gyakran a betegség késői szakaszában állítják fel, amikor az epeutak elzáródnak. Ez a blokád megakadályozza az epe elvezetését a májból az epehólyagba és a bélbe. Attól függően, hogy hol található az elzáródás, ez májgyulladáshoz (hepatitisz) és/vagy hasnyálmirigy-gyulladáshoz (hasnyálmirigy-gyulladáshoz) vezethet.
A legtöbb betegnél, akinél epevezetékrák alakul ki, nincs ennek kockázata. Az epeutak krónikus gyulladása azonban kockázati tényező lehet ennek a ráknak a kialakulásában. Az ilyen típusú krónikus gyulladásokat előidéző betegségek közé tartozik az elsődleges szklerotizáló cholangitis (különösen, ha fekélyes vastagbélgyulladással társul), a krónikus májbetegség, beleértve a hepatitis B-t, a hepatitis C-t, a krónikus alkoholos hepatitis és a cirrhosis.
A Távol-Keleten előforduló, májfertőzést okozó bizonyos parazitafertőzések fokozott kockázattal járnak.
Az epekövek nem kockázati tényezői az epevezetékrák kialakulásának, de a májban lévő kövek fokozott kockázatot jelentenek. Az észak-amerikai lakosságnál nem gyakran láthatók a májkövek, de az ázsiai országokban gyakoribbak.
Vannak ritka veleszületett betegségek, amelyek növelik az epevezetékrák kockázatát, beleértve a Lynch II-szindrómát (örökletes, nem polipózisos vastag- és végbélrák, amely az epeágazathoz és más rákfajtákhoz társul) és a Caroli-szindrómát (portális hipertónia, májfibrózis és epeúti ciszták).
Az amerikai őslakosoknál hatszor nagyobb eséllyel alakul ki epevezetékrák. Az ázsiai amerikaiak is nagyobb kockázatnak lehetnek kitéve. Az epeutak rákja Izraelben és Japánban is elterjedtebb, Észak-Amerikában viszont nagyon ritka betegség.
 Az epevezetékrák kezdeti tünetei a sárgaság, viszketés, hasi fájdalom, puffadás és fogyás.
Az epevezetékrák kezdeti tünetei a sárgaság, viszketés, hasi fájdalom, puffadás és fogyás.
Az epevezetékrák kezdeti tünetei azért jelentkeznek, mert az epe nem képes normálisan kiürülni a májból, ahol termelődik. Ez májgyulladást (hepatitist) okoz. A kolangiokarcinóma tünetei közé tartozik a bőr és a szemek sárgás elszíneződése (sárgaság), viszketés, hasi fájdalom, puffadás és fogyás. Alacsony láz jelentkezhet, valamint a vizelet és a széklet elsötétedhet.
Sajnos előfordulhat, hogy az epeutak daganatai nem okoznak tünetet, amíg meg nem nőtt a méret, és a rák nem terjedt (áttétet) át az eredeti helyén túlról. A hasi fájdalom gyakran késői tünet, és általában a has jobb felső negyedében található, és érzékeny, megnagyobbodott májhoz társulhat.


Mi az a Polycythemia Vera?
További információ
Az anamnézis és a fizikális vizsgálat kulcsfontosságú támpont az epevezetékrák diagnózisához. A fájdalommentes sárgaság (a bőr és a szemek sárga/narancssárga elszíneződése) lehet az egyetlen kezdeti nyom. Az anamnézisben gyakran szerepel az alkoholfogyasztás, a kábítószer-használat vagy a közelmúltban kialakult olyan betegségek áttekintése, amelyek hepatitiszhez vagy májgyulladáshoz vezethetnek. A cholangiocarcinoma egyéb tünetei közé tartozik a fogyás, az étvágytalanság, a gyengeség, az energiavesztés és a könnyű zúzódások vagy vérzések (a véralvadást okozó tényezők a májban képződnek, és a májfunkció elvesztése csökkentheti a véralvadási faktorokat a véráramban).
A fizikális vizsgálat hasznos lehet a hasi érzékenység kimutatására, különösen a bordák alatti jobb felső kvadránsban (ahol a máj található). Az epevezetékrákos betegek negyedének májnagyobbodása lesz, amely tapintható vagy tapintható a vizsgálat során. Az általános vizsgálat során a beteg gyakran sárga, bőre sárgás árnyalatú. Ez a legkönnyebben a szem fehér részén (sclera) vagy a nyelv alatt látható.
Gyakran vérvizsgálatot rendelnek el a májfunkció értékelésére. Májenzimek (AST, ALT, GGT, alkalikus foszfatáz), bilirubinszint, teljes vérkép, elektrolitok, BUN és kreatinin, valamint INR/PTT (nemzetközi normalizált arány/részleges tromboplasztin idő) és PT (protrombin idő).
Nincs olyan vérvizsgálat, amely specifikusan diagnosztizálná az epevezetékrákot. A diagnózist egy sebész, gasztroenterológus vagy intervenciós radiológus biopsziával vett szövetminta erősíti meg, valamint egy patológus mikroszkóp segítségével megvizsgálja a biopsziás mintával kapott sejteket.
A képalkotás felhasználható a máj, az epehólyag, az epeutak és más környező szervek szerkezetének értékelésére. Olyan tesztek végezhetők, mint az ultrahang, a CT-vizsgálat és az MRI, hogy megkeressék a daganatot és annak helyét.
Az endoszkópos retrográd cholangiopancreatográfia (ERCP) egy speciális vizsgálat, amelyet az epevezeték vizsgálatára használnak, amikor az belép a duodenumba. Az ERCP-t egy gasztroenterológus végzi egy száloptikás kamera segítségével, amely egy rugalmas cső végén található. A csövet a szájon át vezetik, és a gyomron keresztül a vékonybél első részébe vezetik, ahol a közös epevezeték belép. Ezt a tesztet általában a nyelőcső és a gyomor nyálkahártyájának vizsgálatára végzik, de nagyon hatékony az epevezetékeket érintő állapotok kimutatásában is, beleértve az epevezetékrákot, az epevezetékben elakadt epeköveket és az epeút rendellenes szűkületét. A festék befecskendezhető a csövön keresztül az epevezeték nyílásába az epeutak körvonalazására és az elzáródás észlelésére. A rákos sejtek keresésére biopsziát vagy sejtmosást lehet venni. Ha elzáródást találnak, ugyanezen eljárás során a gasztroenterológus stentet helyezhet el, hogy a csatorna nyitva maradjon, és lehetővé tegye az epe elvezetését.
Néha az intervenciós radiológus szövetbiopsziát készíthet úgy, hogy egy tűt a bőrön keresztül a májba szúr.
Az epevezetékrák diagnózisának felállítása után fontos a rák stádiumba állítása a lehetséges kezelés közvetlen elősegítése érdekében. A TNM staging három része a következőket tartalmazza:
A rák 0-tól 4-ig stádiumba állítható, ahol a 0 azt jelenti, hogy nincs daganat, 1 a helyi daganat, amely nem terjedt át a nyirokcsomókra vagy a test más részeire, és 4 a jelentős helyi növekedés és nyirokcsomó érintettség, valamint a test más részeire való átterjedése. .
Bár fontos a stádiummeghatározás, valamint a daganat májon és epevezetéken túli terjedésének kimutatása, a kritikus stádium-meghatározási kérdésekre gyakran csak a műtét során lehet választ adni. A műtét során a sebész eldöntheti, hogy a teljes daganatot ki lehet-e reszekálni vagy eltávolítani. A túlélési arány jelentősen javul, ha lehetséges a teljes reszekció.
Az epeúti rák kezelése attól függ, hogy hol található a rák, és hogy lehetséges-e műtéttel teljesen eltávolítani. Sajnos a rákban szenvedők általában idősebbek, és előfordulhat, hogy képtelenek elviselni és felépülni egy jelentős műtétet. A műtéttel kapcsolatos döntést egyénre szabottan kell meghozni az adott betegnek és helyzetének megfelelően.
Más kezelési lehetőségek általában palliatív jellegűek, nem gyógyító jellegűek, és az életminőség megőrzését szolgálják. A kemoterápia és a sugárterápia olyan lehetőségek lehetnek, amelyeket az epevezetékrák kezelésére javasolnak.
A fotodinamikus terápia egy másik alternatíva a daganat csökkentésére és a tünetek szabályozására.
A radioembolizáció egy lehetőség, ha a daganat műtéttel nem távolítható el. A radioembolizáció során kis mennyiségű radioaktív anyagot fecskendeznek be a daganatot ellátó artériákba, annak reményében, hogy a vérellátás akadályozása révén csökken a daganat mérete.
Az ERCP használható az epevezeték stentelésére, nyitva tartva, hogy lehetővé tegye az epe elvezetését a májból és az epehólyagból a bélbe. Ez gyakran nagyon hasznos a tünetek szabályozásában, de magát a daganatot nem kezeli.
A fájdalomcsillapítás problémát jelenthet, mert a megnagyobbodó daganat jelentős has- és hátfájást okozhat. A regionális érzéstelenítő blokkok hasznosak lehetnek a fájdalom csökkentésében.
Mint minden daganatos megbetegedés esetében, a kezelést a betegre szabják. A beteg, az egészségügyi szakember és a család közötti megbeszélések fontosak a kezelési lehetőségek megértésében, beleértve a gyógyulást a palliatív ellátással vagy a tünetek szabályozásával és az életminőséggel szemben. A páciens kívánsága kulcsfontosságú.
Az epevezeték elzáródása az epeelvezető rendszer fertőzéséhez vagy cholangitishez vezethet.
Cirrhosis alakulhat ki epevezetékrákban. Ennek oka lehet, hogy a daganat elzárja az epevezetéket, és májsejtek pusztulását és hegesedést okoz. Ez különösen igaz az elsődleges szklerotizáló cholangitisben szenvedő betegekre. Mind a cirrhosis, mind a szklerotizáló cholangitis az epevezetékrák lehetséges kockázati tényezői között szerepel.
Egyéb szövődmények a rák diagnosztizálására és kezelésére alkalmazott eljárások következményei lehetnek. Ide tartoznak a műtét, a kemoterápia és a sugárterápia szövődményei.
A "Küldés" gombra kattintva elfogadom a MedicineNet Általános Szerződési Feltételeit és Adatvédelmi szabályzatát. Azt is elfogadom, hogy e-maileket kapok a MedicineNettől, és tudomásul veszem, hogy bármikor leiratkozhatok a MedicineNet előfizetésekről.
Az, hogy a beteg milyen jól érzi magát az epevezetékrák diagnosztizálását követően, számos tényezőtől függ, beleértve a daganat elhelyezkedését, elterjedését és mértékét, valamint a beteg általános egészségi állapotát. A betegek prognózisa annál jobb, minél távolabb helyezkedik el a daganat a májtól, illetve a daganaton belüli alak és sejttípus bizonyos szempontjai szerint. Rosszabb a prognózis azoknál a betegeknél, akiknél a daganat behatolt a szomszédos szövetekbe, nyirokcsomók érintettek, vagy a test távoli helyeire terjedt.
Ha nem kezelik, az epevezetékrák túlélése 50% egy év után, 20% két év után, 10% három év után, és gyakorlatilag nincs túlélés öt év múlva.
A daganat teljes eltávolítása növeli a túlélést, de ez leginkább a daganat helyétől és attól, hogy behatolt-e más szövetekbe.
Mivel az epevezetékrák oka bizonytalan, nem léteznek specifikus megelőzési módszerek. A májgyulladás és cirrózis megelőzése azonban csökkentheti a rák kialakulásának kockázatát. Ez magában foglalja az alkoholfogyasztás mérséklését, a hepatitis B vírus elleni védőoltást, valamint a kockázatos magatartásoktól való tartózkodást, amelyek hepatitis C fertőzést okozhatnak.
Mint minden idősebb korban kialakuló betegség, az egészséges életmód meghosszabbíthatja az élettartamot is. Ez magában foglalja a dohányzás mellőzését, a kiegyensúlyozott táplálkozást, a fizikai aktivitás megőrzését és az egészséges testsúly megőrzését.
Az Egyesült Államokban évente körülbelül 2500 új epevezetékrákos esetet diagnosztizálnak, vagy 100 000 emberre jut egy eset.
Azoknál a betegeknél, akiknél epevezeték rákja van a máj hilumában, a betegek 40-60%-a műtéten esik át, amely teljesen eltávolítja a daganatot, és az átlagos túlélés 24 hónap. Azon betegeknél, akiknek daganata ugyanazon a helyen található, de nem távolítható el teljesen, az átlagos túlélés 21 hónap.
 Új eszköz rögzíti és követi a mikrobióma növekedését
Az elmúlt években, az emberi mikrobiom óriási népszerűségre tett szert az egészségének alakításában játszott szerepe miatt. Elengedhetetlen az emberi fejlődéshez, táplálás, és az immunitás. Ezért sok
Új eszköz rögzíti és követi a mikrobióma növekedését
Az elmúlt években, az emberi mikrobiom óriási népszerűségre tett szert az egészségének alakításában játszott szerepe miatt. Elengedhetetlen az emberi fejlődéshez, táplálás, és az immunitás. Ezért sok
 Mikor szükséges a vastagbélgyulladás fekélyes kórházi kezelése?
Mik a colitis ulcerosa tünetei? A fekélyes vastagbélgyulladás egy gyulladásos bélbetegség, amely a tünetek fellángolása esetén életveszélyes lehet. Kórházi fekélyes vastagbélgyulladásra van szüksé
Mikor szükséges a vastagbélgyulladás fekélyes kórházi kezelése?
Mik a colitis ulcerosa tünetei? A fekélyes vastagbélgyulladás egy gyulladásos bélbetegség, amely a tünetek fellángolása esetén életveszélyes lehet. Kórházi fekélyes vastagbélgyulladásra van szüksé
 Útmutató kezdőknek az alacsony FODMAP diétához
Kezdje el az alacsony FODMAP diétát? Elsöprő érzés lehet. Tudom, amikor több mint 8 évvel ezelőtt először megnéztem ezeket a listákat – nevettem, és azt mondtam:„A pokolban semmiképpen nem követem ez
Útmutató kezdőknek az alacsony FODMAP diétához
Kezdje el az alacsony FODMAP diétát? Elsöprő érzés lehet. Tudom, amikor több mint 8 évvel ezelőtt először megnéztem ezeket a listákat – nevettem, és azt mondtam:„A pokolban semmiképpen nem követem ez