Sukupuoli ja ikä. Pneumokokin aiheuttamaa peritoniittia havaitaan suuressa osassa tapauksia 4–9-vuotiailla tytöillä (Zaltseralla 97 % kaikista tapauksista). Joissakin tapauksissa pneumokokki-peritoniitti kohtaa missä iässä tahansa (3-4 päivästä 75 lentoon). Kandolingin mukaan (97 tapausta) alle 15-vuotiaita potilaista oli 75,3 %. Aikuisten joukossa naiset ovat pääasiassa sairaita; miehet sairastuvat harvoin.
Sairauden puhkeaminen, "akuutissa vatsassa" yleensä äkillinen ja karkea, pneumokokki-peritoniitilla ilmaantuu erityisen terävästi.
Täysin terve lapsi, joka leikki ja leikkii, 1. — 2 tuntia sairauden alkamisen jälkeen, yleensä päivän jälkipuoliskolla, näyttää kovalta ja potilaalle vaaralliselta. Silmät jotka painuivat alas. Kieli kuiva, peitetty, huulet jotka halkeilevat. Melko usein lapsi on levoton, tajunta on pimentynyt.
Vatsakivut ilmaantuvat äkillisesti, vaihtelevat yleensä voimakkuudeltaan ja sijoittuvat useimmiten navan alueelle ilman tiettyä säteilytystä. Kiputyypit jatkuvat, nopeasti koko vatsaan ulottuvat.
Oksentelua, joka on yksi pneumokokkiperäisen peritoniitin tyypillisistä oireista, havaitaan useammin kuin muissa "akuutissa vatsassa", erityisesti useammin kuin akuutissa umpilisäkkeentulehduksessa. Oksentelu on jatkuvaa ja jatkuvaa, ilmaantuu jokaisella veden juomalla ja saa lapsen nopeasti äärimmäiseen uupumukseen.
Ripuli on yksi yleisistä ja tyypillisistä oireista (se havaitaan 70 %:lla potilaista); se on luonteeltaan runsasta, ulosteet useimmiten vihreää (toisinaan havaitaan meleenaa) ja yleensä erittäin haisevia.
Kuume eroaa erittäin nopeasta lämpötilan noususta, joka saavuttaa 1-2 tunnin kuluttua alkamisesta sairaudesta 40° ylemmäs ja pysyy tällä tasolla (vakiotyyppi - febris continua) koko sairauden akuutin jakson ajan.
Pneumokokin aiheuttamalle tulehdukselle yleensä tyypillinen herpes labialis, melko yleinen oire ja pneumokokki-peritoniitti ilmaantuu myös ensimmäisten päivien aikana.
Mutta joidenkin tekijöiden mukaan (To ja N d noin l ja N, IE Surin jne.) viime aikoina herpes labialis on havaittu harvoin.
Pulssille ja hengitykselle on ominaista taajuus, joka ei vastaa edes sitä korkeaa lämpötilaa, joka esiintyy pneumokokki-peritoniitissa. Pulssi saavuttaa 150-180 lyöntiä minuutissa, dykhanien määrä - 50.
Henkilön ja raajojen syanoosi - pneumokokki-peritoniitin yleisin satelliitti. Yhdessä tapauksessa henkilön ihon punoitus ja turvotus herättävät huomiota; muissa tapauksissa havaitaan äärimmäistä kalpeutta kasvaneissa ohuissa viivoissa; kuitenkin sekä näissä että muissa tapauksissa havaitaan syanoosia, joka ilmenee erityisesti huulissa ja kynsissä.
Lihasten jäykkyys - yksi "akuutin vatsan" pääoireista - pneumokokki-peritoniitissa puuttuu. Vatsan seinämä on omituisessa tilassa, jota useimmat kirjoittajat kutsuvat tämän määritelmän esittäneen Parker Simsin suostumuksella tahnamaiseksi vastustukseksi. Tunnustuksessa ei tunneta koko vatsan seinämän tai sen osan lihasjännitystä, tutkivat sormet kohtaavat pehmeän, helposti voitettavan vastuksen, joka on identtinen koko vatsan seinämässä.
Vatsan turvotus ilmenee pääsääntöisesti 1. päivää taudin alkamisesta. Tietyissä tapauksissa se on huomattava ja sitä havaitaan riittävän kauan - 10 - 15 päivää. Ensimmäisen 2 päivän aikana täryääntä kuunnellaan yleensä koko vatsassa, vatsan pohjan ja sivualueiden tukkoisuus havaitaan myöhemmin.
Sairastuvuus tunnustelussa on saatavilla suurimmalle osalle potilaista ja se ulottuu kaikkiin vatsa, kuitenkin Shchetkinin oire - Blyumberg joko ilmentyy huonosti tai ei ilmene ollenkaan.
Pneumokokin peritoniittia epäillyillä potilailla havaittu vulvovaginiitti vahvistaa diagnoosin; allokaatioissa löydetty pneumokokki tekee diagnoosista kiistattoman, mutta se todetaan harvoin.
Korkea leukosytoosi ilmentyneen neutrosytoosin yhteydessä on tyypillinen merkki; leukosyyttien määrä saavuttaa 70 000 1 mm3:ssa neutrosytoosissa jopa 90 %.
Verestä peräisin oleva pneumokokki kylvetään joissakin tapauksissa.
Schwartz ja Mondor arvioivat kuolleiden lukumäärän 79 %:ssa, M. N. Akhutinin 85 %:ssa. Vuoteen 1941 mennessä havaitsemastamme 28 potilaan ryhmästä kuoli 18, jotka lähestyivät 64 %, ja vain myöhemmät 7 tarkastusta korjasivat hieman raskasta kuvaa antaen lisäksi vain 2 kuoleman. Siksi 35 potilaasta kuoli 20 (57 %) - myös ehdottoman korkea luku. On tärkeää huomata, että viimeisessä potilasryhmässä tulokset ovat rohkaisevampia, ja näistä 7 potilaasta 2 kuolemantapausta tapahtui ehdottoman yhteydenpidon seurauksena, kun sairaus tunnistettiin myöhään. Vuonna 1944 havaitsin sairaan A - kaivon, joka annettiin agonaalisessa tilassa. Peritoniitti (streptokokki, eritteen verenvuotoa aiheuttava) todettiin vasta avaamisen ja bakteriologisten viljelysten jälkeen. Toisessa 62-vuotiaan potilaan tapauksessa se tuotiin klinikalle 3. päiväksi vatsakalvotulehduksen alkamisen jälkeen. Ennen kuin hän saapui meille, hän ei saanut streptosideja eikä penisilliiniä, meillä leikattiin välittömästi äärikykyisen saapuessa ja kuoli useiden tuntien kuluttua leikkauksesta. Sillä oli yleistynyt streptokokki-peritoniitti, joka saavutti äärimmäisen kehittyneen; organismin korkea myrkytysaste ei antanut mahdollisuutta pelastaa sitä. Kaikissa viidessä muussa tapauksessa onnistuttiin erottaa melko varhainen hematogeeninen streptokokki-peritoniitti ja järjestää meidän kannaltamme oikea hoito onnistuneella lopputuloksella. Ainoastaan 4 potilaalle kaikista havaitsemistamme ryhmistä käytettiin penisilliiniä. Muissa sitä ei sovellettu useimmissa tapauksissa, koska nämä potilaat havaittiin dopenitsillinovyjakson aikana; 2. penisilliiniä ei käytetty nopeasti tapahtuneen kuoleman vuoksi. Tämä seikka mahdollistaa streptokokkiperäisen peritoniitin varhaisen diagnosoinnin suuren arvon. Tällä hetkellä, kun penisilliinihoitoa ja streptomitsinoterapiaa märkiväleikkauksessa käytetään erittäin laajasti, hematogeenisen streptokokkiperitoniitin oikean varhaisen diagnoosin ongelma tulee entistä tärkeämmäksi. Tämän tehtävän salliminen ei ainoastaan mahdollista jyrkästi kuolemien määrää, vaan luultavasti ja muuttaa radikaalisti hematogeenisen streptokokkiperitoniittipotilaiden hoitotekniikkaa.
Meitä kiinnostavan akuutin vatsakalvontulehduksen muodon tunnistaminen tuo mukanaan huomattavia vaikeuksia, varsinkin taudin ensimmäisinä päivinä. Meidän 35 potilaasta törkeän virheen tunnustuksessa tehtiin 11; 10 potilaalla vastaanottohetkellä leikkausosastolle ja sairauden ensimmäisinä päivinä vatsakalvontulehduksen diagnoosia ei vain asetettu, vaan se vain hylättiin, ja siksi 5 potilasta siirrettiin kirurgiselta sairaalan muille osastoille. 2 - 3 päivän kuluttua ne jouduttiin kuitenkin palauttamaan uudelleen leikkausosastolle, koska diffuusi peritoniitin diagnoosi tuli kaikille ehdottomaksi, mutta valitettavasti nämä potilaat 3 - 4 sairauspäivänä olivat niin vakavassa kunnossa, että kaikki lääketieteelliset toimenpiteet ja leikkaus epäonnistuivat ja potilaat kuolivat.
On tyypillinen esimerkki.
Potilas, 34 vuotta, lääkäri, tuli sairaalaan 18/V 1935 of. Kipeä edellisenä iltana. Kuumeen jälkeen oli kaikkia vartalokipuja, myös vatsan alaosassa (eivät ne tässä dominoineet), ja ripulia. Lämpötila nousi 40 asteeseen. Tämä päivä ilmestyi kuukausittain, ennen kuin myöhässä 2 päivää. Vähän ennen tämän taudin alkua siirtyi angina follicularis, sitten toipui, mutta 4 päivää sitten lämpötila nousi jälleen yhden päivän ajan 40 °C:seen. Vuonna 1932 spontaani abortti viidentenä raskauskuukautena. Vastaanottaessa potilaan yleinen tila raskas. Lämpötila 40,2 °. Kieli kuiva, väritys henkilön useita tsianotichn. Pulssi 120, rytminen. Ei ole oksentelua. Vatsa on räjähtänyt, pääasiassa vasemmassa alakvadrantissa. Tässä vatsan seinämän osastossa on rajoitettu lihasten supistuminen; se ei ole muilla osastoilla. Shchetkinin oire – Blyumberg-positiivinen vain vasemmalla navan alapuolella. Tunnin kuluttua leikkausosastolle saapumisesta ripuli toistui. Sen jälkeen vatsakivut heikkenivät, turvotus hävisi ja Shchetkinin oire - Blyumberg ja lihasten supistuminen - hävisi. Peritoneumin ärsytysoireiden peräsuolen kautta tehdyssä tutkimuksessa sitä ei paljasteta. Emättimen kautta tapahtuvassa tutkimuksessa kohdun kaulan liikkeet ovat jyrkästi kivuliaita (Promptovin oire), kaaret ovat litistyneet ja kivuliaita, emättimestä tulee likaisia kohtia. Hoito suoritetaan lepäämällä ja vatsaan määrätään jäätä. Yöllä 19/V potilas kaatui, mutta tauoilla. Aamulla lämpötila 40 °, leukosytoosi - 24 000. Vatsa muuttui pehmeäksi. Merkittävää sairastuvuutta voimakkaassa tunnustelussa säilyi. Shchetkinin oiretta – Blyumbergia tai lihasten terävää supistumista ei paljasteta. Röntgenoskopiassa keuhkoissa ei havaita muutoksia. Kutsuttu terapeutti havaitsi heikentyneen jäykän hengityksen ja keuhkopussin hankauksen vasemmalla. Hän oletti keuhkokuumeen olemassaolon ja suostui siirtämään potilaan hoitoosastolle. Iltalla 19/V hoitoosastolla vasemmalla edelleen keuhkoputken hengitystä ja keuhkopussin hankausta. Niiden mukana kuitenkin vatsa-oireet voimistuivat taas:närästystä ja röyhkeyttä katkeruutta, oksentelua todetaan ensimmäistä kertaa, vatsakivut uusiutuivat koko vatsassa; vatsan seinämä pysyi pehmeänä, mutta sen tunnustelu oli tuskallista kaikkialla. Lämpötila laski 39,2 asteeseen. Konservatiivista hoitoa jatketaan. 20/IV aamulla lämpötila 39,2 °. Pulssi 98, häviöillä. Leukosytoosi 45 100. Ripuli jatkui. Tapa nähdä vakavasti sairas. Lihasten supistuminen häpypään yläpuolella vahvistunut. Oksentelu ja vuoto jatkui. Keuhko-ilmiöt hävisivät. Peritoniitin diagnoosista tuli vakuuttavampi. Esitettiin, että kyseessä on gynekologinen pelviperitoniitti. Kutsuttu gynekologi ei löytänyt emättimen kautta tehdyn kyselyn jälkeen tulehduksellisia ilmiöitä naisen sukuelimistä. Potilas vietiin leikkausosastolle ja klo 4 iltapäivällä N. N. Samarin ja V. M. Nazarov leikkasivat 20/IV 3. päivää uudelleen sairaalassa. Vatsaontelon diffuusiossa havaitaan fibrinopurulenttia vatsakalvontulehdusta, jossa on suuri määrä eritteitä mahalaukun ja altaan kaikissa osissa (tämän eritteen viljelmät antoivat streptokokkien voimakkaan kasvun). Madon muotoinen verso oli upotettu umpisuolen seinämään ja oli hyperemia, mutta sitä ei esitetty pikemminkin muuttuneena, jotta se tunnistaisi vatsakalvontulehduksen lähteen. Se poistetaan. Pienessä lantiossa havaitaan suuria mätäkertymiä ja lisääntynyt jyrkästi hyperemia oikea putkeen. Se on poistettu, mutta tutkimuksessa se ei muuttunut niin paljon, että se olisi voitu tunnistaa vatsakalvontulehduksen lähteeksi. Vasen putki oli hyperemia myös vatsakalvon pinnasta. Se säilytetään. Leikkaus päätetään ileostomialla ja tamponadilla. Seuraavana aamuna potilas kuoli. Aukeutuminen, paitsi märkivän vatsakalvontulehduksen olemassaolo, ei antanut uusia tietoja. Tässä ei tehty sairaita verta. Lisäksi teimme sen useimmille potilaille, joilla oli kryptogeeninen peritoniitti. Pääsääntöisesti streptokokki kasvoi veriviljelmistä.
Annettu tapaushistoria osoittaa kliinisen kuvan vaihtelua tuntien ja päivien ajan potilailla, joilla on hematogeeninen streptokokkiperitoniitti sekä kirurgin, terapeutin ja gynekologin vaihtelu sängyssä näistä potilaista diagnoosia tehtäessä. Siksi hematogeenisen streptokokkiperitoniitin diagnostisten ominaisuuksien määrittely on yksi nykyaikaisen käytännön kirurgian todellisista ongelmista.
 Pikaruoka voi olla suurin syyllinen teini -ikäiseen masennukseen
Pikaruoka voi olla suurin syyllinen teini -ikäiseen masennukseen
 Mitä eroa on fluoroskopialla ja radiografialla?
Mitä eroa on fluoroskopialla ja radiografialla?
 Mitä Crohnin taudin viisi tyyppiä ovat?
Mitä Crohnin taudin viisi tyyppiä ovat?
 Kuinka ruoka muutti elämäni:väsymyksen, masennuksen ja ruoansulatusongelmien voittaminen
Kuinka ruoka muutti elämäni:väsymyksen, masennuksen ja ruoansulatusongelmien voittaminen
 Tutkijat ratkaisevat salaperäisen tapauksen auto -panimon oireyhtymästä
Tutkijat ratkaisevat salaperäisen tapauksen auto -panimon oireyhtymästä
 Monster Montana gourmet-ruohohampurilaiset
Monster Montana gourmet-ruohohampurilaiset
 Kuinka kauan kolekystostomiaputki pysyy sisällä?
Mikä on perkutaaninen kolekystostomia? Perkutaaninen kolekystostomia on toimenpide, jolla tyhjennyskatetri asetetaan sappirakkoon mahalaukkuun tehdyn pienen sisääntuloreiän kautta. seinään. Viemäri
Kuinka kauan kolekystostomiaputki pysyy sisällä?
Mikä on perkutaaninen kolekystostomia? Perkutaaninen kolekystostomia on toimenpide, jolla tyhjennyskatetri asetetaan sappirakkoon mahalaukkuun tehdyn pienen sisääntuloreiän kautta. seinään. Viemäri
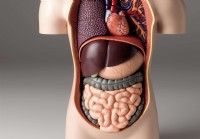 Yleiset ruoansulatuskanavat
On olemassa useita ruoansulatuselimiä, jotka auttavat ruoansulatusprosessissa, mutta joita ei pidetä osana varsinaista ruoansulatuskanavaa. Ruoansulatuskanava kulkee suusta peräaukkoon yhdessä pitkäss
Yleiset ruoansulatuskanavat
On olemassa useita ruoansulatuselimiä, jotka auttavat ruoansulatusprosessissa, mutta joita ei pidetä osana varsinaista ruoansulatuskanavaa. Ruoansulatuskanava kulkee suusta peräaukkoon yhdessä pitkäss
 Faktat tulehduksellisista suolistosairaudista ja suoliston mikrobiomista
Tässä on mitä sinun tulee tietää tulehduksellisista suolistosairaudista, Crohnin taudista ja haavaisesta paksusuolitulehduksesta sekä siitä, mitä tekemistä suoliston mikrobeilla on remissioiden ja tul
Faktat tulehduksellisista suolistosairaudista ja suoliston mikrobiomista
Tässä on mitä sinun tulee tietää tulehduksellisista suolistosairaudista, Crohnin taudista ja haavaisesta paksusuolitulehduksesta sekä siitä, mitä tekemistä suoliston mikrobeilla on remissioiden ja tul