Koorektaalisyöpä, joka johtuu paksu- tai peräsuolen limakalvo (huippu ilmaantuvuus 60-70 vuoden iässä). Niitä nähdään yleensä vanhemmilla potilailla tai nuorilla potilailla, joilla on yleensä haavainen paksusuolitulehdus, krooninen sairaus tai geneettinen alttiusfenotyyppi, kuten familiaalinen polypoosioireyhtymä (FAP) ja Lynchin oireyhtymä (HNPCC).
Koorektaalisyövän syyt ja riskitekijät: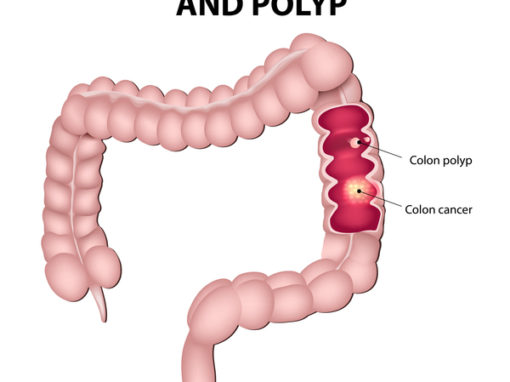
Sisällysluettelo
- 1 Kolorektaalisyövän syyt ja riskitekijät:
- 2 oiretta ja kliininen esitys
- 3 paksusuolen karsinooman morfologia
- 4 Kolorektaalisyövän diagnoosi
- 5 paksusuolensyövän diagnoosi
- 6 hoidon jälkeistä laboratoriota
- 7 paksusuolensyövän hoito
Yleisin paksu- ja peräsuolen syövän syy johtuu adenoma-karsinoomasekvenssistä (APC, KRAS, P53 mutaatio) 90 prosentissa. Toiseksi tärkein molekyylireitti, joka aiheuttaa paksusuolen syöpää, on MSI-mutaatio (10 %), johon saattaa liittyä polyyppejä tai ei.
Koorektaalisyövän kehittymisen riskitekijöitä ovat:tulehduksellinen suolistosairaus (IBD), tupakointi, vähäkuituinen, runsas eläinrasvainen ruokavalio, liikalihavuus ja istuva elämäntapa.
Muu yhteys:Endokardiitti (Streptococcus bovis ja Clostridium speticum) – siksi jokainen potilas, jolla on näiden organismien endokardiitti, tarvitsee kolonoskopiaa suoliston pahanlaatuisuuden sulkemiseksi pois.
Oireet ja kliininen esitys
Koorektaalisyöpä on yleensä oireeton, kunnes kasvain kasvaa suuremmaksi aiheuttaen oireita. Koska useimmat vauriot alkavat polyypeillä, on tärkeää seuloa polyypit ja poistaa ne, jos niitä löytyy.
Oikeanpuoleinen leesio, johon liittyy väsymystä, heikkoutta ja Fe-puutetta, joka johtuu verenhukasta (melena) kasvaimen haavauman seurauksena, joka on tilaa vievää ja vuotaa helposti. Fe
2+
Vanhuksilla havaittu puutosanemia on GI maligniteetti, ellei toisin todisteta.
Vasemmanpuoleinen vaurio, johon liittyy muuttuneita suolistotottumuksia (tukos) ja kirkkaan punaista verenvuotoa (hematokeesia), joissa joskus esiintyy lyijykynällä esiintyvää ulostetta.
- Adenoma-karsinoomasekvenssi
- Syy APC/β-kateniinista: KRAS-, P53/DCC-mutaatiosekvenssi
- Sijainti on vasemmanpuoleinen (rektalsigmoidi tai distaalinen paksusuolen), vasemman alapuolen kipu (LLQ)
- Kasvain esiintyy lautasliinarenkaan supistumispolyyppityyppinä. (muodostaa yleensä ensin adenoomaisia polyyppejä)
- Aiheuttaa suolen tukkeutumista (pääasiassa), voi myös aiheuttaa kirkasta verenvuotoa.
- Geneettinen taipumus:sukusolujen APC-mutaatio (johtaa FAP:iin/Gardner/Turcot-oireyhtymään)
- MSI (mikrosatelliittien epävakaus) Mismatch Repair Genemutation Pathway.
- Aiheuttaa DNA-virheen korjausgeenimutaatioita (MSH2, MSH6, MSL1, PMS jne.)
- Sijainti on oikeanpuoleinen (nouseva/proksimaalinen paksusuoli), oikealla alhaalla epämääräinen kipu
- Kasvain esiintyy eksofyyttisen massapolyyppityypin muodossa (voi muodostaa tai ei muodostaa adenomatoottisia polyyppeja.)
- Aiheuttaa verenvuotoa, eli Fe
2+
puutosanemia
- Geneettinen taipumus:ituradan MSH2-, MSL1- ituradan mutaatio (HNPCC =Lynchin oireyhtymä)
- Lisää muiden syöpien riskiä:paksusuolensyöpä, munasarjasyöpä, kohdun limakalvosyöpä, mahasyöpä, sappitiesyöpä, jopa ohutsuolen syöpä, haimasyöpä
- Karsinooma esiintyy denovossa, ei adenomatoottisesta polyypistä hyvin nuorena.
Paksusuolen karsinooman morfologia
- Yleensä yksinäinen, ellei geneettisesti taipuvainen ole esimerkiksi FAP:t
- Useita syöpiä (haavainen paksusuolitulehdus, polypoosi-oireyhtymät, HNPCC)
- Neoplastiset rauhaset, jotka tunkeutuvat limakalvon alle ja sen ulkopuolelle à alueellisesta imusolmukkeesta, maksasta, keuhkosta, luusta
- 10-15 % voi tuottaa runsaasti musiinia
Koorektaalisyövän diagnoosi
- Seulontaohjeet:
- Ei geneettistä riskiä Potilas ≥ 50 vuotta vanha.
- Kolonoskopia 10 vuoden välein* paras menetelmä.
- Vuotuinen piilevä ulosteveritesti, ja jos tulos on positiivinen, sinun on tehtävä kolonoskopia (väärä negatiivinen, jos C-vitamiinia kulutetaan, väärä positiivinen, jos käytetään NSAID-lääkkeitä.)
- Joustava sigmoidoskopia tai kaksoiskontrasti Barium 5 vuoden välein
- Jos dysplastisia polyyppeja löytyi aiemmin
- tarvitsee Colonoscoy-seulonnan 3–5 vuoden välein
- Jos sinulla oli paksusuolensyöpä
- 1 vuosi leikkauksen jälkeen, sitten 3 vuoden kuluttua ja sen jälkeen 5 vuoden välein
- Jos yksi FHx syöpää/polyyppeja
- 10 vuotta ennen kuin perheessä on paksusuolensyöpä / polyyppi TAI 40 vuotta vanha näyttö (sen mukaan, kumpi tulee ensin)
- Kolonoskopia on uusittava 3–5 vuoden välein
- HNPCC (Lynchin oireyhtymä) – MSI-mutaatio (oireyhtymä, jonka määrittelee 3 perheenjäsentä vähintään kahdessa sukupolvessa on paksusuolensyöpä
- Aloita 25-vuotiaana (kolonoskopia 1-2 vuoden välein)
- Munasarja- ja kohdun limakalvosyövän korkea ilmaantuvuus
- FAPS (tuttu adenomatoottinen polypoosi-oireyhtymä)
- Aloita 12-vuotiaana (Flexi-sigmoidoskopia 1-2 vuoden välein)
- Polyypit jo 25-vuotiaat ja 100 % penetranssi – paksusuolen syöpä 50 vuoden iässä.
- Jos polyypit ovat positiivisia (kokonaiskolektomia), yhdistä terminaalinen sykkyräsuoli uuden peräsuolen muodostamiseksi.
- FAP-versiot (ei vielä seulontasuositusta)
- Gardnerin oireyhtymä:Pehmytkudoskasvaimiin (lipoma, osteooma, fibrosarkooma) liittyvä paksusuolen syöpä – osteooma erityisesti alaleuassa – tee kolonoskopia, jos näet pehmytkudoskasvaimia. Jotkut suosittelevat näyttöä, kuten FAP.
- Turcotin oireyhtymä:paksusuolensyöpä, joka liittyy keskushermoston pahanlaatuisuuteen (GBM, medulloblastooma)
- Harmatomatoottinen polypoosi-oireyhtymä (ei vielä suositusta)
- Juveniili polypoosi-oireyhtymä (10 % paksusuolensyövän riski toisin kuin FAPS) – vain muutama kymmenkunta toisin kuin FAP tuhannet. Ei-adenooma (Harmatoma) matalariskinen syöpä
- Cowdenin oireyhtymä – peräsuolen verenvuoto lapsena (myös harmatooma) on vain pieni riski verrattuna sukupuoleen
- Dannayan-Ruvacalba-Rileyn oireyhtymä
- Peutz-Jegherin polyyppisyndrooma
- Potilaille, joilla on IBD
- Varsinkin haavainen paksusuolitulehdus, joka on diagnosoitu 8–10 vuoden ajan, sinun on seulottava paksusuolensyöpä 1–2 vuoden välein.
Paksusuolensyövän diagnoosi
- Kolonoskopia (vain 60 % paksusuolensyövistä on saatu sigmoidoskopialla)
Hoidon jälkeiset laboratoriot
- CEA on hyödyllinen terapeuttisen vasteen seuraamisessa ja uusiutumisen havaitsemisessa, ei sovellu seulontaan.
- Tehdään myös ennen hoitoa vertailua varten
Suolisyövän hoito
- Riippuu vaiheesta ja levinneisyydestä.
- Metastaattinen maksasairaus (yksi vaurio) voidaan leikata kirurgisesti, jos> 1 leesio =kemoterapia.
- Lokalisoitu (mucosa, submucosa, muscularis mucosae) – voidaan resektoida hoitoa varten
- Lävistynyt seroaan tai ympäröivään kudokseen ja LN – Kemoterapia
- 5FU + leukoviriini
- Xeloda =kapesitabiini =5FU aihiolääke; Leukoviriini =foliinihappo
- Uudet lääkkeet – Avastin (bevasitsumabi), joka on VEGF:n estäjä, joka estää verisuonten kasvun kasvavan kasvaimen toimittamiseksi.

 Matsan tutkimus - Akuutin vatsan diagnoosi
Tutkiessaan on huomioitava seuraavat kaksi ilmeisesti merkityksettömät olosuhteet:1) vatsa on hyvä paljastaa, kun paita on nostettu nänneihin ja liinavaatteiden alapuolelle molempien lantioiden yläkol
Matsan tutkimus - Akuutin vatsan diagnoosi
Tutkiessaan on huomioitava seuraavat kaksi ilmeisesti merkityksettömät olosuhteet:1) vatsa on hyvä paljastaa, kun paita on nostettu nänneihin ja liinavaatteiden alapuolelle molempien lantioiden yläkol
 Suoliston mikrobiomi muuttuu kasvisruoan valmistuksen yhteydessä,
sanoo uusi tutkimus Kun UC San Franciscon ja Harvardin tutkijat tekivät yhteistyötä selvittääkseen, miten ruoanlaitto vaikuttaa suoliston mikrobiomiin, he havaitsivat, että ihmisillä ja hiirillä tapah
Suoliston mikrobiomi muuttuu kasvisruoan valmistuksen yhteydessä,
sanoo uusi tutkimus Kun UC San Franciscon ja Harvardin tutkijat tekivät yhteistyötä selvittääkseen, miten ruoanlaitto vaikuttaa suoliston mikrobiomiin, he havaitsivat, että ihmisillä ja hiirillä tapah
 Castle Connolly nimesi R. Stephen Rashbaumin vuoden 2016 huippudokumentin
Castle Connolly nimesi tohtori Stephen Rashbaumin vuoden 2016 huippulääkäriksi Stephen Rashbaum , MD Kun Castle Connolly Top Doc on valinnut huippulääkäriksi, tohtori Stephen Rashbaum kuuluu luokkaan
Castle Connolly nimesi R. Stephen Rashbaumin vuoden 2016 huippudokumentin
Castle Connolly nimesi tohtori Stephen Rashbaumin vuoden 2016 huippulääkäriksi Stephen Rashbaum , MD Kun Castle Connolly Top Doc on valinnut huippulääkäriksi, tohtori Stephen Rashbaum kuuluu luokkaan