Los pacientes adultos críticamente enfermos en las unidades de cuidados intensivos (UCI) requieren a menudo la respiración mecánica. Inicialmente, los pacientes son ventilados mediante un tubo endotraqueal (TET). Sin embargo, los pacientes que reciben ventilación a largo plazo a menudo también requieren una traqueotomía. Este procedimiento implica la creación de una abertura en el cuello y en la tráquea, lo que es posible eludir el tracto respiratorio superior. Luego se inserta un tubo de traqueotomía en esta abertura. El objetivo de este procedimiento es reducir al mínimo las complicaciones tales como constricciones con cicatrices en la sección superior de la tráquea o el daño a la laringe. En 1985, la traqueostomía percutánea por dilatación (PDT) fue establecido como un procedimiento de noche y ahora es uno de los procedimientos quirúrgicos más comunes que se realizan en la unidad de cuidados intensivos.
PDT entra en una etapa crítica cuando se inserta la cánula traqueal y la antigua dispositivo de respiración eliminado, ya que el manguito del tubo endotraqueal que aprieta la tráquea tiene que ser desbloqueado mientras que el ETT está siendo retirada. Durante esta fase, pueden ocurrir varias complicaciones, tales como la extubación accidental, la rotura del manguito o la aspiración del contenido gástrico. Por lo tanto, los estudios han investigado la utilidad de las vías respiratorias llamada máscara laríngea (las MLA) durante la TFD. Este dispositivo se utiliza con frecuencia para la anestesia general y, porque está bloqueado en la faringe, que no tiene que ser retirado durante la TFD. Este procedimiento generalmente se logra sin dificultad. Sin embargo, el sello de la LMA no es tan eficaz como la de un ETT bloqueado y en un peor de los casos puede fallar. Por esta razón, los estudios clínicos se han realizado para explorar el uso de LMA frente ETT con respecto a la eficacia y seguridad en pacientes sometidos a la TFD.
La evidencia es actual a junio de 2013. Se incluyeron ocho ensayos controlados aleatorios (467 Participantes). Todos los estudios incluyeron entre 40 y 73 participantes. La validez interna de los estudios fue bastante baja, ya que no se pudo obtener información importante sobre los métodos utilizados para llevar a cabo estos estudios. Sólo un estudio informó el número de personas que murieron, y los resultados fueron demasiado incierto para los investigadores determinar cómo el uso de ETT o LMA afectada la mortalidad. Ninguna muerte relacionada con el procedimiento se informó de ninguna intervención. Algunos estudios demostraron que se produjeron menos eventos adversos cuando se utilizó ETT y algunos informó de un menor número de eventos adversos en el grupo de ML. En general, ninguno de los métodos era superior en términos de la prevención de eventos adversos. Sin embargo, el procedimiento fue más corta cuando se utilizó un LMA.
El uso de un LMA puede o no puede reducir las tasas de complicaciones. Sobre la base del número limitado de pacientes investigados en ensayos clínicos, no es posible para los investigadores como para sacar conclusiones en cuanto a qué procedimiento es superior en términos de la probabilidad de ocurrencia de mortalidad y eventos adversos. Sin embargo, el uso de LMA parece acortar la duración del procedimiento con las condiciones de visibilidad mejorados para el médico, y esto acorta el período durante el cual la vía aérea es inseguro. Esto debe tenerse en cuenta cuando los pacientes críticamente enfermos requieren PDT. Estudios adicionales pueden proporcionar información útil y permitir conclusiones firmes sobre la seguridad relativa de LMA en comparación con las ETT.
 Las respuestas a los alimentos están gobernadas por el microbioma intestinal,
Las respuestas a los alimentos están gobernadas por el microbioma intestinal,
 Es seguro alimentar a las mascotas con alimentos crudos,
Es seguro alimentar a las mascotas con alimentos crudos,
 Si tiene más de 50 años,
Si tiene más de 50 años,
 ¿Podrían los compuestos antivirales derivados de microalgas combatir el SARS-CoV-2 y otros virus?
¿Podrían los compuestos antivirales derivados de microalgas combatir el SARS-CoV-2 y otros virus?
 Las manzanas orgánicas tienen propiedades probióticas
Las manzanas orgánicas tienen propiedades probióticas
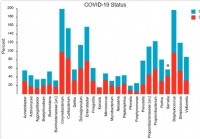 La composición y estructura del microbioma nasofaríngeo se relacionan con la gravedad de la enfermedad COVID-19
La composición y estructura del microbioma nasofaríngeo se relacionan con la gravedad de la enfermedad COVID-19
 Microbioma de esperma revelado con secuenciación de ARN
Un nuevo estudio informa la primera descripción detallada del microbioma del esperma humano, utilizando técnicas de secuenciación de ARN más nuevas que son capaces de discriminar entre el ARN de esper
Microbioma de esperma revelado con secuenciación de ARN
Un nuevo estudio informa la primera descripción detallada del microbioma del esperma humano, utilizando técnicas de secuenciación de ARN más nuevas que son capaces de discriminar entre el ARN de esper
 ¿Podrían los compuestos antivirales derivados de microalgas combatir el SARS-CoV-2 y otros virus?
Con la aparición de la pandemia actual de la enfermedad por coronavirus 2019 (COVID-19), causado por el síndrome respiratorio agudo severo coronavirus 2 (SARS-CoV-2), Se inició una búsqueda frenética
¿Podrían los compuestos antivirales derivados de microalgas combatir el SARS-CoV-2 y otros virus?
Con la aparición de la pandemia actual de la enfermedad por coronavirus 2019 (COVID-19), causado por el síndrome respiratorio agudo severo coronavirus 2 (SARS-CoV-2), Se inició una búsqueda frenética
 Determinación de la capacidad de neutralización de ácidos de los antiácidos de venta libre
USP describe una valoración por retroceso para determinar la capacidad de neutralización de ácidos (ANC). El método es muy rápido, fácil, y fiable. La nota de aplicación de Metrohm AN T-192 incluye l
Determinación de la capacidad de neutralización de ácidos de los antiácidos de venta libre
USP describe una valoración por retroceso para determinar la capacidad de neutralización de ácidos (ANC). El método es muy rápido, fácil, y fiable. La nota de aplicación de Metrohm AN T-192 incluye l