 Enfermedad por coronavirus Infección COVID-19 Ilustración médica 3D. Haber de imagen:Corona Borealis Studio / Shutterstock.
Enfermedad por coronavirus Infección COVID-19 Ilustración médica 3D. Haber de imagen:Corona Borealis Studio / Shutterstock. Un nuevo estudio afirma que el COVID-19 severo es causado por un circuito de retroalimentación positiva desencadenado por una inflamación sistémica y mediado por una permeabilidad intestinal anormal. Este hallazgo podría ayudar potencialmente a abrir nuevas vías de tratamiento.
Investigaciones anteriores sobre infecciones respiratorias han demostrado que el daño pulmonar interrumpe la intercomunicación común entre las células pulmonares y el microbioma intestinal. desencadenando una inflamación sistémica y provocando una enfermedad grave. Dicha inflamación también causa la ruptura de la barrera intestinal, permitiendo que los microbios intestinales atraviesen el epitelio intestinal y entren en la circulación sistémica. Esto produce una mayor inflamación y empeora la lesión pulmonar. completando el ciclo de retroalimentación positiva.
También puede producirse una infección viral de las células intestinales, conduciendo a daños directos y alterando aún más la estructura y función del intestino, así como la integridad de la barrera intestinal. Estos mecanismos son más probables en ancianos o enfermos, que más comúnmente ya sufren de disbiosis intestinal.
El estudio actual, publicado como preimpresión en el medRxiv * servidor en noviembre de 2020, se basa en un modelo de biología de sistemas, utilizado para examinar el plasma de 60 pacientes con COVID-19 pero con un rango de gravedad clínica. Sus edades oscilaban entre los 50 y los 65 años.
Los investigadores encontraron un fuerte aumento en la permeabilidad de las uniones estrechas del epitelio intestinal en el COVID-19 severo, señalando una pérdida de la función de barrera intestinal. Esto fue acompañado por un fuerte aumento en la proteína zonulina, "El único mediador fisiológico conocido de la permeabilidad de la unión estrecha en el tracto digestivo". El aumento de zonulina fue un marcador de mayor mortalidad en el COVID-19 grave.
También midieron el nivel de proteína de unión a lipopolisacárido (LPS) plasmático (LBP), un marcador de infección o inflamación aguda, que se une al LPS bacteriano y activa el sistema inmunológico. Esto refleja un mayor acceso microbiano al torrente sanguíneo a través del intestino permeable, y su nivel se incrementó en COVID-19 severo, en comparación con los casos más leves.
También hubo elevaciones en los niveles del marcador de hongos, β-glucano, y de la proteína de unión estrecha ocludina, en COVID-19 severo. Sin embargo, la concentración de la proteína de unión a ácidos grasos intestinales (I-FABP) no se modificó, descartando la muerte de los enterocitos intestinales.
Como se esperaba, la migración microbiana intestinal a través de la barrera intestinal estuvo acompañada de signos de inflamación mieloide, con niveles más altos de marcadores de inflamación de neutrófilos y monocitos en la enfermedad grave, junto con citocinas como IL-6 e IL-1β, y los reactantes de fase aguda CRP y dímero D.
Las moléculas inmunomoduladoras como las lectinas también mostraron niveles marcadamente elevados en pacientes gravemente enfermos que finalmente sucumbieron a la infección. Los investigadores observaron además un desequilibrio en los niveles de C3a y GDF15, indicadores de activación del complemento y estrés oxidativo, respectivamente, en casos fatales.
Los investigadores comentan, “Estos datos apoyan nuestra hipótesis de que la alteración de la integridad de la barrera intestinal, que da como resultado la translocación microbiana, está relacionado con una mayor inflamación sistémica y activación inmunitaria durante el COVID-19 grave ".
La permeabilidad intestinal anormal no solo causa inflamación sistémica directamente, sino que está relacionada con alteraciones en las concentraciones de una serie de metabolitos plasmáticos. Estos no son solo marcadores bien conocidos de disfunción intestinal, pero compuestos bioactivos, asociado con respuestas inflamatorias e inmunes.
Por ejemplo, se interrumpen varias rutas importantes de aminoácidos. Estos incluyen algunos como la citrulina que se producen solo dentro de los enterocitos, u otros como el triptófano que son catabolizados por enterocitos. Esto da como resultado un aumento de aminoácidos como la citrulina, ácido succínico, y en los productos de degradación del triptófano. Estas alteraciones son marcadores de disbiosis intestinal y de desregulación de las interacciones inmunes con el microbioma intestinal.
 Estudio:El COVID-19 severo es impulsado por la integridad alterada de la barrera intestinal. Haber de imagen:SewCream / Shutterstock
Estudio:El COVID-19 severo es impulsado por la integridad alterada de la barrera intestinal. Haber de imagen:SewCream / Shutterstock Se observó que estos cambios se produjeron en pacientes con enfermedad grave frente a controles o COVID-19 leve.
Las alteraciones de metabolitos observadas se asociaron con marcadores inflamatorios y marcadores de alteración de la barrera intestinal. Por ejemplo, Los niveles bajos de citrulina y los altos niveles de metabolitos de triptófano se relacionaron con niveles más altos de IL-6.
Varias vías de lípidos también se vieron perturbadas por las alteraciones en el metabolismo de los aminoácidos en el COVID-19 grave. De las 16 vías más significativamente afectadas, los que implican el metabolismo de glicerofosfolípidos y colina se vieron marcadamente alterados. Ambos están estrechamente relacionados con el microbioma intestinal, y la disbiosis tiene un efecto negativo sobre la degradación y absorción de estos lípidos. Por lo tanto, COVID-19 severo se asocia con alteraciones sistémicas resultantes de la ruptura de la barrera intestinal.
Los glicanos decoran muchas proteínas y anticuerpos para regular la respuesta inmune. Las enzimas que los degradan provienen de varios microbios intestinales, y la translocación de este último puede conducir a un cambio en el perfil de glicosilación. Esta, Sucesivamente, puede precipitar más inflamación a través de la activación del complemento.
Se sabe que tal cambio en el perfil de glicosilación de las glicoproteínas plasmáticas ocurre en la enfermedad inflamatoria intestinal (EII). Adicionalmente, El trasplante de microbiota fecal para corregir la composición del microbioma intestinal afecta la glicosilación tanto de IgG como del suero.
Pérdida de galactosa por ejemplo, previene la activación del punto de control antiinflamatorio que suprime la inflamación mediada por el complemento, que está formado por el enlace mediado por galactosa de Dectin-1 a FcyRIIB en células mieloides. Se ve que esto causa inflamación y activación del complemento en la EII.
Los investigadores utilizaron el algoritmo de aprendizaje automático Lasso para seleccionar aquellos marcadores que pudieran diferenciar mejor el COVID-19 leve del grave. Los resultados incluyeron zonulina, LBP y sCD14, con un AUC superior al 99%. Luego usaron esto para estimar el riesgo de hospitalización, y encontró que tenía una sensibilidad de alrededor del 98% con una especificidad de alrededor del 95%, para una precisión global del 96%. La relación Kyn-Trp también es capaz de realizar una discriminación sólida. Esto enfatiza el estrecho vínculo entre la alteración intestinal y el COVID-19 severo.
Los investigadores resumen, “Nuestros datos indican que el COVID-19 severo está asociado con un aumento dramático en la permeabilidad de las uniones estrechas y la translocación de productos bacterianos y fúngicos a la sangre. Esta integridad de la barrera intestinal alterada y la translocación microbiana se correlacionan fuertemente con un aumento de la inflamación sistémica, aumento de la activación inmune, disminución de la función intestinal, metaboloma plasmático alterado y glucometa, y una mayor tasa de mortalidad ".
Los investigadores también sugieren que esto puede indicar la posibilidad de secuelas a largo plazo debido a la interrupción de la barrera intestinal y la función intestinal perturbada. Esto puede incluir disfunción metabólica en los "transportistas de larga distancia" COVID-19. Los estudios para comprender esto deben ser una prioridad, acompañado de investigación sobre las formas más efectivas de mejorar esto. Esto podría ser apropiado para frenar el uso generalizado de antibióticos, que impactan el curso de la enfermedad, especialmente en pacientes mayores y aquellos con enfermedad metabólica.
En segundo lugar, el estudio puede hacer posible eventualmente predecir COVID-19 grave, utilizando el aumento identificado en múltiples biomarcadores, incluidos los lípidos plasmáticos, aminoácidos y sus metabolitos, y glucanos.
Finalmente, el estudio revela algunos posibles objetivos terapéuticos en el COVID-19 grave. Estos incluyen zonulina, que podría inhibirse con éxito para mejorar la integridad de la barrera intestinal, y citrulina. La asociación entre COVID-19 grave y una predisposición genética a una alta producción de zonulina también debe examinarse más a fondo.
De nuevo, las lectinas y otros glicanos que modulan la inflamación pueden ayudar a prevenir la tormenta de citocinas en el COVID-19 grave. Se sabe que el uso de inmunocomplejos altamente glicosilados inhibe la inflamación mediada por el complemento, y podría adaptarse para su uso en COVID-19.
En general, por lo tanto, los autores concluyen, "Mayor comprensión de la interacción entre el intestino, microbiota intestinal, y el metabolismo de los aminoácidos durante el COVID-19 podrían informar los enfoques farmacéuticos y dietéticos para mejorar los resultados del COVID-19 ".
medRxiv publica informes científicos preliminares que no son revisados por pares y, por lo tanto, no debe considerarse concluyente, orientar la práctica clínica / comportamiento relacionado con la salud, o tratada como información establecida.
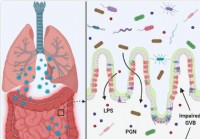 El intestino permeable y la disbiosis microbiana podrían contribuir a la tormenta de citocinas en casos de COVID-19 gravemente enfermos
El intestino permeable y la disbiosis microbiana podrían contribuir a la tormenta de citocinas en casos de COVID-19 gravemente enfermos
 Nueva herramienta para descifrar el microbioma intestinal
Nueva herramienta para descifrar el microbioma intestinal
 Los hallazgos iniciales del Proyecto del Microbioma Humano provocaron "cientos de estudios posteriores"
Los hallazgos iniciales del Proyecto del Microbioma Humano provocaron "cientos de estudios posteriores"
 Entendiendo la acidez estomacal
Entendiendo la acidez estomacal
 La disbiosis en la microbiota intestinal puede causar una infección secundaria grave en pacientes con COVID-19
La disbiosis en la microbiota intestinal puede causar una infección secundaria grave en pacientes con COVID-19
 Un estudio sugiere un vínculo entre el uso de probióticos y la "confusión cerebral"
Un estudio sugiere un vínculo entre el uso de probióticos y la "confusión cerebral"
 Microbios relacionados con ataques cardíacos hallan estudio
Un estudio revelado en el Congreso de la ESC 2019 celebrado en París el fin de semana pasado revela que la población de microbios anormales en el cuerpo puede provocar un deterioro de las placas coron
Microbios relacionados con ataques cardíacos hallan estudio
Un estudio revelado en el Congreso de la ESC 2019 celebrado en París el fin de semana pasado revela que la población de microbios anormales en el cuerpo puede provocar un deterioro de las placas coron
 Las nuevas interacciones huésped-viral-microbioma durante COVID-19 pueden determinar el resultado
La pandemia actual de enfermedad por coronavirus 2019 (COVID-19), causado por el síndrome respiratorio agudo severo coronavirus 2 (SARS-CoV-2), se ha estado extendiendo rápidamente durante más de un a
Las nuevas interacciones huésped-viral-microbioma durante COVID-19 pueden determinar el resultado
La pandemia actual de enfermedad por coronavirus 2019 (COVID-19), causado por el síndrome respiratorio agudo severo coronavirus 2 (SARS-CoV-2), se ha estado extendiendo rápidamente durante más de un a
 Científicos resuelven misterioso caso de síndrome de cervecería automática
Investigadores en China han hecho un descubrimiento importante que explica el confuso caso de un hombre de 27 años que tenía un historial de intoxicación sin realmente beber alcohol. Descubrieron qu
Científicos resuelven misterioso caso de síndrome de cervecería automática
Investigadores en China han hecho un descubrimiento importante que explica el confuso caso de un hombre de 27 años que tenía un historial de intoxicación sin realmente beber alcohol. Descubrieron qu