Gulsot är den gulaktiga missfärgningen av huden, slemhinnorna och ögonvitorna (sklera) som orsakas av förhöjda nivåer av bilirubin i blodet (hyperbilirubinemi). Termen gulsot kommer från det franska ordet jaune, som betyder gul. Gulsot är tekniskt sett inte en sjukdom, utan snarare ett synligt tecken på ett underliggande tillstånd som orsakar ökade nivåer av bilirubin i blodet.
Gulsotssymtom hos nyfödda inkluderar feber, kinkig mat och att se sjuk ut.
Behandling av gulsot hos nyfödda inkluderar fototerapi, solarier och andra behandlingar.
Neonatal gulsot är det vanligaste tillståndet som kräver medicinsk utvärdering hos en nyfödd. Även om det ofta är en normal och övergående fysiologisk konsekvens av den nyföddas omogna lever, finns det en mängd andra medicinska tillstånd som kan orsaka svår neonatal gulsot. Gulsot hos den nyfödda måste övervakas noggrant, eftersom alltför förhöjda nivåer av bilirubin som inte behandlas för länge kan leda till permanent hjärnskada (ett tillstånd som kallas kernicterus).
Gulsot uppträder vanligtvis först i ansiktet och rör sig sedan till bröstet, magen, armarna och benen när bilirubinnivåerna blir högre. Det vita i ögonen kan också se gult ut. Gulsot kan vara svårare att se hos spädbarn med mörkare hudfärg. Barnets läkare eller sköterska kan testa hur mycket bilirubin som finns i barnets blod.
Läs mer om nyfödd gulsot och kernicterus »
Neonatal gulsot kan vara förknippad med olika symtom, beroende på graden av förhöjda bilirubinnivåer samt den exakta orsaken till gulsot. Den gula missfärgningen av huden börjar i ansiktet och pannan och sträcker sig mot fötterna när nivåerna av bilirubin ökar. Denna karakteristiska progression av gulsot hos spädbarn kan ibland tillåta din sjukvårdspersonal att uppskatta bilirubinnivån baserat på platsen och omfattningen av gulsot, även om denna bedömning ofta kan vara felaktig.
Tecken och symtom förknippade med neonatal gulsot kan inkludera följande:
Kernicterus, som orsakas av långvariga alltför förhöjda nivåer av bilirubin som påverkar det centrala nervsystemet, måste kännas igen och omedelbart behandlas eftersom det kan leda till permanent hjärnskada. Kernicterus är ett irreversibelt och kroniskt tillstånd som kan innefatta cerebral pares, hörselnedsättning och intellektuell funktionsnedsättning. Kernicterus har sannolikt börjat utvecklas om spädbarnet börjar uppvisa extrem slöhet, förändringar i muskeltonus och ett högt skrik.
Gulsot orsakas av ackumulering av bilirubin i blodet, vanligtvis från en ökad produktion av bilirubin eller en minskad förmåga att metabolisera och utsöndra det. Bilirubin bildas när röda blodkroppar bryts ned och metaboliseras normalt i levern och utsöndras i urin och avföring.
Neonatal gulsot kan orsakas av flera olika tillstånd, och det är mycket vanligt hos nyfödda. Den vanligaste orsaken hos nyfödda är fysiologisk gulsot, som drabbar de flesta nyfödda och vanligtvis är godartad. Det finns dock många andra orsaker till neonatal gulsot som kan vara allvarligare och kräver ytterligare medicinsk utvärdering och intervention. En nyfödd som utvecklar gulsot inom de första 24 timmarna av livet kräver omedelbar läkarvård. Följande är några av orsakerna till neonatal gulsot.
Gulsot hos nyfödda uppstår oftast eftersom deras lever inte är tillräckligt mogen för att ta bort bilirubin från blodet. Gulsot kan också orsakas av ett antal andra medicinska tillstånd, till exempel fysiologisk gulsot, neonatal gulsot, hemolys, polycytemi, cefalohematom, spädbarn som sväljer under födseln, mödrar som har diabetes och Crigler-Najjars syndrom och Lucey-Driscolls syndrom, inkompatibilitet mellan modern och fosterets blodgrupp (Rh, ABO), bröstmjölk och amning, en samling blod under hårbotten, och enzym- och membrandefekter i röda blodkroppar.
Denna form av gulsot är vanligtvis uppenbar på den andra eller tredje dagen i livet. Det är den vanligaste orsaken till nyfödda gulsot och det är vanligtvis ett övergående och ofarligt tillstånd. Fysiologisk gulsot orsakas av oförmågan hos den nyföddas omogna lever att metabolisera (konjugera) och därmed utsöndra bilirubin, som ackumuleras på grund av nedbrytningen av röda blodkroppar som har en kortare livslängd (70 till 90 dagar) än vuxna röda blodkroppar (120 dagar). Denna ökning av nedbrytning av röda blodkroppar och minskad förmåga att metabolisera bilirubin överväldigar det nyfödda barnets förmåga att korrekt bearbeta och utsöndra bilirubin. När den nyföddas lever mognar försvinner dock gulsot efter 1 till 2 veckor.
Denna form av gulsot uppstår när det finns inkompatibilitet mellan moderns och fostrets blodtyper. Detta leder till ökade bilirubinnivåer från nedbrytningen av fostrets röda blodkroppar (hemolys).
Denna form av gulsot förekommer hos nyfödda som ammas och uppträder ofta i slutet av den första levnadsveckan. Vissa kemikalier i bröstmjölk anses vara ansvariga. Det är vanligtvis ett ofarligt tillstånd som går över spontant. Mödrar behöver vanligtvis inte sluta amma.
Denna form av gulsot uppstår när den nyfödda som ammas INTE får tillräckligt med bröstmjölk. Detta kan uppstå på grund av försenad eller otillräcklig mjölkproduktion hos modern eller på grund av dålig matning av den nyfödda. Detta otillräckliga intag resulterar i uttorkning och färre tarmrörelser för den nyfödda, vilket resulterar i minskad bilirubinutsöndring från kroppen.
Ibland under förlossningen kan den nyfödda få ett blåmärke eller skada på huvudet, vilket resulterar i en blodansamling/blodpropp under hårbotten. Eftersom detta blod bryts ned naturligt, kan plötsliga förhöjda nivåer av bilirubin överväldiga bearbetningsförmågan hos den nyföddas omogna lever, vilket resulterar i gulsot.
Ärftliga genetiska enzymrubbningar, såsom glukos-6-fosfatdehydrogenasbrist (G6PD-brist) eller pyruvatkinasbrist, till exempel, kan leda till ökad hemolys och efterföljande förhöjda bilirubinnivåer.
Avvikelser i membranet och formen på röda blodkroppar (till exempel sfärocytos) kan leda till ökad hemolys.
Andra orsaker till neonatal gulsot inkluderar prematuritet, maternell diabetes, polycytemi, infektion/sepsis, hypotyreos, biliär atresi, cystisk fibros, Crigler-Najjars syndrom, Gilberts syndrom, hepatit, talassemi och galaktosemi.
Genom att klicka på "Skicka" godkänner jag MedicineNets villkor och sekretesspolicy. Jag samtycker också till att ta emot e-postmeddelanden från MedicineNet och jag förstår att jag kan välja bort MedicineNet-prenumerationer när som helst.
Ungefär 60 % av alla nyfödda utvecklar gulsot; nyfödda med vissa riskfaktorer löper dock högre risk att utveckla neonatal gulsot. Riskfaktorer inkluderar följande:
Neonatal gulsot kan diagnostiseras genom att undersöka den nyfödda och ta ett blodprov för att kontrollera den totala serumbilirubinnivån. Din sjukvårdspersonal bör noga följa ditt nyfödda barn för utveckling av gulsot, och många sjukhus kontrollerar rutinmässigt totala bilirubinnivåer hos nyfödda innan de skrivs ut från sjukhuset. Även om blodprovet är det mest exakta, kan i vissa fall en transkutan bilirubinavläsning erhållas genom att placera en handhållen sensor mot den nyfödda huden. Om denna avläsning är hög kan ett blodprov beställas för att bekräfta den totala bilirubinnivån. Bilirubinnivåerna är vanligtvis högst efter 3 av 5 dagar i livet. Ytterligare blodprov kan beställas för de nyfödda som behöver behandling och övervakning, eller för de som kan ha andra underliggande tillstånd som tros orsaka neonatal gulsot.
Behovet av att behandla gulsot hos nyfödda bestäms genom att tolka den totala bilirubinnivån i förhållande till nyföddas ålder i timmar. Om nivån bedöms vara för hög, eller om den stiger för snabbt, är behandling nödvändig. Ibland är allt som behövs för behandling noggrann övervakning av bilirubinnivåerna, och inga ytterligare ingrepp kan behövas. I vissa fall kan behandling för neonatal gulsot förekomma i hemmet, medan i andra fall är inläggning på sjukhus nödvändig.
Baserat på den totala bilirubinnivån, den bakomliggande orsaken som leder till gulsot och det nyföddas kliniska tillstånd, finns olika behandlingsmetoder tillgängliga för att behandla gulsot hos nyfödda. Dessa inkluderar följande:
Komplikationerna i samband med neonatal gulsot uppstår när bilirubinnivåerna når toxiska nivåer, och bilirubinet kommer in i det centrala nervsystemet och skadar hjärnan. Hjärntoxiciteten kan antingen vara reversibel (tidig akut bilirubinencefalopati) eller så kan skadan vara permanent och irreversibel (kernicterus). Permanent skada kan leda till cerebral pares, dövhet och intellektuell funktionsnedsättning.
Generellt sett är prognosen för nyfödda med gulsot utmärkt om de får lämplig övervakning och behandling, och den stora majoriteten av spädbarn med neonatal gulsot kommer att förbättras utan några negativa effekter. Hälso- och sjukvårdspersonal måste dock vara vaksam och föräldrar behöver informeras och utbildas om de potentiella farorna med allvarlig hyperbilirubinemi för att förhindra de förödande konsekvenserna av kernicterus.
En viss grad av gulsot hos nyfödda är normalt och kan inte helt förhindras. Förebyggandet av signifikant hyperbilirubinemi och dess komplikationer är dock möjligt genom korrekt screening (att erhålla bilirubinnivåer), identifiera nyfödda med hög risk, noggrann övervakning och övervakning av de spädbarn med hyperbilirubinemi, föräldrautbildning och omedelbar behandling när det anses medicinskt indicerat.
 Lupus:Hur man stänger av den autoimmuna processen och läker naturligt
Lupus:Hur man stänger av den autoimmuna processen och läker naturligt
 Ulcerös kolit:symtom, kost, behandling, orsaker
Ulcerös kolit:symtom, kost, behandling, orsaker
 Hur lång tid tar det för en saltvattenspolning att fungera?
Hur lång tid tar det för en saltvattenspolning att fungera?
 Breaking the Vicious Cycle SCD Peanut Butter Brownies
Breaking the Vicious Cycle SCD Peanut Butter Brownies
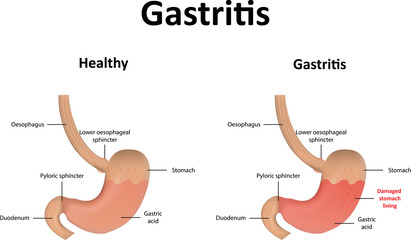 Gastrit
Gastrit
 Steve's SCD Healing Journal:Vecka 15 – Varför kan jag inte lukta?
Steve's SCD Healing Journal:Vecka 15 – Varför kan jag inte lukta?
 Smärta under tarmrörelser
Smärta vid tarmrörelser kan orsaka ångest. Först kan du oroa dig för nästa resa till badrummet. För det andra kan du oroa dig för att något verkligen är fel med din hälsa. En och annan stickning när m
Smärta under tarmrörelser
Smärta vid tarmrörelser kan orsaka ångest. Först kan du oroa dig för nästa resa till badrummet. För det andra kan du oroa dig för att något verkligen är fel med din hälsa. En och annan stickning när m
 Vad du bör veta innan du startar ett gallsyraharts
Gallsyrahartser, även kända som gallsyrabindare, är en klass av kolesterolsänkande mediciner som huvudsakligen sänker LDL-kolesterol. Läkemedel i denna kategori inkluderar: Kolestyramin (Questran) Co
Vad du bör veta innan du startar ett gallsyraharts
Gallsyrahartser, även kända som gallsyrabindare, är en klass av kolesterolsänkande mediciner som huvudsakligen sänker LDL-kolesterol. Läkemedel i denna kategori inkluderar: Kolestyramin (Questran) Co
 Forskare manipulerar bakteriearter i tarmen med hjälp av diet
Forskare från Stanford University School of Medicine har visat att genom att manipulera kosten i en musmodell, det är möjligt att gynna engraftment av en specifik bakteriestam framför andra.
Forskare manipulerar bakteriearter i tarmen med hjälp av diet
Forskare från Stanford University School of Medicine har visat att genom att manipulera kosten i en musmodell, det är möjligt att gynna engraftment av en specifik bakteriestam framför andra.