Иммунная система организма является важной защитой от болезней, таких как инфекции, как было подчеркнуто недавней пандемией COVID-19. Та же иммунная система также может помочь нам бороться с раком. Тем не мение, рак поджелудочной железы бывает другим; Ключевой особенностью этого типа рака является то, что раковые клетки поджелудочной железы окружены плотным, непроницаемый барьер, известный как строма, который часто блокирует доступ иммунных клеток к опухоли. По этой причине, иммунотерапия - препараты, которые используют силу иммунной системы организма для уничтожения раковых клеток - показали ограниченный успех в лечении рака поджелудочной железы, в то время как они эффективны в борьбе с другими видами рака, включая рак кожи и легких.
Исследования показали, что у некоторых пациентов с раком поджелудочной железы иммунные клетки могут собираться в кластеры, известные как третичные лимфоидные структуры (TLS) в строме, которые связаны с улучшением результатов выживаемости пациентов. Тем не мение, TLS не образуются естественным образом у всех пациентов с раком поджелудочной железы. Имея это в виду, в этом исследовании команда намеревалась изучить структуру и роль TLS в раке поджелудочной железы, если он присутствует, и оценить их противоопухолевую активность.
Исследование опубликовано в Клеточная и молекулярная гастроэнтерология и гепатология , и финансируется Cancer Research UK, Фонд исследования рака поджелудочной железы и Совет медицинских исследований.
Чтобы определить наличие TLS при раке поджелудочной железы человека, команда проанализировала образцы тканей, переданные пациентами в банк тканей фонда исследования рака поджелудочной железы. В этом исследовании, TLS определялись наличием тканевых зон, богатых В-клетками, Т-клетки и дендритные клетки - три типа клеток, которые играют важную роль в иммунном ответе. Используя специальные методы окрашивания для визуализации различных типов клеток, присутствующих в образцах, команда обнаружила, что TLS были только у трети пациентов, образцы которых были проанализированы.
Чтобы изучить развитие TLS при раке поджелудочной железы, команда создала доклиническую модель рака поджелудочной железы на мышах. Первоначально TLS не присутствовали в модели; тем не мение, после инъекции двух сигнальных белков (известных как лимфоидные хемокины) в опухоли мышей, В-клетки и Т-клетки проникли в место опухоли и собрались в TLS.
Индукция TLS может повысить эффективность химиотерапии
Затем команда объединила инъекцию хемокина с введением гемцитабина - химиотерапии, обычно используемой при лечении пациентов с раком поджелудочной железы. Комбинация гемцитабина и инъекции хемокина привела к уменьшению опухолей у мышей, эффект, который не был достигнут ни одним лечением.
<цитата>Рак поджелудочной железы известен как холодная опухоль, Это означает, что рядом с раком не так много иммунных клеток, которые пытаются с ним бороться. В этом исследовании мы показали, что иммунные клетки можно не только использовать, но и заставить собираться в TLS в рамках доклинической модели рака поджелудочной железы, чтобы сделать химиотерапию более эффективной.
Формирование TLS имеет решающее значение для усиления противоопухолевого ответа вблизи опухоли, чтобы преодолеть проблему, создаваемую барьером стромы. Эти результаты предполагают, что сочетание химиотерапии с соответствующей иммунотерапией для стимуляции иммунных клеток в микроокружении опухоли может быть использовано для разработки более персонализированных методов лечения рака поджелудочной железы ».
Хемант Кохер, Профессор хирургии печени и поджелудочной железы Лондонского университета королевы Марии и консультант Barts Health NHS Trust
Противоопухолевая активность, наблюдаемая после образования TLS в доклинической модели, была связана с В-клетками, запускающими активацию дендритных клеток, который необходим для инициирования иммунного ответа. Полученные данные свидетельствуют о том, что лимфоидные хемокины, при использовании в сочетании с химиотерапией, может представлять собой жизнеспособную терапевтическую стратегию для стимулирования противоопухолевого иммунного ответа, который может привести к лучшим клиническим результатам.
Поскольку в этом исследовании использовалась модель мыши, Теперь необходимы дальнейшие исследования, чтобы определить, можно ли наблюдать такие же результаты в других экспериментальных моделях и у пациентов. Команда считает, что более подробное понимание образования TLS может помочь в разработке персонализированных методов лечения, которые могут использовать потенциал собственной иммунной системы организма для борьбы с раком.
 Тесты, используемые для диагностики ГЭРБ
Тесты, используемые для диагностики ГЭРБ
 Иммунные клетки кишечника могут быть ответственны за изменения метаболизма, находит исследование
Иммунные клетки кишечника могут быть ответственны за изменения метаболизма, находит исследование
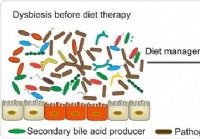 Микробиом кишечника и ВЗК - связь, возможно, в диете, говорится в исследовании
Микробиом кишечника и ВЗК - связь, возможно, в диете, говорится в исследовании
 Качество сна может быть индикатором для более позднего исследования болезни Альцгеймера
Качество сна может быть индикатором для более позднего исследования болезни Альцгеймера
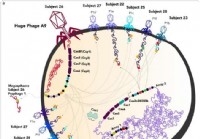 Недавно обнаруженные крупные фаги стирают границу между жизнью и неживой
Недавно обнаруженные крупные фаги стирают границу между жизнью и неживой
 Хорошие новости для людей, страдающих СРК, поскольку исследователи определяют «кишечный зуд».
Хорошие новости для людей, страдающих СРК, поскольку исследователи определяют «кишечный зуд».
 Новый метод компьютерного моделирования предсказывает, как микробы кишечника меняются с течением времени
Новый метод компьютерного моделирования использует снимки типов микробов, обнаруженных в кишечнике человека, чтобы предсказать, как сообщество микробов изменится с течением времени. Инструмент, разраб
Новый метод компьютерного моделирования предсказывает, как микробы кишечника меняются с течением времени
Новый метод компьютерного моделирования использует снимки типов микробов, обнаруженных в кишечнике человека, чтобы предсказать, как сообщество микробов изменится с течением времени. Инструмент, разраб
 Исследования показывают, что пробиотики помогают бороться с тревогой и депрессией.
Предыдущие исследования связали проблемы психического здоровья и нарушения развития со здоровьем кишечника. Теперь, группа британских ученых показала, что продукты, расширяющие профиль полезных бактер
Исследования показывают, что пробиотики помогают бороться с тревогой и депрессией.
Предыдущие исследования связали проблемы психического здоровья и нарушения развития со здоровьем кишечника. Теперь, группа британских ученых показала, что продукты, расширяющие профиль полезных бактер
 Новое исследование может помочь предотвратить смертельные инфекции у младенцев
Недоношенные дети, рожденные до 28-30 недель жизни, подвержены высокому риску многих осложнений, среди которых очень велики шансы умереть от инфекции, начинающейся в кишечнике. Новое исследование, опу
Новое исследование может помочь предотвратить смертельные инфекции у младенцев
Недоношенные дети, рожденные до 28-30 недель жизни, подвержены высокому риску многих осложнений, среди которых очень велики шансы умереть от инфекции, начинающейся в кишечнике. Новое исследование, опу