
Ilustração do colonoscópio no cólon durante um procedimento de colonoscopia.
O que é uma colonoscopia?
A colonoscopia é um procedimento que permite que um examinador (geralmente um gastroenterologista) avalie o interior do cólon (intestino grosso ou intestino grosso). O colonoscópio é um tubo flexível de um metro e meio de comprimento com a espessura de um dedo com uma câmera e uma fonte de luz na ponta. A ponta do colonoscópio é inserida no ânus e então é avançada lentamente, sob controle visual, no reto e através do cólon, geralmente até o ceco, que é a primeira parte do cólon. Normalmente, também é possível entrar e examinar os últimos centímetros do intestino delgado (íleo terminal).
Colonoscopia e pólipos do cólon
P:Acabei de fazer uma colonoscopia e eles encontraram dois pólipos de cólon não cancerosos e um lipoma não canceroso (sem pólipos anteriores). Quando devo fazer minha próxima colonoscopia? R:Os lipomas (tumores benignos constituídos por gordura) são benignos, ou seja, não são cancerígenos. Se o patologista (o médico que examina o pólipo) estiver confiante de que o pólipo é um lipoma, não serão necessários mais exames ou vigilância.
Quando realizar a próxima colonoscopia após a remoção de dois pólipos não cancerosos e não lipomatosos depende de várias questões...
Leia o resto da resposta do médico »

Pessoas saudáveis com risco normal de câncer de cólon devem ser submetidas à colonoscopia aos 50 anos e a cada 10 anos a partir de então para fins de remover pólipos colônicos antes que se tornem cancerosos.
Por que a colonoscopia é feita?
A colonoscopia pode ser feita por vários motivos. A grande maioria das colonoscopias são realizadas como parte de programas de rastreamento para diagnosticar o câncer de cólon. Quando feito por outros motivos, na maioria das vezes é feito para investigar a causa da
- sangue nas fezes,
- dor abdominal,
- diarréia,
- uma mudança no hábito intestinal ou uma anormalidade encontrada em radiografias colônicas ou tomografia axial computadorizada (TC).
Indivíduos com histórico prévio de pólipos ou câncer de cólon e certos indivíduos com histórico familiar de alguns tipos de câncer não colônico ou problemas colônicos que podem estar associados ao câncer de cólon (como pólipos colônicos) podem ser aconselhados a realizar colonoscopias periódicas porque sua os riscos são maiores para pólipos ou câncer de cólon.
A frequência com que se deve submeter-se à colonoscopia depende do grau de risco de câncer e das anormalidades encontradas em colonoscopias anteriores. Uma recomendação amplamente aceita é que mesmo pessoas saudáveis com risco normal de câncer de cólon devem ser submetidas à colonoscopia aos 50 anos e a cada 10 anos para remover pólipos colônicos antes que se tornem cancerosos.

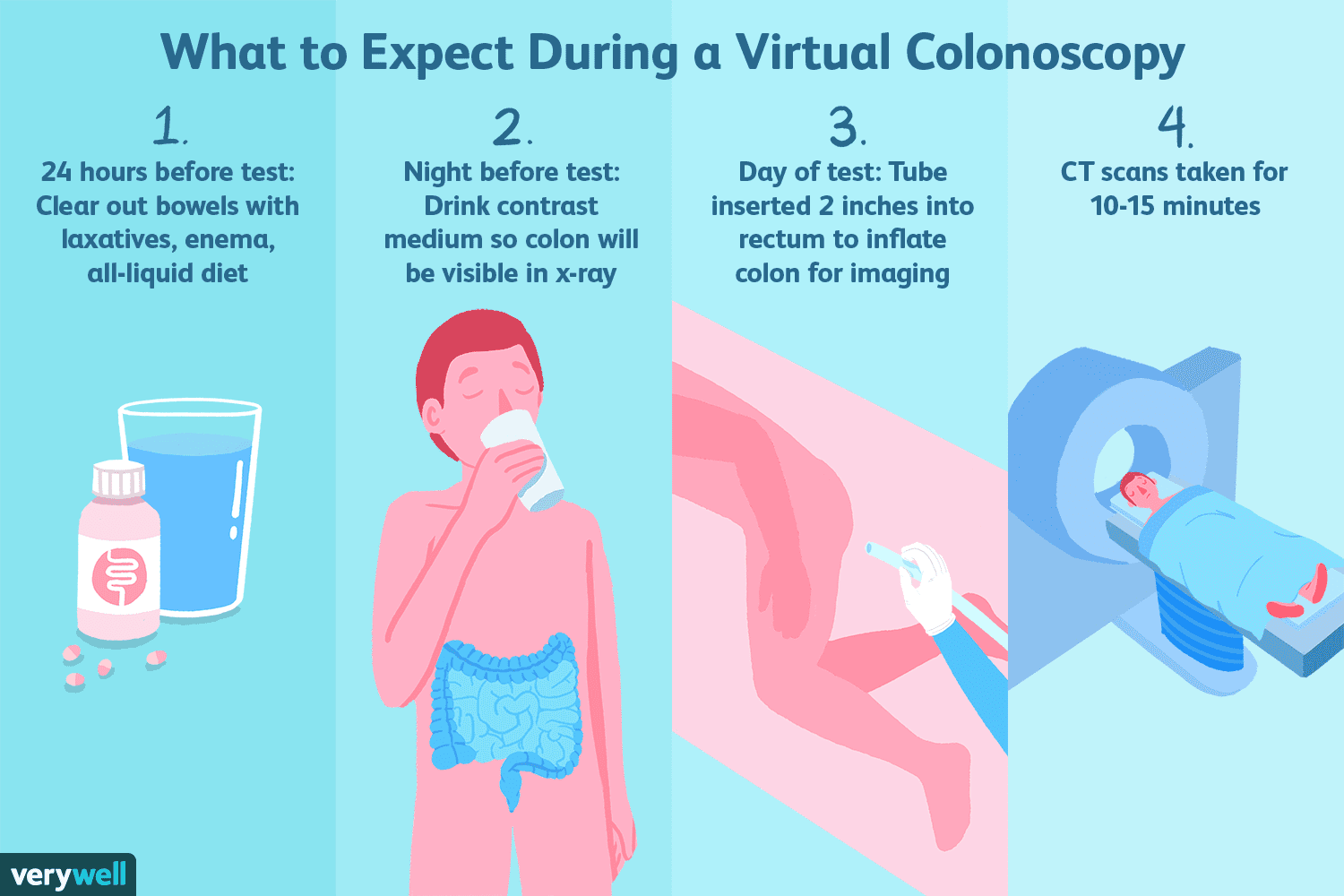
Os pacientes recebem instruções detalhadas sobre a preparação de limpeza. Em geral, isso consiste em beber um grande volume de uma solução especial de limpeza ou vários dias de uma dieta líquida clara e laxantes ou enemas antes do exame.
Qual preparação intestinal é necessário para colonoscopia?
Para que o procedimento seja completo e preciso, o cólon deve ser completamente limpo e existem várias preparações de colonoscopia diferentes. Os pacientes recebem instruções detalhadas sobre a preparação de limpeza. Em geral, isso consiste em beber um grande volume de uma solução especial de limpeza ou vários dias de uma dieta líquida clara e laxantes ou enemas antes do exame. Essas instruções devem ser seguidas exatamente como prescrito ou o procedimento pode ser insatisfatório (a visualização do revestimento do cólon pode ser obscurecida por fezes residuais), e pode ter que ser repetido, ou um teste alternativo menos preciso deve ser realizado em seu lugar .
Também podem ser dadas instruções para evitar certos alimentos por alguns dias antes do procedimento, como alimentos fibrosos, alimentos com sementes ou gelatina vermelha.

É melhor que o colonoscopista seja informado de todas as prescrições atuais e medicamentos de venda livre. Produtos de aspirina, anticoagulantes como varfarina (Coumadin), medicamentos para artrite, insulina e preparações de ferro são exemplos de medicamentos que podem exigir instruções especiais.
Posso tomar meus medicamentos antes de uma colonoscopia? Existe uma dieta especial?
A maioria dos medicamentos deve ser continuada como de costume, mas alguns podem interferir no exame. É melhor que o colonoscopista seja informado de todos os medicamentos prescritos e de venda livre. Produtos de aspirina, anticoagulantes como varfarina (Coumadin), medicamentos para artrite, insulina e preparações de ferro são exemplos de medicamentos que podem exigir instruções especiais. O colonoscopista também deve estar ciente das alergias do paciente e de quaisquer outras doenças importantes. O colonoscopista deve ser alertado se, no passado, os pacientes necessitaram de antibióticos antes de procedimentos cirúrgicos ou odontológicos para prevenir infecções.

Uma enfermeira prepara um paciente antes do procedimento de colonoscopia.
O que devo esperar durante a colonoscopia?
Antes da colonoscopia, os fluidos intravenosos são iniciados e o paciente é colocado em um monitor para monitoramento contínuo do ritmo cardíaco e da pressão arterial, bem como do oxigênio no sangue. Medicamentos (sedativos) geralmente são administrados através de uma linha intravenosa para que o paciente fique sonolento e relaxado e para reduzir a dor. Se necessário, o paciente pode receber doses adicionais de medicação durante o procedimento. A colonoscopia geralmente produz uma sensação de pressão, cãibras e inchaço no abdome; no entanto, com o auxílio de medicamentos, geralmente é bem tolerado e raramente causa dor intensa.
Os pacientes deitarão de lado ou de costas enquanto o colonoscópio avança lentamente. Uma vez que a ponta do cólon (ceco) ou a última porção do intestino delgado (íleo terminal) é alcançada, o colonoscópio é retirado lentamente e o revestimento do cólon é cuidadosamente examinado. A colonoscopia geralmente leva de 15 a 60 minutos. Se todo o cólon, por algum motivo, não puder ser visualizado, o médico pode decidir tentar a colonoscopia novamente em uma data posterior com ou sem uma preparação intestinal diferente ou pode decidir solicitar uma radiografia ou TC do cólon.
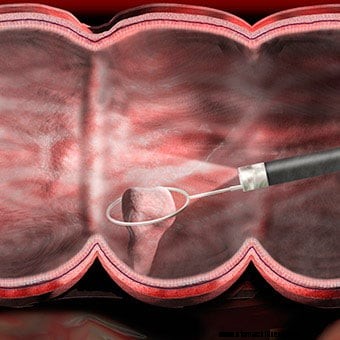
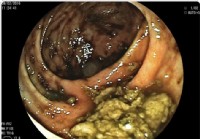
Uma ilustração mostra que um pólipo é removido durante uma colonoscopia.
E se houver anormalidades detectadas durante a colonoscopia?
Se uma área anormal precisar ser melhor avaliada, um fórceps de biópsia pode ser passado por um canal no colonoscópio e uma biópsia (uma amostra do tecido) pode ser obtida. A biópsia é submetida ao laboratório de patologia para exame ao microscópio por um patologista. Se houver suspeita de infecção, uma biópsia pode ser obtida para cultura de bactérias (e, ocasionalmente, vírus ou fungos) ou exame microscópico em busca de parasitas. Se a colonoscopia for realizada por causa de sangramento, o local do sangramento pode ser identificado, amostras de tecido obtidas (se necessário) e o sangramento controlado por vários meios. Deve haver pólipos, (crescimentos benignos que podem se tornar cancerosos) eles quase sempre podem ser removidos através do colonoscópio? A remoção desses pólipos é um importante método de prevenção do câncer de cólon e reto, embora a grande maioria dos pólipos seja benigna e não se torne cancerosa. Nenhum desses procedimentos adicionais normalmente produz dor. As biópsias são feitas por muitas razões e não significam necessariamente que há suspeita de câncer.

Um médico analisando os resultados da colonoscopia com um paciente.
O que devo esperar quando minha colonoscopia for feita?
Os pacientes serão mantidos em uma área de observação por uma ou duas horas após a colonoscopia até que os efeitos dos medicamentos que foram administrados desapareçam. Se os pacientes receberam sedativos antes ou durante a colonoscopia, eles podem não dirigir, mesmo que se sintam alertas. Outra pessoa deve levá-los para casa, pois seus reflexos e julgamento podem ser prejudicados pelo resto do dia, tornando inseguro dirigir, operar máquinas ou tomar decisões importantes. Caso os pacientes tenham alguma cólica ou inchaço, isso pode ser aliviado rapidamente com a passagem do gás, e eles devem poder comer ao voltar para casa. Após a remoção de pólipos ou outras manipulações, a dieta ou as atividades dos pacientes podem ser restringidas por um breve período de tempo.
Antes da saída do paciente da unidade coloscópica, os achados podem ser discutidos com o paciente. No entanto, às vezes, um diagnóstico definitivo pode ter que esperar pela análise microscópica das amostras de biópsia, o que geralmente leva alguns dias.

A colonoscopia é o melhor método disponível para detectar, diagnosticar e tratar anormalidades no cólon.
Quais são os possíveis riscos , complicações ou alternativas à colonoscopia?
As complicações da colonoscopia são raras e geralmente menores quando realizadas por médicos especialmente treinados e experientes em colonoscopia.
O sangramento pode ocorrer no local da biópsia ou remoção dos pólipos, mas o sangramento geralmente é menor e autolimitado ou pode ser controlado pelo colonoscópio. É bastante incomum exigir transfusões ou cirurgia para sangramento pós-colonoscopia. Uma complicação ainda menos comum é uma perfuração ou um rasgo na parede do cólon, mas mesmo essas perfurações podem não exigir cirurgia.
Outras complicações potenciais são reações aos sedativos usados, irritação localizada na veia onde os medicamentos foram injetados (deixando um nódulo sensível que dura um ou dois dias) ou complicações de doenças cardíacas ou pulmonares existentes. A incidência de todas essas complicações juntas é inferior a 1%.
Embora essas complicações sejam raras, é importante que os pacientes reconheçam os sinais precoces de uma complicação para que possam retornar ao médico ou a uma sala de emergência. O colonoscopista que realizou a colonoscopia deve ser contatado se um paciente notar dor abdominal intensa, sangramento retal de mais de meia xícara ou febre e calafrios.
A colonoscopia é o melhor método disponível para detectar, diagnosticar e tratar anormalidades no cólon. As alternativas à colonoscopia são bastante limitadas. Um enema de bário é um teste menos preciso realizado com raios-X. Ele perde anormalidades com mais frequência do que a colonoscopia e, se uma anormalidade for encontrada, uma colonoscopia ainda pode ser necessária para biópsia ou remoção da anormalidade. Às vezes, uma anormalidade ou lesão detectada com um enema de bário é, na verdade, fezes ou comida residual em um cólon mal limpo. A colonoscopia pode então ser necessária para esclarecer a natureza da lesão. A sigmoidoscopia flexível é um exame limitado que usa um colonoscópio mais curto e examina apenas o último terço do cólon.
Devido às limitações, a colonoscopia virtual não substituiu a colonoscopia como a principal ferramenta de triagem para indivíduos com risco aumentado de pólipos ou câncer de cólon.
O que é colonoscopia virtual?
Uma alternativa à colonoscopia é uma colonoscopia virtual. A colonoscopia virtual é uma técnica que utiliza a tomografia computadorizada para obter imagens do cólon semelhantes às vistas do cólon obtidas por observação direta através da colonoscopia. As imagens são construídas usando as imagens de TC para que não representem imagens verdadeiras. São imagens virtuais.
Na preparação para a colonoscopia virtual, no dia anterior ao exame, o cólon é limpo com laxantes. Durante o exame, um tubo é inserido no ânus e é usado para injetar ar no cólon. As tomografias computadorizadas são então realizadas com o cólon inflado, e as imagens são analisadas e manipuladas para formar uma imagem virtual do cólon. Quando realizada corretamente, a colonoscopia virtual pode ser eficaz. Ele pode até encontrar pólipos "escondidos" atrás de dobras que ocasionalmente são perdidas pela colonoscopia.
No entanto, a colonoscopia virtual tem várias limitações.
- A colonoscopia virtual tem dificuldade em identificar pólipos pequenos (menos de 5 mm de tamanho) que são facilmente vistos na colonoscopia, embora seja verdade que os pólipos pequenos são menos propensos a serem cancerígenos.
- A colonoscopia virtual tem grande dificuldade em identificar cânceres planos ou lesões pré-malignas que não são salientes, ou seja, não são semelhantes a pólipos.
- A colonoscopia virtual não permite a remoção de pólipos encontrados. Trinta a quarenta por cento das pessoas têm pólipos no cólon. Se os pólipos forem encontrados por colonoscopia virtual, a colonoscopia deve ser feita para remover os pólipos. Portanto, muitos indivíduos com colonoscopia virtual terão que passar por um segundo procedimento, a colonoscopia.
- A colonoscopia virtual expõe os indivíduos a uma quantidade moderada de radiação.
- A colonoscopia virtual não permite o uso das técnicas mais recentes que estão sendo desenvolvidas para diferenciar entre lesões anormais que precisam ser biopsiadas ou removidas e aquelas que não precisam. (Consulte a seção "O que há de novo na colonoscopia?".)
Devido a essas limitações, a colonoscopia virtual não substituiu a colonoscopia como a principal ferramenta de triagem para indivíduos com risco aumentado de pólipos ou câncer de cólon. Atualmente, é uma opção para indivíduos com risco normal de pólipos e câncer de cólon que não podem ou não serão submetidos à colonoscopia.
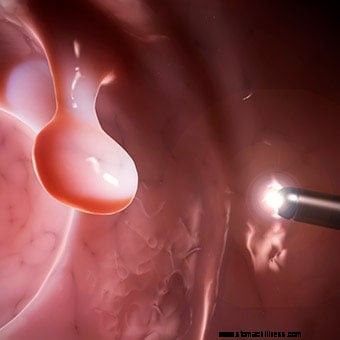
Imagens de alta resolução que permitem uma melhor detecção de lesões planas tornaram-se padrão na maioria dos colonoscópios. A ampliação das imagens também pode melhorar a detecção das lesões.
O que há de novo na colonoscopia?
Existem vários novos desenvolvimentos na colonoscopia. A maioria deles se concentra em melhorar a detecção de lesões difíceis de ver - pequenas (por exemplo, pólipos pequenos) e planas - bem como a capacidade de determinar no momento da colonoscopia se os pólipos e as lesões precisam ou não ser biopsiados ou removidos porque podem conter tecido pré-maligno ou maligno. Isso é importante porque muitas dessas lesões não são pré-malignas ou malignas, e muito tempo e dinheiro são gastos para removê-las e enviá-las para exame microscópico desnecessariamente.
Imagens de alta resolução que permitem uma melhor detecção de lesões planas tornaram-se padrão na maioria dos colonoscópios. A ampliação das imagens também pode melhorar a detecção das lesões.
A imagem de banda estreita usa um comprimento de onda especial de luz que melhora o padrão de minúsculos vasos sanguíneos que ficam logo abaixo do revestimento do cólon. O padrão desses vasos é diferente em tecidos normais, pré-malignos e malignos. A determinação do padrão permite que as lesões, principalmente as lesões planas pré-malignas e malignas, sejam identificadas mais facilmente e também permite decidir se a lesão deve ou não ser biopsiada ou removida no momento da colonoscopia, sem aguardar os resultados do exame. o exame microscópico.
A cromoendoscopia usa corantes (manchas) que são pulverizados no revestimento do cólon para diferenciar o revestimento normal dos tecidos neoplásicos (benignos, pré-malignos e malignos) e determinar quais lesões devem ser removidas ou biopsiadas.
A endoscopia de fluorescência usa produtos químicos marcados com fluoresceína pulverizados no revestimento do cólon ou injetados por via intravenosa. Os produtos químicos são absorvidos por células anormais (pré-malignas e malignas) do revestimento do cólon mais do que as células normais, e uma iluminação especial torna as áreas de células anormais mais claras para serem vistas para que possam ser biopsiadas ou removidas completamente. A endoscopia a laser confocal usa um determinado comprimento de onda de luz que penetra no revestimento do cólon corado com fluoresceína por vários milímetros. As células anormais podem ser identificadas mais claramente do que apenas com a coloração com fluoresceína.
Existem até colonoscópios e acessórios que permitem uma visão retrógrada do cólon, além da visão anterógrada da ponta do colonoscópio. Assim, as imagens são obtidas em duas direções opostas de 180 graus para identificar lesões que podem estar escondidas atrás de dobras no revestimento do cólon que seriam perdidas por um colonoscópio padrão de visão frontal. Existem até tentativas de desenvolver um colonoscópio auto-avançado.
A maioria dessas técnicas colonoscópicas mais recentes, com exceção da imagem de alta resolução, não é padrão. Ainda não foi determinado qual(is) será(ão) valioso(s) adjunto(s) da colonoscopia.
Finalmente, a ressonância magnética (RM) pode ser usada para examinar o cólon de maneira semelhante à colonoscopia virtual por TC. A principal vantagem da RM é que não há exposição à radiação; caso contrário, as limitações são semelhantes à colonoscopia virtual por TC.
 Ilustração do colonoscópio no cólon durante um procedimento de colonoscopia.
Ilustração do colonoscópio no cólon durante um procedimento de colonoscopia.  Pessoas saudáveis com risco normal de câncer de cólon devem ser submetidas à colonoscopia aos 50 anos e a cada 10 anos a partir de então para fins de remover pólipos colônicos antes que se tornem cancerosos.
Pessoas saudáveis com risco normal de câncer de cólon devem ser submetidas à colonoscopia aos 50 anos e a cada 10 anos a partir de então para fins de remover pólipos colônicos antes que se tornem cancerosos.  Os pacientes recebem instruções detalhadas sobre a preparação de limpeza. Em geral, isso consiste em beber um grande volume de uma solução especial de limpeza ou vários dias de uma dieta líquida clara e laxantes ou enemas antes do exame.
Os pacientes recebem instruções detalhadas sobre a preparação de limpeza. Em geral, isso consiste em beber um grande volume de uma solução especial de limpeza ou vários dias de uma dieta líquida clara e laxantes ou enemas antes do exame.  É melhor que o colonoscopista seja informado de todas as prescrições atuais e medicamentos de venda livre. Produtos de aspirina, anticoagulantes como varfarina (Coumadin), medicamentos para artrite, insulina e preparações de ferro são exemplos de medicamentos que podem exigir instruções especiais.
É melhor que o colonoscopista seja informado de todas as prescrições atuais e medicamentos de venda livre. Produtos de aspirina, anticoagulantes como varfarina (Coumadin), medicamentos para artrite, insulina e preparações de ferro são exemplos de medicamentos que podem exigir instruções especiais.  Uma enfermeira prepara um paciente antes do procedimento de colonoscopia.
Uma enfermeira prepara um paciente antes do procedimento de colonoscopia.  Uma ilustração mostra que um pólipo é removido durante uma colonoscopia.
Uma ilustração mostra que um pólipo é removido durante uma colonoscopia.  Um médico analisando os resultados da colonoscopia com um paciente.
Um médico analisando os resultados da colonoscopia com um paciente.  A colonoscopia é o melhor método disponível para detectar, diagnosticar e tratar anormalidades no cólon.
A colonoscopia é o melhor método disponível para detectar, diagnosticar e tratar anormalidades no cólon.  Devido às limitações, a colonoscopia virtual não substituiu a colonoscopia como a principal ferramenta de triagem para indivíduos com risco aumentado de pólipos ou câncer de cólon.
Devido às limitações, a colonoscopia virtual não substituiu a colonoscopia como a principal ferramenta de triagem para indivíduos com risco aumentado de pólipos ou câncer de cólon.  Imagens de alta resolução que permitem uma melhor detecção de lesões planas tornaram-se padrão na maioria dos colonoscópios. A ampliação das imagens também pode melhorar a detecção das lesões.
Imagens de alta resolução que permitem uma melhor detecção de lesões planas tornaram-se padrão na maioria dos colonoscópios. A ampliação das imagens também pode melhorar a detecção das lesões.  Por que a saúde intestinal vem à tona com tanta frequência?
Uma pergunta comum feita pelo público em geral, seja ao conversar com seu médico, nutricionista ou “Doutor” do Google é:meu estômago dói / estou com dor de estômago, o que devo e não devo comer para g
Por que a saúde intestinal vem à tona com tanta frequência?
Uma pergunta comum feita pelo público em geral, seja ao conversar com seu médico, nutricionista ou “Doutor” do Google é:meu estômago dói / estou com dor de estômago, o que devo e não devo comer para g
 O que é uma colonoscopia virtual?
A colonoscopia virtual, também chamada de colonografia por TC, é um tipo especial de tomografia computadorizada que é oferecida como uma alternativa à colonoscopia convencional. Como um teste de rastr
O que é uma colonoscopia virtual?
A colonoscopia virtual, também chamada de colonografia por TC, é um tipo especial de tomografia computadorizada que é oferecida como uma alternativa à colonoscopia convencional. Como um teste de rastr
 O risco de câncer de esôfago pode ser reduzido com esomeprazol e aspirina em baixa dosagem
De acordo com os resultados de um ensaio de fase III apresentado na Reunião Anual da ASCO 2018, dois medicamentos simples de venda livre - esomeprazol de alta dose e aspirina de baixa dose quando toma
O risco de câncer de esôfago pode ser reduzido com esomeprazol e aspirina em baixa dosagem
De acordo com os resultados de um ensaio de fase III apresentado na Reunião Anual da ASCO 2018, dois medicamentos simples de venda livre - esomeprazol de alta dose e aspirina de baixa dose quando toma