 Ilustracija kolonoskopa u debelom crijevu tijekom postupka kolonoskopije.
Ilustracija kolonoskopa u debelom crijevu tijekom postupka kolonoskopije. Kolonoskopija je postupak koji omogućuje ispitivaču (obično gastroenterologu) da procijeni unutrašnjost debelog crijeva (debelo crijevo ili debelo crijevo). Kolonoskop je 4 metra duga, fleksibilna cijev otprilike debljine prsta s kamerom i izvorom svjetlosti na vrhu. Vrh kolonoskopa se ubacuje u anus, a zatim se polako, pod vizualnom kontrolom, napreduje u rektum i kroz debelo crijevo obično do cekuma, koji je prvi dio debelog crijeva. Obično je također moguće ući i pregledati posljednjih nekoliko centimetara tankog crijeva (terminalni ileum).
P:Upravo sam obavio kolonoskopiju i pronašli su dva nekancerozna polipa debelog crijeva i jedan nekancerozni lipom (prije nije bilo polipa). Kada trebam obaviti sljedeću kolonoskopiju?
O:Lipomi (dobroćudni tumori koji se sastoje od masti) su benigni, odnosno nisu kancerogeni. Ako je patolog (liječnik koji pregledava polip) uvjeren da je polip lipom, daljnji testovi ili nadzor neće biti potrebni.
Kada obaviti sljedeću kolonoskopiju nakon uklanjanja dva nekancerozna, nelipomatozna polipa ovisi o nekoliko pitanja...
Pročitajte ostatak odgovora liječnika » Zdrave osobe s normalnim rizikom od raka debelog crijeva trebale bi se podvrgnuti kolonoskopiji u dobi od 50 godina i svakih 10 godina nakon toga u svrhu uklanjanje polipa debelog crijeva prije nego što postanu kancerozni.
Zdrave osobe s normalnim rizikom od raka debelog crijeva trebale bi se podvrgnuti kolonoskopiji u dobi od 50 godina i svakih 10 godina nakon toga u svrhu uklanjanje polipa debelog crijeva prije nego što postanu kancerozni. Kolonoskopija se može učiniti iz raznih razloga. Velika većina kolonoskopija obavlja se kao dio programa probira za dijagnosticiranje raka debelog crijeva. Kada se radi iz drugih razloga, najčešće se radi kako bi se istražio uzrok
Osobe s prethodnom anamnezom polipa ili raka debelog crijeva i određene osobe s obiteljskom anamnezom nekih vrsta raka debelog crijeva ili problema s kolonom koji mogu biti povezani s rakom debelog crijeva (kao što su polipi debelog crijeva) mogu se savjetovati povremene kolonoskopije jer veći su rizici za polipe ili rak debelog crijeva.
Koliko često se treba podvrgnuti kolonoskopiji ovisi o stupnju rizika od raka i abnormalnostima pronađenim na prethodnim kolonoskopijama. Jedna široko prihvaćena preporuka je da čak i zdravi ljudi s normalnim rizikom od raka debelog crijeva trebaju proći kolonoskopiju u dobi od 50 godina i svakih 10 godina nakon toga u svrhu uklanjanja polipa debelog crijeva prije nego što postanu kancerogeni.
 Pacijentima se daju detaljne upute o pripremi za čišćenje. Općenito, to se sastoji od pijenja velike količine posebne otopine za čišćenje ili nekoliko dana bistre tekuće dijete i laksativa ili klistira prije pregleda.
Pacijentima se daju detaljne upute o pripremi za čišćenje. Općenito, to se sastoji od pijenja velike količine posebne otopine za čišćenje ili nekoliko dana bistre tekuće dijete i laksativa ili klistira prije pregleda. Da bi zahvat bio potpun i točan, debelo crijevo mora biti potpuno očišćeno, a postoji nekoliko različitih preparata za kolonoskopiju. Pacijentima se daju detaljne upute o pripremi za čišćenje. Općenito, to se sastoji od pijenja velike količine posebne otopine za čišćenje ili nekoliko dana bistre tekuće dijete i laksativa ili klistira prije pregleda. Ove upute treba slijediti točno kako je propisano ili postupak može biti nezadovoljavajući (vizualizacija sluznice debelog crijeva može biti zaklonjena zaostalom stolicom), pa će se možda morati ponoviti ili se umjesto toga mora provesti manje točan alternativni test .
Također se mogu dati upute za izbjegavanje određene hrane nekoliko dana prije zahvata, kao što je žilava hrana, hrana sa sjemenkama ili crveni žele.
 Najbolje je da kolonoskopist bude informiran o svim trenutnim lijekovima na recept i lijekovima koji se izdaju bez recepta. Proizvodi s aspirinom, razrjeđivači krvi kao što je varfarin (Coumadin), lijekovi protiv artritisa, inzulin i pripravci željeza primjeri su lijekova koji mogu zahtijevati posebne upute.
Najbolje je da kolonoskopist bude informiran o svim trenutnim lijekovima na recept i lijekovima koji se izdaju bez recepta. Proizvodi s aspirinom, razrjeđivači krvi kao što je varfarin (Coumadin), lijekovi protiv artritisa, inzulin i pripravci željeza primjeri su lijekova koji mogu zahtijevati posebne upute. S većinom lijekova treba nastaviti kao i obično, ali neki mogu ometati pregled. Najbolje je da kolonoskopist bude informiran o svim trenutnim lijekovima na recept i lijekovima bez recepta. Proizvodi s aspirinom, razrjeđivači krvi kao što je varfarin (Coumadin), lijekovi protiv artritisa, inzulin i pripravci željeza primjeri su lijekova koji mogu zahtijevati posebne upute. Kolonoskopist će također željeti biti svjestan pacijentovih alergija i bilo koje druge teške bolesti. Kolonoskopista treba upozoriti ako su u prošlosti pacijenti trebali antibiotike prije kirurških ili stomatoloških zahvata kako bi spriječili infekcije.
 Medicinska sestra priprema pacijenta prije zahvata kolonoskopije.
Medicinska sestra priprema pacijenta prije zahvata kolonoskopije. Prije kolonoskopije započinje se intravenska primjena tekućine, a pacijent se stavlja na monitor za kontinuirano praćenje srčanog ritma i krvnog tlaka te kisika u krvi. Lijekovi (sedativi) se obično daju putem intravenske linije kako bi pacijent postao pospan i opušten, te kako bi se smanjila bol. Ako je potrebno, tijekom postupka pacijent može dobiti dodatne doze lijekova. Kolonoskopija često proizvodi osjećaj pritiska, grčeva i nadutosti u trbuhu; međutim, uz pomoć lijekova, općenito se dobro podnosi i rijetko uzrokuje jaku bol.
Pacijenti će ležati na lijevoj strani ili leđima dok kolonoskop polako napreduje. Kada se dosegne vrh debelog crijeva (cecum) ili zadnji dio tankog crijeva (terminalni ileum), kolonoskop se polako izvlači i pažljivo se pregledava sluznica debelog crijeva. Kolonoskopija obično traje 15 do 60 minuta. Ako se cijelo debelo crijevo iz nekog razloga ne može vizualizirati, liječnik može odlučiti ponovno pokušati s kolonoskopijom kasnije s ili bez druge pripreme crijeva ili može odlučiti naručiti RTG ili CT debelog crijeva.
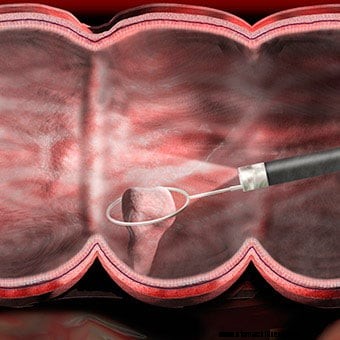 Ilustracija pokazuje da je polip uklonjen tijekom kolonoskopije.
Ilustracija pokazuje da je polip uklonjen tijekom kolonoskopije. Ako je potrebno bolje procijeniti abnormalno područje, biopsijska pinceta se može provući kroz kanal u kolonoskopu i može se dobiti biopsija (uzorak tkiva). Biopsija se predaje u patološki laboratorij na pregled pod mikroskopom od strane patologa. Ako se posumnja na infekciju, može se napraviti biopsija za uzgoj bakterija (i povremeno virusa ili gljivica) ili ispitivanje pod mikroskopom na parazite. Ako se kolonoskopija radi zbog krvarenja, može se identificirati mjesto krvarenja, uzeti uzorci tkiva (ako je potrebno) i kontrolirati krvarenje na nekoliko načina. Ako postoje polipi (dobroćudni izrasline koje mogu postati kancerogene) oni se gotovo uvijek mogu ukloniti kolonoskopom? Uklanjanje ovih polipa važna je metoda prevencije raka debelog crijeva i rektuma, iako je velika većina polipa benigna i ne postaje kancerogena. Niti jedan od ovih dodatnih postupaka obično ne uzrokuje bol. Biopsije se uzimaju iz više razloga i ne znače nužno da se sumnja na rak.
 Liječnik pregledava rezultate kolonoskopije s pacijentom.
Liječnik pregledava rezultate kolonoskopije s pacijentom. Pacijenti će biti zadržani u promatračkom prostoru sat ili dva nakon kolonoskopije sve dok učinci lijekova koji su im dani ne nestanu. Ako su pacijentima prije ili tijekom kolonoskopije davani sedativi, možda neće voziti, čak i ako se osjećaju oprezno. Netko drugi ih mora odvesti kući jer njihovi refleksi i rasuđivanje mogu biti oslabljeni ostatak dana, zbog čega neće biti sigurno voziti, upravljati strojevima ili donositi važne odluke. Ako bolesnici imaju grčeve ili nadutost, to se može brzo ublažiti odvajanjem plinova i trebali bi moći jesti po povratku kući. Nakon uklanjanja polipa ili određenih drugih manipulacija, prehrana ili aktivnosti pacijenata mogu se ograničiti na kratko vrijeme.
Prije odlaska bolesnika iz koloskopske jedinice, nalazi se mogu razgovarati s pacijentom. Međutim, ponekad će konačna dijagnoza možda morati pričekati mikroskopsku analizu uzoraka biopsije, što obično traje nekoliko dana.
 Kolonoskopija je najbolja dostupna metoda za otkrivanje, dijagnosticiranje i liječenje abnormalnosti u debelom crijevu.
Kolonoskopija je najbolja dostupna metoda za otkrivanje, dijagnosticiranje i liječenje abnormalnosti u debelom crijevu. Komplikacije kolonoskopije su rijetke i obično male kada ih izvode liječnici koji su posebno educirani i iskusni u kolonoskopiji.
Krvarenje se može pojaviti na mjestu biopsije ili uklanjanja polipa, ali krvarenje je obično neznatno i samoograničeno ili se može kontrolirati kolonoskopom. Prilično je neobično zahtijevati transfuziju ili operaciju za postkolonoskopsko krvarenje. Još rjeđa komplikacija je perforacija ili puknuće kroz zid debelog crijeva, ali čak i te perforacije možda neće zahtijevati operaciju.
Ostale potencijalne komplikacije su reakcije na korištene sedative, lokalizirana iritacija vene u koju su ubrizgani lijekovi (ostavljajući osjetljivu kvržicu koja traje dan ili dva) ili komplikacije postojeće bolesti srca ili pluća. Učestalost svih ovih komplikacija zajedno je manja od 1%.
Iako su te komplikacije rijetke, važno je da pacijenti prepoznaju rane znakove komplikacija kako bi se mogli vratiti svojim liječnicima ili hitnoj pomoći. Kolonoskopista koji je obavio kolonoskopiju potrebno je kontaktirati ako pacijent primijeti jake bolove u trbuhu, rektalno krvarenje veće od pola šalice ili groznicu i zimicu.
Kolonoskopija je najbolja dostupna metoda za otkrivanje, dijagnosticiranje i liječenje abnormalnosti u debelom crijevu. Alternative kolonoskopiji su prilično ograničene. Barijev klistir je manje točan test koji se izvodi rendgenskim zrakama. Češće propušta abnormalnosti nego kolonoskopija, a ako se otkrije abnormalnost, kolonoskopija ipak može biti potrebna za biopsiju ili uklanjanje abnormalnosti. Ponekad je abnormalnost ili lezija otkrivena barijevim klistirom zapravo stolica ili zaostala hrana u loše očišćenom debelom crijevu. Tada može biti potrebna kolonoskopija kako bi se razjasnila priroda lezije. Fleksibilna sigmoidoskopija ograničena je pretraga koja koristi kraći kolonoskop i ispituje samo posljednju trećinu debelog crijeva.
 Zbog ograničenja, virtualna kolonoskopija nije zamijenila kolonoskopiju kao primarni alat za probir osoba s povećanim rizikom od polipa ili rak debelog crijeva.
Zbog ograničenja, virtualna kolonoskopija nije zamijenila kolonoskopiju kao primarni alat za probir osoba s povećanim rizikom od polipa ili rak debelog crijeva. Alternativa kolonoskopiji je virtualna kolonoskopija. Virtualna kolonoskopija je tehnika koja koristi CT skeniranje za dobivanje slika debelog crijeva koje su slične prikazima debelog crijeva dobivenim izravnim promatranjem kolonoskopijom. Slike su konstruirane pomoću CT slika tako da ne predstavljaju prave slike. To su virtualne slike.
U pripremi za virtualnu kolonoskopiju, dan prije pregleda, debelo crijevo se čisti laksativima. Tijekom pregleda u anus se uvodi cjevčica kojom se ubrizgava zrak u debelo crijevo. Zatim se CT snimci izvode s napuhanim crijevom, a snimci se analiziraju i manipuliraju kako bi se formirala virtualna slika debelog crijeva. Kada se pravilno izvodi, virtualna kolonoskopija može biti učinkovita. Može čak pronaći polipe koji se "skrivaju" iza nabora koji se povremeno promaše kolonoskopijom.
Ipak, virtualna kolonoskopija ima nekoliko ograničenja.
Zbog ovih ograničenja, virtualna kolonoskopija nije zamijenila kolonoskopiju kao primarni alat za probir kod osoba s povećanim rizikom od polipa ili raka debelog crijeva. Trenutno je to opcija za osobe s normalnim rizikom od polipa i raka debelog crijeva koje se ne mogu ili neće podvrgnuti kolonoskopiji.
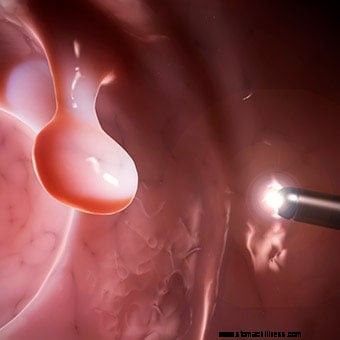 Slike visoke razlučivosti koje omogućuju bolje otkrivanje ravnih lezija postale su standard na većini kolonoskopa. Povećanje slika također može poboljšati otkrivanje lezija.
Slike visoke razlučivosti koje omogućuju bolje otkrivanje ravnih lezija postale su standard na većini kolonoskopa. Povećanje slika također može poboljšati otkrivanje lezija. Postoji nekoliko novih dostignuća u kolonoskopiji. Većina njih usmjerena je na poboljšanje otkrivanja teško uočljivih lezija -- malih (na primjer, mali polipi) i ravnih -- kao i na sposobnost određivanja u vrijeme kolonoskopije trebaju li polipi i lezije ili ne podliježu biopsiji ili uklanjanju jer mogu sadržavati premaligno ili maligno tkivo. To je važno jer mnoge od ovih lezija nisu premaligne ili maligne, te se puno vremena i novca troši na njihovo uklanjanje i nepotrebno slanje na mikroskopski pregled.
Slike visoke razlučivosti koje omogućuju bolje otkrivanje ravnih lezija postale su standard na većini kolonoskopa. Povećanje slika također može poboljšati otkrivanje lezija.
Uskopojasno snimanje koristi posebnu valnu duljinu svjetlosti koja pojačava uzorak sićušnih krvnih žila koje leže neposredno ispod sluznice debelog crijeva. Uzorak ovih žila je različit u normalnom, premalignom i malignom tkivu. Određivanje obrasca omogućuje lakšu identifikaciju lezija, posebno premalignih i malignih ravnih lezija, a također omogućuje donošenje odluke o tome treba li ili ne lezija biti biopsirana ili uklonjena u vrijeme kolonoskopije bez čekanja na rezultate mikroskopski pregled.
Kromoendoskopija koristi boje (mrlje) koje se raspršuju na sluznicu debelog crijeva kako bi se razlikovale normalne sluznice od neoplastičnih (benignih, premalignih i malignih) tkiva i odredile koje lezije treba ukloniti ili napraviti biopsiju.
Fluorescentna endoskopija koristi kemikalije obilježene fluoresceinom ili raspršene na sluznicu debelog crijeva ili ubrizgane intravenozno. Kemikalije preuzimaju abnormalne stanice (premaligne i maligne) sluznice debelog crijeva više nego normalne stanice, a posebno osvjetljenje čini područja abnormalnih stanica jasnijima da se vide tako da se mogu biopsirati ili potpuno ukloniti. Konfokalna laserska endoskopija koristi određenu valnu duljinu svjetlosti koja nekoliko milimetara prodire u sluznicu debelog crijeva obojenog fluoresceinom. Abnormalne stanice mogu se jasnije identificirati nego samo bojanjem fluoresceinom.
Postoje čak i kolonoskopi i pribor koji omogućuju retrogradni pogled na debelo crijevo uz antegradni pogled s vrha kolonoskopa. Dakle, slike se dobivaju u dva smjera suprotstavljena od 180 stupnjeva kako bi se identificirale lezije koje bi se mogle skrivati iza nabora u sluznici debelog crijeva koje bi promakle standardnom kolonoskopu koji gleda naprijed. Postoje čak i pokušaji da se razvije samonapredni kolonoskop.
Većina ovih novijih kolonoskopskih tehnika, s iznimkom snimanja visoke razlučivosti, nisu standardne. Koji će se u konačnici pokazati kao vrijedan dodatak kolonoskopiji, tek treba utvrditi.
Konačno, magnetska rezonancija (MRI) može se koristiti za pregled debelog crijeva na način sličan CT virtualnoj kolonoskopiji. Glavna prednost MRI je to što nema izlaganja zračenju; inače, ograničenja su slična CT virtualnoj kolonoskopiji.
 Jednostavno prženje s niskim FODMAP-om
Skoči na recept Ispis recepta Gotovo je nemoguće pronaći niski FODMAP umak za prženje u trgovini. Što može biti jako frustrirajuće, budući da je puno puta prženje na tjednom repertoaru jednostavnih
Jednostavno prženje s niskim FODMAP-om
Skoči na recept Ispis recepta Gotovo je nemoguće pronaći niski FODMAP umak za prženje u trgovini. Što može biti jako frustrirajuće, budući da je puno puta prženje na tjednom repertoaru jednostavnih
 Hepatitis (virusni hepatitis A, B, C, D, E, G)
Činjenice o virusnom hepatitisu Hepatitis, odnosno upala jetre, najčešće je uzrokovan virusima hepatitisa A, B i C. Mnoge bolesti i stanja mogu uzrokovati upalu jetre (hepatitis), ali određeni virus
Hepatitis (virusni hepatitis A, B, C, D, E, G)
Činjenice o virusnom hepatitisu Hepatitis, odnosno upala jetre, najčešće je uzrokovan virusima hepatitisa A, B i C. Mnoge bolesti i stanja mogu uzrokovati upalu jetre (hepatitis), ali određeni virus
 Prevotella bakterije u crijevima, ustima i zdravlju vaginalnog mikrobioma
Prevotelle su bakterije koje naseljavaju mnoge dijelove tijela. Iako su česti u crijevnom mikrobiomu, ako se nađu drugdje, mogu biti znak problema ili infekcije. Tijelo je puno vlažnih, tamnih udub
Prevotella bakterije u crijevima, ustima i zdravlju vaginalnog mikrobioma
Prevotelle su bakterije koje naseljavaju mnoge dijelove tijela. Iako su česti u crijevnom mikrobiomu, ako se nađu drugdje, mogu biti znak problema ili infekcije. Tijelo je puno vlažnih, tamnih udub