 Moteris sėdi ant tualeto ir kenčia nuo vidurių užkietėjimo.
Moteris sėdi ant tualeto ir kenčia nuo vidurių užkietėjimo. Vidurių užkietėjimas medicinoje apibrėžiamas kaip mažiau nei trys išmatos per savaitę, o stiprus vidurių užkietėjimas yra mažiau nei viena išmatose per savaitę. Kai kurie vidurių užkietėjimo simptomai yra diskomfortas apatinėje pilvo dalyje, nepilnos evakuacijos pojūtis (jausmas, kad vis tiek turite „eiti“) po tuštinimosi, įtempimas tuštintis, kietos arba mažos išmatos, kraujavimas iš tiesiosios žarnos ir/ arba išangės įtrūkimai, atsiradę dėl kietų išmatų, fiziologinio išgyvenimo ir (arba) manijos tuštintis.
Vidurių užkietėjimas dažniausiai atsiranda dėl lėto medžiagų judėjimo per storąją žarną (storąją žarną). Du sutrikimai, sukeliantys vidurių užkietėjimą, yra
Yra daug vidurių užkietėjimo priežasčių ir sąsajų su juo, pavyzdžiui, vaistai; prasti tuštinimosi įpročiai; mažai skaidulų turinčios dietos; galimas piktnaudžiavimas vidurius laisvinančiais vaistais; hormoniniai sutrikimai; visų pirma kitų kūno dalių ligos, kurios taip pat pažeidžia storąją žarną; ir didelis estrogeno bei progesterono kiekis nėštumo metu.
Vidurių užkietėjimo požymiai ir simptomai gali būti kraujavimas iš tiesiosios žarnos ir (arba) išangės įtrūkimai, atsirandantys dėl kietų ar mažų išmatų, diskomfortas apatinėje pilvo dalyje ir įtempimas norint ištuštinti.
Kreipkitės į savo gydytoją ar kitą sveikatos priežiūros specialistą dėl vidurių užkietėjimo, jei staiga atsiranda simptomų, kurie staiga atsiranda, tai yra stiprus skausmas, kuris pablogėja ir yra susijęs su kitais nerimą keliančiais simptomais, tokiais kaip staigus svorio kritimas arba nereaguoja į paprastą, saugus ir veiksmingas gydymas.
Kokie egzaminai, testai ir procedūros sukelia vidurių užkietėjimą?
Tyrimai, skirti diagnozuoti vidurių užkietėjimo priežastį, gali apimti ligos istoriją, fizinę apžiūrą, kraujo tyrimus, pilvo rentgeno spindulius, bario klizmą, storosios žarnos tranzito tyrimus, defekografiją, anorektalinio judrumo tyrimus ir storosios žarnos motorikos tyrimus.
Kokie yra vidurių užkietėjimo gydymo tikslai? Ar yra tam specialus mitybos planas? Kaip tai išgydoma?
Vidurių užkietėjimo terapijos tikslas – vienas tuštinimasis kas dvi ar tris dienas be įtempimo. Gydymas gali apimti maistą, kuriame yra daug skaidulų, nestimuliuojančius vidurius laisvinančius vaistus, stimuliuojančius vidurius laisvinančius vaistus, klizmas, žvakutes, biologinio grįžtamojo ryšio mokymus, receptinius vaistus ir chirurgiją. Stimuliuojančius vidurius laisvinančius vaistus, įskaitant vaistažoles, reikėtų naudoti kaip paskutinę priemonę, nes jie gali pažeisti gaubtinę žarną ir sustiprinti vidurių užkietėjimą.

Laimei, yra daug maisto produktų, kuriuos galite valgyti, kad sumažintumėte vidurių užkietėjimą, o maisto produktų, kurių reikia vengti, jie gali pabloginti vidurių užkietėjimą. Čia yra 12 maisto produktų, kuriuos reikia valgyti, kad sumažintumėte vidurių užkietėjimą, sąrašas. Planuodami sveiką mitybą, galite pasirinkti daug skaidulų turinčių produktų, kad išliktumėte reguliarūs.
 Infografija, kurioje teigiama, kad mažiau nei 50 % suaugusiųjų tuštinasi vieną kartą per dieną.
Infografija, kurioje teigiama, kad mažiau nei 50 % suaugusiųjų tuštinasi vieną kartą per dieną. Vidurių užkietėjimas skirtingiems žmonėms reiškia skirtingus dalykus. Daugeliui žmonių tai paprasčiausiai reiškia nedažnas išmatų (išmatų) išsiskyrimas. Tačiau kitiems tai reiškia kietas išmatas, sunkumus joms tekėti (įtempimą) arba nepilno ištuštinimo pojūtį po tuštinimosi. Kiekvieno iš šių vidurių užkietėjimo simptomų priežastys skiriasi, todėl požiūris į kiekvieną turi būti pritaikytas kiekvienam konkrečiam pacientui.
Vidurių užkietėjimas taip pat gali pakaitomis su viduriavimu. Šis modelis dažniausiai atsiranda kaip dirgliosios žarnos sindromo (IBS) dalis. Kraštutinėje spektro dalyje yra išmatų susitraukimas, kai išmatos sukietėja tiesiojoje žarnoje ir neleidžia prasiskverbti (nors kartais gali pasireikšti viduriavimas net ir esant obstrukcijai dėl storosios žarnos skysčio nutekėjimo aplink paveiktas išmatas).
Paprastai tuštinimosi skaičius mažėja su amžiumi. Dauguma suaugusiųjų turi tai, kas laikoma normalia, nuo trijų iki 21 kartų per savaitę. Dažniausias tuštinimosi būdas yra vienas tuštinimasis per dieną, tačiau šis modelis pastebimas mažiau nei pusei asmenų. Be to, dauguma jų yra nereguliarūs ir tuštinasi ne kiekvieną dieną arba tiek pat kasdien.
Kalbant medicinoje, vidurių užkietėjimas paprastai apibrėžiamas kaip mažiau nei trys tuštinimosi per savaitę. Sunkus vidurių užkietėjimas apibrėžiamas kaip rečiau nei vienas tuštinimasis per savaitę. Nėra medicininės priežasties tuštintis vieną kartą per dieną. Išbuvimas be jo dvi ar tris dienas nesukelia fizinio diskomforto, o tik dvasinius išgyvenimus (kai kuriems žmonėms). Priešingai populiariems įsitikinimams, nėra įrodymų, kad „toksinai“ kaupiasi retai judant arba kad vidurių užkietėjimas sukelia vėžį.
Svarbu atskirti ūminį (neseniai prasidėjusį) vidurių užkietėjimą nuo lėtinio (ilgalaikio) vidurių užkietėjimo. Dėl ūmaus vidurių užkietėjimo reikia skubiai įvertinti, nes pagrindinė priežastis gali būti rimta medicininė liga (pavyzdžiui, gaubtinės žarnos navikai). Taip pat reikia nedelsiant įvertinti, jei jį lydi tokie simptomai kaip kraujavimas iš tiesiosios žarnos, pilvo skausmas ir mėšlungis, pykinimas ir vėmimas bei nevalingas svorio kritimas. Lėtinio vidurių užkietėjimo įvertinimas gali būti neskubus, ypač jei palengvėja paprastos priemonės.
 Gydytojas apžiūri pacientės pilvą.
Gydytojas apžiūri pacientės pilvą. Tarp vidurių užkietėjimo požymių ir simptomų yra
Jei pagrindinė problema yra veržimasis išstumti išmatą, tikriausiai reikėtų anksti įvertinti lėtinį vidurių užkietėjimą. Šis sunkumas gali kilti dėl dubens dugno disfunkcijos, o pasirenkamas gydymas yra biologinio grįžtamojo ryšio mokymas, o ne vidurius laisvinantys vaistai. Jei jis nereaguoja į paprastas anksčiau aptartas priemones, pridedant hiperosmolinių produktų arba magnezijos pieno, laikas pasikonsultuoti su gydytoju, kad jis įvertintų. Jei pirminiam gydytojui nėra patogu atlikti vertinimą arba jis nepasitiki jį atlikti, jis turėtų nukreipti pacientą pas gastroenterologą. Gastroenterologai dažnai vertina vidurių užkietėjimą ir yra gerai susipažinę su anksčiau aprašytais diagnostiniais tyrimais.
Teoriškai vidurių užkietėjimą gali sukelti lėtas virškinamo maisto ėjimas per bet kurią virškinimo sistemos dalį. Tačiau dažniausiai sulėtėjimas vyksta dvitaškyje
 Vaistininkas paaiškina pacientui apie šalutinį vaistų poveikį.
Vaistininkas paaiškina pacientui apie šalutinį vaistų poveikį. Vaistai dažnai nepaisomi kaip vidurių užkietėjimo priežastis. Įprasti vaistai, sukeliantys vidurių užkietėjimą, yra narkotiniai skausmo vaistai, pavyzdžiui, kodeinas (pavyzdžiui, (Tylenol # 3), oksikodonas (pavyzdžiui, Percocet) ir hidromorfonas (Dilaudid), antidepresantai, tokie kaip amitriptilinas (Elavil, Endep) ir imipraminas (Tofranil). ), antikonvulsantai, pvz., fenitoinas (dilantinas) ir karbamazepinas (Tegretol), geležies papildai, kalcio kanalus blokuojantys vaistai (CCB), pvz., diltiazemas (Cardizem) ir nifedipinas (Procardia). Aliuminio turintys antacidiniai vaistai, tokie kaip aliuminio hidroksido suspensija ( Amphojel) ir aliuminio karbonatas (Basaljel)
Daugelis kitų vaistų gali sukelti vidurių užkietėjimą. Vidurių užkietėjimui gydyti galima naudoti paprastas priemones, pavyzdžiui, padidinti skaidulų kiekį maiste arba vartoti išmatų minkštiklius. Jei vidurių užkietėjimą sukelia vaistai, pasitarkite su gydytoju, kad nutrauktumėte vaistų vartojimą, kuris gali būti nereikalingas. Jei paprastos priemonės nepadeda, gali būti įmanoma pakeisti mažiau vidurių užkietėjimą sukeliančiais vaistais, pavyzdžiui, nesteroidiniais vaistais nuo uždegimo (NVNU), pavyzdžiui, ibuprofenu (Advil, Motrin, Nuprin) ir naproksenu (Aleve, Anaprox, Naprelan ir Naprosyn) arba vienas iš naujesnių ir mažiau vidurių užkietėjimą sukeliančių antidepresantų.
 Eilė bėgikų laukia eilėje, kad galėtų naudotis nešiojamaisiais tualetais.
Eilė bėgikų laukia eilėje, kad galėtų naudotis nešiojamaisiais tualetais. Įprotis: Tuštinimasis kontroliuojamas savanoriškai. Tai reiškia, kad įprastą potraukį, kurį jaučiate, kai jums reikia jo turėti, galima nuslopinti. Nors kartais tikslinga nuslopinti norą tuštintis (pavyzdžiui, kai nėra vonios kambario), tai darant per dažnai potraukis gali išnykti ir užkietėti viduriai.
Dieta: Pluoštas yra svarbus norint išlaikyti minkštą, stambią išmatą. Todėl valgant maistą, kuriame yra mažai skaidulų, gali užkietėti viduriai. Geriausi natūralūs skaidulų šaltiniai yra vaisiai, daržovės ir sveiki grūdai.
Virius laisvinantys vaistai: Viena įtariamų sunkaus vidurių užkietėjimo priežasčių yra per didelis stimuliuojančių vidurius laisvinančių vaistų, pavyzdžiui, senna (Senokot), ricinos aliejaus ir daugelio žolelių, vartojimas. Įrodytas ryšys tarp nuolatinio šių produktų vartojimo ir gaubtinės žarnos nervų bei raumenų pažeidimo, galinčio sukelti tokią būklę. Tačiau neaišku, ar gaminiai padarė žalą, ar žala buvo prieš juos naudojant. Nepaisant to, kadangi gali būti, kad stimuliuojantys produktai gali pažeisti storąją žarną, dauguma ekspertų rekomenduoja juos naudoti kaip paskutinę priemonę po to, kai nestimuliuojantys produktai suveikė.
Hormoniniai sutrikimai: Hormonai gali paveikti žarnyno judesius. Pavyzdžiui, per mažai skydliaukės hormonų (hipotirozė) ir per daug parathormono (padidėjus kalcio kiekiui kraujyje). Moterų mėnesinių metu estrogeno ir progesterono kiekis yra didelis. Tačiau tai retai būna užsitęsusi būklė. Didelis estrogeno ir progesterono kiekis nėštumo metu taip pat sukelia vidurių užkietėjimą.
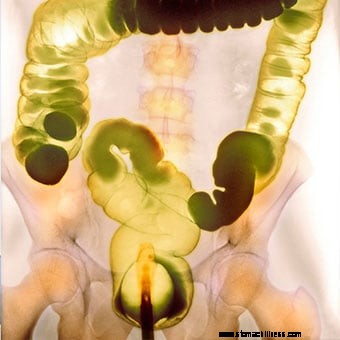 Spalvotas kontrastinis bario klizmos rentgenas.
Spalvotas kontrastinis bario klizmos rentgenas. Daugelis testų gali diagnozuoti sunkų vidurių užkietėjimą, o daugumai žmonių reikia tik kelių pagrindinių testų. Pirmiausia gydytojas arba sveikatos priežiūros specialistas paims ligos istoriją ir fizinį patikrinimą, kad gydytojas galėtų nustatyti esamo vidurių užkietėjimo tipą; atskleisti kokius nors papildus ar receptinius produktus, kuriuos vartojate; ar turite ligų ar kitų sveikatos problemų. Tai savo ruožtu nukreipia diagnozę ir gydymą. Pavyzdžiui, jei tuštinimasis skausmingas, gydytojas žino, kad reikia ieškoti išangės problemų, tokių kaip susiaurėjęs išangės sfinkteris ar išangės plyšys. Jei išmatos yra mažos, priežastis gali būti mažai skaidulų turinčio maisto vartojimas. Jei pacientas patiria didelį įtampą, tikėtina, kad gali sutrikti dubens dugno funkcija.
Kruopšti mitybos istorija, kurią gali prireikti vesti maisto dienoraštį savaitę ar dvi, gali atskleisti dietą, kurioje yra mažai skaidulų, ir gydytojas gali rekomenduoti daug skaidulų turinčią dietą. Maisto dienoraštis taip pat leidžia gydytojui įvertinti, kaip gydymo metu žmogus padaugina maistinių skaidulų.
Galimi ir kiti tyrimai žmonėms, kuriems yra sunkus vidurių užkietėjimas, kuris sunkiai reaguoja į gydymą.
Fizinis patikrinimas gali nustatyti ligas (pavyzdžiui, sklerodermiją), kurios gali sukelti vidurių užkietėjimą. Tiesiosios žarnos tyrimas pirštu gali atskleisti įtemptą išangės sfinkterį, dėl kurio gali būti sunku tuštintis, arba gali paaiškėti, kad dubens dugno raumenys normaliai neatsipalaiduoja. Jei per pilvo sieną jaučiama medžiagos užpildyta dvitaškis, tai rodo, kad ji yra sunki. Išmatos tiesiojoje žarnoje rodo išangės, tiesiosios žarnos ar dubens dugno raumenų problemą.
Kraujo tyrimai gali būti tinkami jūsų būklei įvertinti. Tiksliau, gali būti naudingi skydliaukės hormono (hipotirozei nustatyti) ir kalcio (prieskydinės liaukos hormono pertekliui nustatyti) kraujo tyrimai.
Didelis medžiagos kiekis storojoje žarnoje paprastai gali būti matomas paprastose pilvo rentgeno juostose, o kuo sunkesnis vidurių užkietėjimas, tuo geriau matomas rentgeno nuotrauka.
Bario klizma (apatinio virškinimo trakto [GI] serija) yra rentgeno tyrimas, kurio metu skystas baris įvedamas per išangę, kad būtų užpildyta tiesioji ir gaubtinė žarna. Baris apibrėžia dvitaškį rentgeno spinduliuose ir apibrėžia normalią arba nenormalią žarnyno ir tiesiosios žarnos anatomiją. Navikai ir susiaurėjimai (striktūros) yra vieni iš sutrikimų, kuriuos galima aptikti atliekant šį tyrimą.
Tranzito storosios žarnos (žymeklio) tyrimai
Storosios žarnos tranzito tyrimai yra paprasti rentgeno tyrimai, kurie nustato, kiek laiko užtrunka, kol maistas keliauja per žarnyną. Atliekant tranzito tyrimus, asmenys kapsules ryja vieną ar daugiau dienų. Kapsulių viduje yra daug mažų plastiko gabalėlių, kuriuos galima pamatyti rentgeno spinduliais. Želatinos kapsulės ištirpsta ir išleidžia plastiko gabalėlius į plonąją žarną. Tada plastiko gabalėliai keliauja (kaip ir virškinant maistą) plonąja žarna į žarnyną. Po 5 ar 7 dienų daroma pilvo rentgeno nuotrauka ir suskaičiuojami plastiko gabalėliai skirtingose žarnyno vietose. Iš šio skaičiaus galima nustatyti, ar ir kur yra gaubtinės žarnos vėlavimas.
Žmonėms, kuriems nėra vidurių užkietėjimo, visos plastiko gabalėliai pasišalina su išmatomis, o jų nelieka storojoje žarnoje. Kai gabalėliai pasiskirsto visoje storojoje žarnoje, tai rodo, kad neveikia raumenys arba nervai visoje dvitaškyje, o tai būdinga storosios žarnos inercijai. Kai gabalėliai kaupiasi tiesiojoje žarnoje, tai rodo dubens dugno disfunkciją.
Defekografija yra bario klizmos tyrimo modifikacija. Šiai procedūrai tiršta bario pasta įvedama į paciento tiesiąją žarną per išangę. Tada pacientui tuštinantis barį daromos rentgeno nuotraukos. Baris aiškiai apibrėžia tiesiąją žarną ir išangę bei parodo dubens dugno raumenyse vykstančius pokyčius tuštinimosi metu. Taigi defekografija tiria tuštinimosi procesą ir suteikia informacijos apie tiesiosios žarnos ir dubens dugno raumenų anatomines anomalijas tuštinimosi metu.
Anorektalinio judrumo tyrimai, papildantys defekografijos tyrimus, leidžia įvertinti išangės ir tiesiosios žarnos raumenų ir nervų funkciją. Anorektalinio judrumo tyrimams per išangę į tiesiąją žarną įkišamas maždaug aštuntojo colio skersmens lankstus vamzdelis. Vamzdyje esantys jutikliai matuoja slėgį, kurį sukuria išangės ir tiesiosios žarnos raumenys. Įdėjus vamzdelį, asmuo atlieka kelis paprastus manevrus, pavyzdžiui, savanoriškai įtempia išangės raumenis. Anorektalinio judrumo tyrimai gali padėti nustatyti, ar išangės ir tiesiosios žarnos raumenys veikia normaliai. Kai sutrinka šių raumenų funkcija, sutrinka medžiagų tekėjimas per virškinimo traktą, todėl atsiranda būklė, panaši į dubens dugno disfunkciją.
Naujausias tuštinimosi ir jo sutrikimų įvertinimo testas yra magnetinio rezonanso (MRT) defekografija ir panašus į bario defekografiją. Tačiau MRT naudojamas vietoj rentgeno spindulių, kad būtų galima gauti tiesiosios žarnos vaizdus tuštinimosi metu. Atrodo, kad MRT defekografija yra puikus būdas ištirti tuštinimąsi, tačiau procedūra yra brangi ir šiek tiek sudėtinga. Todėl jis naudojamas tik keliose įstaigose, kurios ypač domisi vidurių užkietėjimu ir tuštinimosi sutrikimais.
Storosios žarnos judrumo tyrimai daugeliu aspektų yra panašūs į anorektalinio judrumo tyrimus. Labai ilgas, siauras (vieno aštuntojo colio skersmens), lankstus vamzdelis įkišamas per išangę ir praeina per dalį arba visą dvitaškį atliekant procedūrą, vadinamą kolonoskopija. Vamzdyje esantys jutikliai matuoja slėgį, kurį sukuria storosios žarnos raumenų susitraukimai. Šie susitraukimai yra suderintos storosios žarnos nervų ir raumenų veiklos rezultatas. Jei nervų ar raumenų veikla yra nenormali, storosios žarnos spaudimo modelis bus nenormalus. Storosios žarnos judrumo tyrimai yra naudingiausi nustatant storosios žarnos inerciją. Šie tyrimai laikomi tyrimo priemonėmis, tačiau jie gali padėti priimti sprendimus dėl gydymo asmenims, kuriems yra sunkus vidurių užkietėjimas.
 Gydytojas aptaria vidurių užkietėjimo gydymą su pacientu vyru.
Gydytojas aptaria vidurių užkietėjimo gydymą su pacientu vyru. Yra keletas vidurių užkietėjimo įvertinimo ir gydymo principų. Pirmasis principas – atskirti ūminį (pasireiškusį neseniai) ir lėtinį (ilgalaikį) vidurių užkietėjimą. Taigi, esant ūmiam vidurių užkietėjimui ar vis stiprėjančiam vidurių užkietėjimui, būtina anksti įvertinti priežastį, kad nepastebėtų sunkios ligos, kurią reikėtų skubiai gydyti. 2) anksti pradėti vidurių užkietėjimo gydymą ir naudoti mažiausiai žalos turinčius gydymo būdus, kurie neleis vidurių užkietėjimui paūmėti, taip pat išvengs galimos storosios žarnos žalos, kurią gali sukelti dažnas stimuliuojančių produktų vartojimas. 3) žinoti, kada laikas įvertinti lėtinio vidurių užkietėjimo priežastį. Jei nėra atsako į paprastus gydymo būdus, reikia įvertinti lėtinio vidurių užkietėjimo priežastį.
 Asmuo laiko vidurius laisvinančias kapsules.
Asmuo laiko vidurius laisvinančias kapsules. Neslopinkite noro tuštintis. Kai ateina noras, susirask tualetą. Padedant gydytojui ir vaistininkui, nustatykite, ar vartojate vaistų, kurie gali sukelti vidurių užkietėjimą. Pažiūrėkite, ar vaistus galima nutraukti arba pakeisti.
Padidinkite skaidulų kiekį savo racione vartodami daugiau vaisių, daržovių ir nesmulkintų grūdų. (Ši rekomendacija turi ir kitų naudos sveikatai.) Gali būti sunku gauti pakankamai skaidulų, kad būtų galima veiksmingai gydyti vidurių užkietėjimą, todėl jei reikia, nedvejodami vartokite skaidulų papildų (kviečių sėlenų, psilio ir kt.). Naudokite vis didesnį skaidulų kiekį ir (arba) keiskite suvartojamo pluošto rūšį, kol bus patenkinamas rezultatas. Nesitikėkite, kad pluoštas veiks per naktį. Palaukite kelias savaites tinkamiems bandymams.
Šios pastangos neturėtų būti nutrauktos, bet turėtų būti įtrauktos kitos priemonės. Jei nedažnai, tai yra, kas kelias savaites (kaip gali būti, kai dėl menstruacinio ciklo), tikriausiai nesvarbu, kokios kitos priemonės pridedamos – minkštinamieji, fiziologiniai ar hiperosmoliniai vidurius laisvinantys vaistai, klizmos ir žvakutės. Netgi kas keturias–šešias savaites vartojami stimuliuojantys vidurius laisvinantys vaistai nepakenks storajai žarnai. Deja, vartojant stimuliuojančius produktus, pastebima tendencija nesąmoningai didinti jų vartojimo dažnumą. Nesuvokdami, vartojate juos kas savaitę arba dažniau, todėl nerimaujate (nors ir nėra įrodymų), kad gali atsirasti negrįžtamų gaubtinės žarnos pažeidimų.
Jei vidurių užkietėjimas yra nuolatinė, o ne periodinė problema, tikriausiai saugiausi produktai, kuriuos reikia vartoti reguliariai, yra hiperosmoliniai vidurius laisvinantys vaistai. Jų naudojimas turi būti prižiūrimas gydytojo. Kaip ir skaidulų atveju, didinti skirtingų hiperosmolinių produktų dozes reikėtų keletą savaičių, kol bus rastas tinkamas vidurius laisvinančių vaistų tipas ir dozė. Tačiau hiperosmoliniai vidurius laisvinantys vaistai gali būti brangūs. Magnezijos pienas yra švelniausias iš druskingų vidurius laisvinančių vaistų, yra nebrangus ir yra gera alternatyva. Dauguma pacientų gali koreguoti magnezijos pieno dozę, kad išmatos būtų pakankamai suminkštintos, neviduriuodami ar nepratekėję išmatų.
Slyvos ir slyvų sultys jau daugelį metų buvo naudojamos lengvo vidurių užkietėjimo gydymui. Nėra įrodymų, kad švelnus stimuliuojantis džiovintų slyvų arba slyvų sulčių poveikis pažeistų storąją žarną.
Stipresni stimuliuojantys produktai paprastai rekomenduojami tik kaip paskutinė išeitis, kai gydymas be stimuliavimo buvo nesėkmingas. Daugelis žmonių problemai gydyti vartoja žoleles, nes jaučiasi patogiau naudodami „natūralų“ produktą. Deja, daugumoje šių vaistažolių preparatų yra stimuliuojančių produktų, todėl jų ilgalaikis vartojimas padidina galimybę, kad jie taip pat gali pažeisti storąją žarną.
 Sveikų skaidulų turinčių maisto produktų rinkinys.
Sveikų skaidulų turinčių maisto produktų rinkinys. Geriausias būdas papildyti racioną skaidulų yra padidinti valgomų vaisių ir daržovių kiekį. Tai reiškia mažiausiai penkias vaisių ar daržovių porcijas kiekvieną dieną. Tačiau daugeliui žmonių būtinų vaisių ir daržovių kiekis gali būti nepatogiai didelis arba nepakankamai palengvina būklę. Tokiu atveju gali būti naudingi skaidulų papildai.
Skaidulos apibrėžiamos kaip augalų pagaminta medžiaga, kuri nėra virškinama žmogaus virškinimo trakte. Tai vienas iš pagrindinių gydymo elementų. Daugelis žarnyne esančių skaidulų rūšių jungiasi su vandeniu ir išlaiko vandenį žarnyne. Jis suteikia išmatoms tūrio (tūrio), o vanduo jas suminkština.
Yra įvairių pluošto šaltinių, o tipas skiriasi priklausomai nuo šaltinio. Tipus galima suskirstyti keliais būdais, pavyzdžiui, pagal šaltinį.
Dažniausi šaltiniai yra vaisiai ir daržovės, kviečių arba avižų sėlenos, psilio sėklos (pavyzdžiui, Metamucil, Konsyl), sintetinė metilceliuliozė (pavyzdžiui, Citrucel) ir polikarbofilas (pavyzdžiui, Equalactin, Konsyl Fiber). Polikarbofilas dažnai derinamas su kalciu (pavyzdžiui, Fibercon). Tačiau kai kuriuose tyrimuose kalcio turintis polikarbofilas nebuvo toks veiksmingas kaip polikarbofilas be kalcio. Mažiau žinomas skaidulų šaltinis yra salyklo ekstraktas (pavyzdžiui, Maltsupex). Tačiau šis ekstraktas gali suminkštinti medžiagą kitais būdais, nei didinant pluoštą.
Padidėjęs dujų susidarymas (vidurių pūtimas) yra dažnas daug skaidulų turinčių dietų simptomas ir šalutinis poveikis. Dujos atsiranda dėl to, kad bakterijos, paprastai esančios storojoje žarnoje, gali nedidelį kiekį skaidulų virškinti. Bakterijos gamina dujas kaip šalutinį jų virškinimo produktą. Visos skaidulos, nesvarbu, koks jų šaltinis, gali sukelti vidurių pūtimą. Tačiau, kadangi bakterijų gebėjimas virškinti įvairių rūšių skaidulas skiriasi, skirtingi jų šaltiniai gali gaminti skirtingą kiekį dujų. Kad situacija būtų sudėtingesnė, bakterijų gebėjimas virškinti vieną tipą gali skirtis kiekvienam asmeniui. Dėl šio kintamumo sunkiau pasirinkti tinkamiausią pluošto rūšį kiekvienam asmeniui.
Skirtingus skaidulų šaltinius reikėtų išbandyti po vieną. Jį reikia pradėti nuo mažos dozės ir didinti kas vieną ar dvi savaites, kol bus pasiektas norimas poveikis arba atsiras varginantis vidurių pūtimas. Pluoštas neveikia per naktį, todėl, jei įmanoma, kiekvieną produktą reikėtų išbandyti kelias savaites. Jei atsiranda vidurių pūtimo simptomų, dozę galima keletą savaičių sumažinti, o tada vėl vartoti didesnę dozę. Paprastai teigiama, kad skaidulų gaminamų dujų kiekis mažėja, kai jie vartojami ilgą laiką, nors tai niekada nebuvo ištirta. Jei vidurių pūtimas išlieka problema ir neleidžia padidinti skaidulų dozės iki tokio lygio, kuris pakankamai paveiktų išmatą, laikas pereiti prie kito skaidulų šaltinio.
Vartojant vis didesnį skaidulų kiekį, rekomenduojama išgerti didesnį vandens kiekį (pavyzdžiui, pilna stiklinė su kiekviena doze). Teoriškai vanduo apsaugo nuo skaidulų „sukietėjimo“ ir žarnyno užsikimšimo (obstrukcijos). Tai atrodo paprastas ir pagrįstas patarimas. Tačiau niekada nebuvo įrodyta, kad didesnio vandens kiekio suvartojimas turėtų teigiamą poveikį vidurių užkietėjimui, pridėjus skaidulų ar be jų. Žarnyne jau yra daug vandens, o papildomai išgertas vanduo bus absorbuojamas ir pašalinamas su šlapimu. Nepaisant to, tikslinga gerti pakankamai skysčių, kad būtų išvengta dehidratacijos, dėl kurios sumažėtų žarnyno vandens kiekis.
Yra priežasčių nevartoti skaidulų arba vartoti tam tikras jų rūšis. Dėl susirūpinimo dėl obstrukcijos, jei asmenims dėl susiaurėjimų ar sąaugų susiaurėjo dvitaškis (randų audinys po ankstesnės operacijos), prieš keisdami dietą, jie turėtų pasitarti su gydytoju ar kitu sveikatos priežiūros specialistu. Kai kuriuose produktuose yra cukraus, todėl diabetu sergantiems asmenims gali tekti rinktis produktus be cukraus. Kai kuriais atvejais laikui bėgant dujų kiekis mažės.
 Lecitino laisvinamųjų kapsulių dėklas.
Lecitino laisvinamųjų kapsulių dėklas. Tepalų vidurius laisvinančių vaistų sudėtyje yra mineralinio aliejaus, kuris yra paprastas aliejus arba aliejaus emulsija (su vandeniu). Aliejus lieka žarnyne, padengia išmatų daleles ir tikriausiai neleidžia iš medžiagos pasišalinti vandeniui. Dėl vandens susilaikymo išmatos tampa minkštesnės. Mineralinė alyva paprastai naudojama tik trumpalaikiam gydymui, nes jos ilgalaikis naudojimas turi keletą galimų trūkumų. Aliejus gali absorbuoti riebaluose tirpius vitaminus iš žarnyno ir, jei naudojamas ilgą laiką, gali sukelti šių vitaminų trūkumą. Tai ypač aktualu nėštumo metu, kai vaisiui svarbu pakankamai vitaminų. Labai jauniems ar labai senyvo amžiaus žmonėms, kurių rijimo mechanizmas nėra stiprus arba yra sutrikęs dėl insulto, nedidelis nuryto aliejaus kiekis gali patekti į plaučius ir sukelti plaučių uždegimą, vadinamą lipidine pneumonija. Mineralinis aliejus taip pat gali sumažinti kai kurių vaistų, tokių kaip varfarinas (kumadinas) ir geriamųjų kontraceptikų, absorbciją, taip sumažindamas jų veiksmingumą. Nepaisant šių galimų trūkumų, mineralinė alyva gali būti veiksminga, kai būtinas trumpalaikis gydymas.
Minkštinamieji vidurius laisvinantys vaistai paprastai žinomi kaip išmatų minkštikliai. Juose yra junginys, vadinamas docusate (pavyzdžiui, Colace). Docusate yra drėkinamoji medžiaga, kuri pagerina vandens gebėjimą gaubtinėje žarnoje prasiskverbti ir susimaišyti su žarnyne esančia medžiaga. Padidėjęs vandens kiekis jame suminkština išmatas, nors tyrimai neįrodė, kad docusate veiksmingai malšina vidurių užkietėjimą. Šie minkštikliai dažnai naudojami ilgalaikiam būklės valdymui. Gali praeiti savaitė ar daugiau, kol dokumentas bus veiksmingas. Jei poveikio nepastebėta, dozę reikia padidinti po vienos ar dviejų savaičių.
Nors dokuzatas paprastai yra saugus, jis gali padidinti mineralinio aliejaus ir kai kurių vaistų absorbciją iš žarnyno. Absorbuotas mineralinis aliejus kaupiasi organizmo audiniuose, pavyzdžiui, limfmazgiuose ir kepenyse, kur sukelia uždegimą. Neaišku, ar šis uždegimas turi kokių nors svarbių pasekmių, tačiau paprastai manoma, kad ilgalaikis mineralinio aliejaus įsisavinimas neturėtų būti leidžiamas. Minerinamųjų produktų nerekomenduojama naudoti kartu su mineraliniu aliejumi ar tam tikrais receptiniais vaistais. Minkštinančios priemonės dažniausiai naudojamos, kai reikia laikinai suminkštinti išmatas ir palengvinti tuštinimąsi (pavyzdžiui, po operacijos, gimdymo ar infarkto). Jie taip pat naudojami pacientams, sergantiems hemorojumi arba išangės įtrūkimais.
Hiperosmoliniai vidurius laisvinantys vaistai
Hiperosmoliniai vidurius laisvinantys vaistai yra nevirškinami, neabsorbuojami junginiai, kurie lieka gaubtinėje žarnoje ir sulaiko vandenį, kuris jau yra gaubtinėje žarnoje. Rezultatas yra jo suminkštėjimas. Labiausiai paplitę hiperosmoliniai produktai yra laktulozė (pavyzdžiui, Kristalose), sorbitolis ir polietilenglikolis (pavyzdžiui, MiraLax). Kai kurie iš jų parduodami tik pagal receptą. Šie produktai yra saugūs ilgalaikiam naudojimui ir yra susiję su nedideliu šalutiniu poveikiu.
Hiperosmolinius vidurius laisvinančius vaistus gali virškinti storosios žarnos bakterijos ir jie gali virsti dujomis, o tai gali sukelti nepageidaujamą pilvo pūtimą ir vidurių pūtimą. Šis poveikis priklauso nuo dozės ir mažesnis su polietilenglikoliu. Todėl dujų kiekį galima sumažinti sumažinus
dozę
 Žvakutės, skatinančios žarnyno judėjimą, pavyzdys.
Žvakutės, skatinančios žarnyno judėjimą, pavyzdys. Druskos vidurius laisvinančiuose preparatuose yra neabsorbuojamų jonų, tokių kaip magnis, sulfatas, fosfatas ir citratas [pavyzdžiui, magnio citratas (Citroma), magnio hidroksidas, natrio fosfatas). Šie jonai lieka gaubtinėje žarnoje ir sukelia vandens įtraukimą į gaubtinę žarną. Vėlgi, poveikis yra suminkštinti išmatas.
Magnis taip pat gali turėti nedidelį stimuliuojantį poveikį storosios žarnos raumenims. Magnio turinčiuose produktuose esantis magnis iš dalies pasisavinamas iš žarnyno ir patenka į organizmą. Magnis iš organizmo pašalinamas per inkstus. Todėl pacientams, kurių inkstų funkcija sutrikusi, dėl nuolatinio (ilgai trunkančio) magnio turinčių produktų vartojimo gali susidaryti toksiškas magnio kiekis.
Druskos vidurius laisvinantys vaistai veikia per kelias valandas. Apskritai stiprių druskingų produktų nereikėtų naudoti reguliariai. Jei vartojant fiziologinius produktus atsiranda stiprus viduriavimas, o prarastas skystis nepakeičiamas vartojant skysčius, gali atsirasti dehidratacija. Dažniausiai naudojamas ir švelniausias iš druskingų produktų yra magnezijos pienas. Epsom druska yra stipresnis druskos vidurius laisvinantis vaistas, kurio sudėtyje yra magnio sulfato.
Stimuliuojantys vidurius laisvinantys vaistai skatina plonosios žarnos ir storosios žarnos raumenis greičiau varyti jų turinį. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulates the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphorous) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
In enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A woman sits on the toilet while suffering from constipation.
A woman sits on the toilet while suffering from constipation. Saline laxatives contain non-absorbable ions such as magnesium, sulfate, phosphate, and citrate [for example, magnesium citrate (Citroma), magnesium hydroxide, sodium phosphate). These ions remain in the colon and cause water to be drawn into the colon. Again, the effect is softened feces.
Magnesium also may have mild stimulatory effects on the colonic muscles. The magnesium in magnesium-containing products is partially absorbed from the intestine and into the body. Magnesium is eliminated from the body by the kidneys. Therefore, patients with impaired kidney function may develop toxic levels of magnesium from chronic (long duration) use of magnesium-containing products.
Saline laxatives act within a few hours. In general, potent saline products should not be used on a regular basis. If major diarrhea develops with the use of saline products and the lost fluid is not replaced by the consumption of liquids, dehydration may result. The most frequently-used and mildest of the saline products is milk of magnesia. Epsom Salt is a more potent saline laxative that contains magnesium sulfate.
Stimulant laxatives cause the muscles of the small intestine and colon to propel their contents more rapidly. They also increase the amount of water in it, either by reducing the absorption of the water in the colon or by causing active secretion of water in the small intestine.3
The most commonly-used stimulant products contain cascara (castor oil), senna (for example, Ex-Lax, Senokot), and aloe. Stimulant products are very effective, but they can cause severe diarrhea with resulting dehydration and loss of electrolytes (especially potassium). They also are more likely than other types of laxatives to cause intestinal cramping. There is concern that chronic use of stimulant laxatives may damage the colon and worsen the condition, as previously discussed. Bisacodyl (for example, Dulcolax, Correctol) is a stimulant laxative that affects the nerves of the colon which, in turn, stimulate the muscles of the colon to propel its contents. Prunes also contain a mild colonic stimulant.
There are many different types of enemas. By distending the rectum, all enemas (even the simplest type, the tap water enema) stimulate the colon to contract and eliminate the material. Other types of enemas have additional mechanisms of action. For example, saline enemas cause water to be drawn into the colon. Phosphate enemas (for example, Fleet phosphosoda) stimulate the muscles of the colon. Mineral oil enemas lubricate and soften hard stool. Emollient enemas (for example, Colace, Microenema) contain agents that soften the stool.
Enemas are particularly useful when there is impaction, when stool hardens in the rectum. In order to be effective, the instructions that come with the enema must be followed. This requires full application of the enema, appropriate positioning after the enema is instilled, and retention of the enema until cramps are felt. Defecation usually occurs between a few minutes and one hour after the enema is inserted.
Enemas are meant for occasional rather than regular use. The frequent use of enemas can cause disturbances of fluids and electrolytes in the body. This is especially true of tap water enemas. Soapsuds enemas are not recommended because they can seriously damage the rectum.
As is the case with enemas, different types of suppositories have different mechanisms of action. There are stimulant suppositories containing bisacodyl (for example, Dulcolax). Glycerin suppositories are believed to have their effect by irritating the rectum. The insertion of the finger into the rectum when the suppository is placed may itself stimulate a bowel movement.
There are many products that combine different laxatives. For example, there are oral products that combine senna and psyllium (Perdiem), senna and docusate (Senokot-S), and senna and glycerin (Fletcher's Castoria). One product even combines three laxatives, senna-like casanthranol, docusate, and glycerin (Sof-lax Overnight). These products may be convenient and effective, but they also contain stimulant products. Therefore, there is concern about permanent colonic damage with the use of these products, and they probably should not be used for long-term treatment unless non-stimulant treatment fails.
 A pharmacist scans prescription medications.
A pharmacist scans prescription medications. Lubiprostone (Amitiza) is a selective chloride channel activator that increases secretion of chloride ions from the cells of the intestinal lining into the intestinal. Sodium ions and water then follow the chloride ions into the lumen, and the water softens the stool. At a dose of 24 micrograms twice a day, lubiprostone significantly and promptly increased bowel movements, improved stool consistency, and decreased straining. The most common side effect of initial clinical studies was mild to moderate nausea in 32% of patients treated with lubiprostone, compared to 3% of the controls.
Linaclotide (Linzess) is an oral drug that is not absorbed from the intestine. It stimulates the cells lining the small intestine to secrete fluid into the intestine. The increase in fluid secretion leads to an increased number of bowel movements. In addition, when it is associated with the abdominal pain of IBS, the pain also is reduced. Although the improvement in pain may be due to the improvement, linaclotide has been shown also to reduce the sensitivity of intestinal pain nerves, and this mechanism of action also may account for the decrease in pain.
Linaclotide is moderately effective, and its effectiveness depends on how a favorable response is defined. In the studies leading up to its approval, linaclotide was associated with an increase in bowel movements and a decrease in pain in approximately one-third of patients as compared with 17% of patients who received placebo. The response was better when pain and constipation were considered separately, with responses of approximately 50% for either.
The only common side effect of linaclotide is diarrhea. It should not be used in children below the age of six because of serious toxicity (death) to very young mice in animal studies, and should be avoided in children ages six through 17.
Several prescribed drugs that are used to treat medical diseases consistently cause (as a side effect) loose stools, even diarrhea. There actually are several small studies that have examined these drugs to treat the condition.
Colchicine is a drug that has been used for decades to treat gout. Most patients who take colchicine note a loosening of their stools. Colchicine has also been demonstrated to relieve constipation effectively in patients without gout.
Misoprostol (Cytotec) is a drug used primarily for preventing stomach ulcers caused by nonsteroidal anti-inflammatory drugs such as ibuprofen. Diarrhea is one of its consistent side-effects. Several studies have shown that misoprostol is effective in treating it short term. Misoprostol is expensive, and it is not clear if it will remain effective and safe with long-term use. Therefore, its role in treatment remains to be determined.
Orlistat (Xenical) is a drug that is used primarily for reducing weight. It works by blocking the enzymes within the intestine that digest fat. The undigested fat is not absorbed, which accounts for the weight loss. Undigested fat is digested by bacteria within the intestine and the products of this bacterial digestion promote the secretion of water. The products of digestion also may affect the intestine in other ways, for example, by stimulating the intestinal muscles. In fact, in studies, orlistat has been shown to be effective in treating constipation. Orlistat has few important side effects, which is consistent with the fact that only very small amounts of the drug are absorbed from the intestine.
It is unclear if these prescribed drugs should be used for to treat constipation. Although it is difficult to recommend them specifically just for the management it, they might be considered for patients who are constipated and are overweight, have gout, or need protection from nonsteroidal anti-inflammatory drugs.
Prucalopride (Resolor) is an oral drug. It is the only approved drug belonging to a new class of drugs, the dihydro-benzofuran-carboxamides. It attaches to receptors within the intestinal wall that promote intestinal motility, that is, contraction of the muscles of the wall that move stool through the intestine.
Prucalopride is effective in patients with chronic constipation. Randomized, placebo-controlled studies have shown that at maximum doses it increases the number of stools per week by one in approximately 50% of patients compared with approximately 25% of patients given placebo. It increases the number of stools per week to more than 3 in approximately 25% of patients compared with approximately 12% of patients given placebo. Most of the patients in the studies were having less than one stool per week before starting prucalopride.
The most common side effects of prucalopride are headache and gastrointestinal symptoms including nausea, diarrhea, and abdominal pain. These symptoms usually are mild, frequently resolve with continued treatment, and infrequently cause patients to discontinue treatment.
 Surgery
Surgery Most of the muscles of the pelvis surrounding the anus and rectum are under some degree of voluntary control. Thus, biofeedback training can teach patients with pelvic floor dysfunction how to make their muscles work more normally and improve their ability to defecate. During anorectal biofeedback training, a pressure-sensing catheter is placed through the anus and into the rectum. Each time a patient contracts the muscles, the muscles generate a pressure that is sensed by the catheter and recorded on a screen. By watching the pressures on the screen and attempting to modify them, patients learn how to relax and contract the muscles more normally.
People who lead sedentary lives are more frequently constipated than people who are active. Nevertheless, limited studies of exercise on bowel habits have shown that exercise has minimal or no effect on the frequency of how often you go to the bathroom. Thus, exercise can be recommended mostly for its many other health benefits, but not for its effect on constipation.
For patients with problematic constipation that is due to diseases of the colon or laxative abuse, surgery is the ultimate treatment. During surgery, most of the colon, except for the rectum (or the rectum and part of the sigmoid colon), is removed. The cut end of the small intestine is attached to the remaining rectum or sigmoid colon. In patients with colonic inertia, surgery is reserved for those who do not respond to all other therapies. If the surgery is to be done, there must be no disease of the small intestinal muscles. Normal small intestinal muscles are evidenced by normal motility studies of the small intestine itself.
Electrical pacing is still in its experimental phases. Electrical pacing may be done using electrodes implanted into the muscular wall of the colon. The electrodes exit the colon and are attached to an electrical stimulator. Alternatively, stimulation of the sacral skin can be used to stimulate nerves going to the colon. These techniques are promising, but much more work lies ahead before their role in treating the condition, if any, has been defined.
 A woman holds medication and a glass of water.
A woman holds medication and a glass of water. Each part of the intestine (stomach, small intestine, and colon) has a network of nerves that controls its muscles. A great deal of research is being done in order to gain an understanding of how these nerves control each other and ultimately the muscles. Much of this research involves the study of neurotransmitters. (Neurotransmitters are chemicals that nerves use to communicate with each other.) This research is allowing scientists to develop drugs that stimulate (and inhibit) the various nerves of the colon which, in turn, cause the muscles of the colon to contract and propel the colonic contents. Such drugs have great potential to treat constipation that is due to colonic inertia. The first of these drugs approved for use is prucalopride. These drugs are an exciting development because they offer a new treatment for a difficult-to-treat cause of constipation.
Nevertheless, there are many questions about these types of drugs that must be answered. How effective are they? Will they work in many or only a few patients? Will they work in patients who have damaged their nerves with stimulant products? Since these medications are likely to be used for a lifetime, how safe will they be with many years of use? Will they be used indiscriminately in situations for which simple treatments (for example, fiber) or more appropriate treatments (for example, biofeedback training) should be used?
 Ar turėtumėte pasitikrinti, ar žarnynas nesandari?
Ar turėtumėte pasitikrinti, ar žarnynas nesandari?
 Kovo mėn., kaip kovoti su gaubtinės ir tiesiosios žarnos vėžiu, mėnuo
Kovo mėn., kaip kovoti su gaubtinės ir tiesiosios žarnos vėžiu, mėnuo
 Vaikų dirgliosios žarnos sindromas (vaikų DŽS)
Vaikų dirgliosios žarnos sindromas (vaikų DŽS)
 Oddi sfinkterio disfunkcija
Oddi sfinkterio disfunkcija
 Rūgščių neutralizuojančių savybių nustatymas OTC antacidams
Rūgščių neutralizuojančių savybių nustatymas OTC antacidams
 Burnos skalavimo skystis daro įtaką mankštos poveikiui
Burnos skalavimo skystis daro įtaką mankštos poveikiui
 Kiaušidžių vėžio simptomai, požymiai, stadijos
Kas yra kiaušidžių vėžys? Kiaušidžių vėžys yra piktybinis kiaušidžių, moterų lytinių organų, kurie gamina kiaušinėlius ir gamina hormonus estrogeną ir progesteroną, navikas. Kiaušidžių vėžio gydymas
Kiaušidžių vėžio simptomai, požymiai, stadijos
Kas yra kiaušidžių vėžys? Kiaušidžių vėžys yra piktybinis kiaušidžių, moterų lytinių organų, kurie gamina kiaušinėlius ir gamina hormonus estrogeną ir progesteroną, navikas. Kiaušidžių vėžio gydymas
 SIBO draugiškas Valentino dienos patiekalas
„Viskas, ko jums reikia, yra meilė“, – sakė „The Beatles“ ir per Valentino dieną daugelis iš mūsų nori gaminti valgį, norėdami parodyti artimiesiems, kad mums rūpi. Taigi šiais metais dovanojame jums
SIBO draugiškas Valentino dienos patiekalas
„Viskas, ko jums reikia, yra meilė“, – sakė „The Beatles“ ir per Valentino dieną daugelis iš mūsų nori gaminti valgį, norėdami parodyti artimiesiems, kad mums rūpi. Taigi šiais metais dovanojame jums
 Ar turite kelionių planą?
Pereiti prie recepto Spausdinti receptą Ar turite kelionių planą? Jūs juokiatės – galbūt jaučiatės nejaukiai net tai pasakę – bet kiek iš jūsų kelyje kankina vidurius? Žinau, kad DARO. Štai kodėl aš
Ar turite kelionių planą?
Pereiti prie recepto Spausdinti receptą Ar turite kelionių planą? Jūs juokiatės – galbūt jaučiatės nejaukiai net tai pasakę – bet kiek iš jūsų kelyje kankina vidurius? Žinau, kad DARO. Štai kodėl aš