 Haber de imagen:BlurryMe / Shutterstock
Haber de imagen:BlurryMe / Shutterstock
Han identificado receptores en el sistema nervioso que provocan dolor crónico, un hallazgo que podría conducir a nuevas formas de tratar su causa subyacente, dice el autor del estudio Stuart Brierley.
Los pacientes con SII sufren de dolor abdominal crónico y experimentan un recableado de su sistema nervioso, por lo que sienten dolor cuando no deberían; decidimos hacer preguntas importantes sobre cómo se activan los nervios en el intestino para causar dolor con el fin de buscar posibles soluciones. "
Stuart Brierley
El SII es un trastorno gastrointestinal caracterizado por dolor y malestar en el abdomen y cambios en los hábitos intestinales. que puede ser diarrea recurrente, estreñimiento o ambos.
El SII es uno de los trastornos gastrointestinales comunes más comunes del mundo. afectando a entre 25 y 45 millones de personas en los Estados Unidos y aproximadamente al 10-15% de la población mundial.
Solo en los Estados Unidos hay entre 2,4 y 3,5 millones de visitas al médico por SII cada año.
La afección puede desarrollarse a cualquier edad, pero usualmente, Los síntomas comienzan a aparecer entre los 20 y los 30 años y es inusual que las personas los experimenten por primera vez después de los 50 años.
El impacto del SII puede variar desde levemente inconveniente hasta severamente debilitante, ya que puede influir en muchos aspectos de las relaciones sociales de una persona, vida profesional y emocional.
La investigación sobre el síndrome del intestino irritable ha demostrado que el síndrome del intestino irritable es causado por mecanismos subyacentes tanto en el cerebro como en el intestino. Ciertos factores físicos, como una mayor sensibilidad al dolor en el intestino, están relacionados con el sistema nervioso central. Los aspectos psicológicos y sociales como la ansiedad también pueden contribuir a que una persona desarrolle sistemas y durante cuánto tiempo los tenga. La ansiedad y el estrés no causan IBS, pero esta conexión intestino-cerebro significa que estos sentimientos pueden inducir o empeorar los síntomas.
Ahora, los investigadores de la Universidad de Flinders han hecho el interesante descubrimiento de que los mismos receptores en la piel que causan picazón también existen en el intestino humano. donde activan las neuronas. Esto da como resultado que los pacientes con IBS sientan dolor intestinal crónico o lo que podría denominarse "picazón intestinal".
"Descubrimos que los receptores que provocan una sensación de picazón en la piel también hacen lo mismo en el intestino, por lo que estos pacientes sufren esencialmente de "picazón".
Stuart Brierley
Parece que estos receptores de "picazón" son más comunes en personas con SII que en personas sin la afección. Cuantos más de estos receptores estén presentes, cuantas más neuronas se activan y más dolor se siente.
El autor del estudio, Stuart Brierley, dice que el receptor de picazón en el intestino podría proporcionar una nueva forma de atacar la causa subyacente del dolor intestinal. en lugar de utilizar analgésicos convencionales como los opiáceos, que en realidad no resuelven el problema.
Agrega que el equipo ahora ha traducido los hallazgos a pruebas de tejido humano y que ahora esperan ayudar a desarrollar un tratamiento que las personas con SII puedan tomar como medicación oral. "
La picazón y el dolor son detectados por neuronas llamadas ganglios sensoriales primarios de la raíz dorsal (GRD). Estas neuronas se proyectan desde los tejidos periféricos hacia la médula espinal, donde liberan neurotransmisores que excitan las neuronas espinales.
Se han descrito varios mecanismos de prurito en la piel y uno de ellos involucra a las proteínas receptoras acopladas a proteína G relacionadas con el gen Mas MrgprA3 y MrgprC11. Otro mecanismo involucra al receptor de ácidos biliares Tgr5.
MrgprA3 y MrgprC11 se expresan mediante subconjuntos de neuronas DRG sensoriales que inervan la piel y Tgr5 también se expresa mediante una subpoblación de neuronas DRG peptidérgicas.
Sin embargo, No está claro si los mecanismos de Tgr5 y Mrgpr coexisten dentro de las mismas poblaciones neuronales de DRG o si existen y reclutan diferentes tipos de neuronas de DRG.
Como se informó en la revista Perspectiva de la JCI , Brierley y sus colegas demostraron que Tgr5 y los dos receptores Mrgpr son expresados por neuronas DRG que inervan el colon, tanto en subconjuntos distintos como superpuestos de neuronas sensoriales DRG. Su activación provocó cambios fundamentales en la señalización dentro de las vías aferentes del colon tanto en estados sanos como enfermos.
El equipo dice que los hallazgos apoyan la existencia de un sistema de detección de irritantes en el colon que es una representación visceral de las vías de picazón que se encuentran en la piel. contribuyendo así a las alteraciones sensoriales que acompañan a los trastornos intestinales comunes.
Brierley dice que el dolor que experimentan las personas con SII se produce cuando los receptores de la picazón se combinan con lo que se conoce como el 'receptor de wasabi' en el sistema nervioso. que es responsable de la reacción que se suele ver cuando la gente consume el condimento japonés.
"Si piensas en lo que sucede cuando comes wasabi, activa un receptor en los nervios y envía una señal de dolor; eso es exactamente lo que está sucediendo dentro de su intestino cuando experimentan un efecto de picazón o efecto wasabi en el intestino ".
Habiendo demostrado que estos mecanismos contribuyen al dolor intestinal crónico, él continúa, el equipo ahora puede intentar averiguar cómo bloquear los receptores y detener la señal de "picazón" que viaja desde el intestino hasta el cerebro.
Esta será una solución mucho mejor que los problemas que presentan actualmente los tratamientos con opioides ".
Stuart Brierley
 Bacterias vaginales relacionadas con el nacimiento prematuro
Bacterias vaginales relacionadas con el nacimiento prematuro
 Enfermedad de Crohn
Enfermedad de Crohn
 El microbioma pulmonar predice la gravedad de la enfermedad COVID-19
El microbioma pulmonar predice la gravedad de la enfermedad COVID-19
 La resistencia a los antibióticos se duplica en solo dos décadas
La resistencia a los antibióticos se duplica en solo dos décadas
 Por qué los pacientes con COVID-19 tienen más bacterias patógenas en la nariz
Por qué los pacientes con COVID-19 tienen más bacterias patógenas en la nariz
 Manifestaciones digestivas comunes pero leves entre pacientes hospitalizados con COVID-19
Manifestaciones digestivas comunes pero leves entre pacientes hospitalizados con COVID-19
 Inflamación intestinal limitada en COVID-19
La enfermedad COVID-19 se caracteriza principalmente por fiebre, tos, y síntomas respiratorios. Sin embargo, ahora también se sabe que afecta a muchos otros órganos, especialmente el intestino. De hec
Inflamación intestinal limitada en COVID-19
La enfermedad COVID-19 se caracteriza principalmente por fiebre, tos, y síntomas respiratorios. Sin embargo, ahora también se sabe que afecta a muchos otros órganos, especialmente el intestino. De hec
 Manifestaciones digestivas comunes pero leves entre pacientes hospitalizados con COVID-19
Un equipo de 121 investigadores de Estados Unidos y Canadá informa que, si bien las manifestaciones digestivas parecen ser comunes entre las personas hospitalizadas con la enfermedad del coronavirus 2
Manifestaciones digestivas comunes pero leves entre pacientes hospitalizados con COVID-19
Un equipo de 121 investigadores de Estados Unidos y Canadá informa que, si bien las manifestaciones digestivas parecen ser comunes entre las personas hospitalizadas con la enfermedad del coronavirus 2
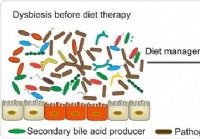 El microbioma intestinal y la EII:tal vez la conexión esté en la dieta, según un estudio
Un nuevo estudio ha mostrado evidencia concluyente de que la enfermedad inflamatoria intestinal o EII está íntimamente asociada con el entorno microbiano intestinal que puede alterarse con una dieta r
El microbioma intestinal y la EII:tal vez la conexión esté en la dieta, según un estudio
Un nuevo estudio ha mostrado evidencia concluyente de que la enfermedad inflamatoria intestinal o EII está íntimamente asociada con el entorno microbiano intestinal que puede alterarse con una dieta r