Hrubé črevo, tiež známe ako hrubé črevo alebo hrubé črevo, tvorí poslednú časť tráviaceho traktu. Hrubé črevo je dlhá, svalnatá trubica, ktorá prijíma ešte nestrávenú potravu z tenkého čreva. Odstraňuje vodu z nestrávenej potravy, ukladá ju a nakoniec ju vylučuje z tela vo forme stolice alebo stolice stolicou. Rektum je posledná časť čreva susediaca s konečníkom, cez ktorú prechádza stolica von.
Rakovina hrubého čreva a konečníka (kolorektálny karcinóm) je typ zhubného nádoru vychádzajúceho z vnútornej steny hrubého čreva. Tieto zhubné nádory sa nazývajú rakovina a môžu napadnúť blízke tkanivo a rozšíriť sa do iných častí tela. Benígne nádory hrubého čreva sa zvyčajne nazývajú polypy. Benígne polypy nenapádajú blízke tkanivo ani sa nerozširujú do iných častí tela ako zhubné nádory. Benígne polypy sa dajú ľahko odstrániť počas kolonoskopie a nie sú život ohrozujúce. Ak sa však nezhubné polypy z hrubého čreva neodstránia, môžu sa časom stať zhubnými (premeniť sa na rakovinu). V skutočnosti sa predpokladá, že väčšina rakovín hrubého čreva sa vyvinula z benígnych polypov, ktoré sú prekancerózne, to znamená, že sú najskôr benígne, ale neskôr sa stanú rakovinovými.
Kolorektálny karcinóm sa každoročne vyskytuje u takmer 135 000 ľudí a vedie k približne 50 000 úmrtiam v USA. Je to druhá najčastejšia príčina úmrtí na rakovinu v USA po rakovine pľúc. Je druhým najčastejším nádorovým ochorením u žien a tretím najčastejším nádorovým ochorením u mužov. Celoživotné riziko vzniku kolorektálneho karcinómu u dospelého Američana je 4,4 %.
Rakovina hrubého čreva a konečníka môže napadnúť a poškodiť susedné tkanivá a orgány. Rakovinové bunky sa tiež môžu oddeliť a rozšíriť do iných častí tela (ako je pečeň a pľúca), kde rastú nové nádory. Proces, pri ktorom sa rakovina hrubého čreva šíri do vzdialených orgánov, sa nazýva metastáza a nové nádory sa nazývajú metastázy. Priame rozšírenie alebo invázia do susedných orgánov je znakom pokročilejšej rakoviny a šanca na vyliečenie pri liečbe rakoviny, ktorá sa priamo rozšírila do susedného tkaniva, je menšia, dokonca aj po operácii, pretože skryté rakovinové bunky môžu mať tiež šíriť inde. Ak sa zistí, že rakovina hrubého čreva alebo konečníka sa rozšírila cez lymfatické kanály do susedných lymfatických uzlín, je čoraz pravdepodobnejšie, že ani odstránenie časti hrubého čreva a lymfatických uzlín pacienta nevylieči. Nájdenie metastáz v lymfatických uzlinách naznačuje, že nedetegovateľné mikroskopické rakovinové bunky môžu byť s väčšou pravdepodobnosťou stále prítomné inde v tele. Ak sa rakovina rozšíri krvným obehom do pečene, pľúc, kostí alebo iných orgánov alebo lymfatickými kanálmi do vzdialených lymfatických uzlín, potom je nepravdepodobné, že sa liečbou podarí dosiahnuť trvalé vyliečenie.
Rakovine hrubého čreva a konečníka sa dá predchádzať a je liečiteľná, keď sa zistí včas. Kolorektálnemu karcinómu sa predchádza odstránením prekanceróznych polypov hrubého čreva. Vylieči sa, ak sa rakovinová zmena zistí skoro a chirurgicky sa odstráni skôr, ako sa rakovinové bunky rozšíria do iných častí tela. Národná štúdia polypov vo svojom programe dohľadu ukázala, že u jedincov, ktorým boli odstránené polypy, došlo k 90% zníženiu výskytu rakoviny hrubého čreva a konečníka. U niekoľkých pacientov v štúdii, u ktorých sa vyvinula rakovina hrubého čreva a konečníka, bola rakovina objavená v skorých, chirurgicky alebo endoskopicky liečiteľných štádiách. Keďže väčšina polypov hrubého čreva a skorých rakovín je tichá (neprodukuje žiadne príznaky), je dôležité vykonávať skríning a dohľad na rakovinu hrubého čreva u pacientov bez symptómov alebo známok polypov alebo rakoviny. Odporúčania pre nákladovo efektívny verejný skríning a dohľad boli vyhlásené a schválené mnohými spoločnosťami vrátane pracovnej skupiny pre preventívne služby USA (USPSTF), American Cancer Society, National Cancer Institute, American College of Gastroenterology, American Medical Association, American College of Physicians. , atď.
Príznaky kolorektálneho karcinómu sú početné a nešpecifické. Zahŕňajú únavu, slabosť, dýchavičnosť, zmenu vo vyprázdňovaní, úzku stolicu, hnačku alebo zápchu, červenú alebo tmavú krv v stolici, chudnutie, bolesti brucha, kŕče alebo nadúvanie. Iné stavy, ako je syndróm dráždivého čreva (spastické hrubé črevo), ulcerózna kolitída, Crohnova choroba, divertikulóza a peptický vred, môžu mať príznaky, ktoré napodobňujú kolorektálny karcinóm.
Zistite viac o príznakoch rakoviny hrubého čreva »
Testy na skrytú krv v stolici (FOBT) vykonávané na vzorkách stolice, testy DNA stolice, flexibilné sigmoidoskopické vyšetrenia a kolonoskopia patria medzi odporúčané skríningové testy pre jedincov s priemerným rizikom vzniku kolorektálneho karcinómu. Tieto testy sú navrhnuté tak, aby odhalili a urýchlene odstránili prekancerózne polypy a identifikovali skoré rakoviny s cieľom znížiť úmrtnosť na kolorektálny karcinóm. Väčšina usmernení odporúča začať skríning vo veku 50 rokov u ľudí s priemerným rizikom vzniku kolorektálneho karcinómu. Niektoré skupiny odporúčajú, aby Afroameričania začali so skríningom v o niečo mladšom veku kvôli zvýšenému riziku.
Testy na skrytú krv vo výkaloch sú chemické testy, ktoré sa vykonávajú na vzorkách stolice na zistenie prítomnosti „okultnej“ krvi (množstvá krvi, ktoré sú také malé, že ich nemožno vidieť voľným okom). Tieto testy sa zvyčajne vykonávajú spolu s digitálnym rektálnym vyšetrením (DRE), ktoré vykonáva lekár. Použitie testov na okultnú krv vo výkaloch je založené na pozorovaniach, že pomalé krvácanie z polypov alebo rakoviny hrubého čreva môže spôsobiť zmiešanie malého množstva krvi s obsahom hrubého čreva. Keďže malé množstvá krvi nie sú viditeľné voľným okom, sú potrebné citlivé testy na zistenie stôp krvi v stolici. Najnovšia forma testu je známa ako fekálny imunochemický alebo FIT test a je ešte citlivejšia ako staršie chemické testy alebo testy na báze guajaku (gFOBT) na diagnostiku kolorektálneho karcinómu.
Ako skríningový nástroj bol vyvinutý aj test DNA stolice (Cologuard alebo FIT-DNA test). Testovanie DNA identifikuje abnormálne gény v stolici, ktoré sú charakteristické pre kolorektálny karcinóm z buniek, ktoré sa odlomili z kolorektálneho karcinómu a niektorých premalígnych nádorov. FIT-DNA je test DNA stolice (MT-sDNA), ktorý kombinuje fekálnu DNA, fekálny imunochemický test (FIT) a testy metylácie DNA. (Metylácia DNA je typ genetickej abnormality, ktorá riadi expresiu abnormálnej DNA.)
Jedinec, ktorého vzorka stolice je pozitívna na skrytú krv, potom podstúpi kolonoskopiu celého hrubého čreva, aby sa vyhľadali polypy, rakovina alebo iné stavy, ktoré spôsobujú krvácanie (ako sú abnormálne krvné cievy, divertikuly alebo kolitída). Väčšinu (viac ako 90 %) polypov zistených pri kolonoskopii možno bezbolestne a bezpečne odstrániť počas kolonoskopického vyšetrenia. Takto odstránené polypy sú neskôr vyšetrené pod mikroskopom patológom, aby sa zistilo, či sú prekancerózne. Jedinci s prekanceróznymi polypmi majú vyššie než priemerné riziko vzniku rakoviny hrubého čreva a odporúča sa, aby sa vracali na pravidelné kolonoskopie.
Rakoviny hrubého čreva, ktoré sa zistia pri kolonoskopii, sa zvyčajne odstraňujú chirurgicky, hoci za určitých okolností môžu byť odstránené pri kolonoskopii. Prekancerózne polypy, ktoré sú príliš veľké alebo ich technicky nie je možné odstrániť počas kolonoskopie, sa tiež odstraňujú chirurgicky. Niekoľko štúdií ukázalo, že skrytá krv vo výkaloch a súvisiace testy môžu znížiť úmrtnosť (úmrtnosť) na kolorektálny karcinóm o 30 % až 40 %.
Ak sa u jedinca, ktorého stolica obsahuje skrytú krv, nezistia žiadne abnormality hrubého čreva, zváži sa vyšetrenie žalúdka a tenkého čreva ako zdroja krvácania.
Flexibilná sigmoidoskopia využíva flexibilný sigmoidoskop, flexibilný optický tubus so svetlom na špičke. Zavádza sa cez konečník a lekár ho používa na vyšetrenie konečníka a časti hrubého čreva susediacej s konečníkom. Ide o kratšiu verziu kolonoskopu. Zistilo sa, že približne 50 % kolorektálnych karcinómov a polypov je v dosahu flexibilného sigmoidoskopu. Ak sa počas flexibilného sigmoidoskopického vyšetrenia zistia polypy, odporúča sa kolonoskopia na vyšetrenie celého hrubého čreva na odstránenie polypov, ako aj na nájdenie a odstránenie ďalších polypov v iných častiach hrubého čreva. Odstránené polypy vyšetrí patológ pod mikroskopom, aby určil, či sú polypy benígne, malígne alebo prekancerózne. Jedinci s prekanceróznymi polypmi (adenómy a vilózne adenómy) majú vyššie ako priemerné riziko vzniku rakoviny hrubého čreva a odporúča sa, aby sa pravidelne vracali na kolonoskopiu.
Kolonoskopia sú odporúčané skríningové nástroje začínajúce vo veku 50 rokov a potom každých 7 až 10 rokov, ak sa nezistia žiadne polypy alebo rakovina hrubého čreva. Zdôvodnenie tohto odporúčania je nasledovné:
Kolonoskopia je postup, ktorý umožňuje lekárovi zhodnotiť vnútro hrubého čreva pomocou 4 stopy dlhej ohybnej trubice s hrúbkou prsta s kamerou a zdrojom svetla na jej konci. Špička kolonoskopu sa vloží do konečníka. Rúrka sa potom pomaly posúva do konečníka a cez hrubé črevo zvyčajne až do slepého čreva, čo je prvá časť hrubého čreva. Na tento test je potrebná špeciálna príprava čreva, aby sa zabezpečilo, že črevo je prázdne, aby sa umožnila optimálna vizualizácia. Vo všeobecnosti to pozostáva z vypitia veľkého objemu špeciálnej tekutiny alebo niekoľkodňovej čistej tekutej stravy a laxatív alebo klystírov pred vyšetrením. Môže byť tiež potrebné vyhnúť sa niektorým jedlám niekoľko dní pred zákrokom, ako sú napríklad vláknité jedlá, jedlá so semenami alebo červené želé.
Kolonoskopia sa môže vykonávať v ordinácii lekára alebo v nemocnici. Zvyčajne to trvá menej ako hodinu a na uvoľnenie pacienta sa podávajú sedatíva.
Virtuálna kolonoskopia alebo CT kolonografia je nová technika, ktorá využíva röntgenový prístroj nazývaný CAT alebo CT skener na vytváranie virtuálnych obrazov hrubého čreva, ktoré sú podobné zobrazeniam hrubého čreva získaným pri kolonoskopii. Virtuálne kolonoskopické obrazy sa vytvárajú počítačovou manipuláciou s dvojrozmernými obrazmi získanými pomocou CT skenera, a nie priamym pozorovaním cez kolonoskop. Hrubé črevo sa vyčistí pomocou laxatív deň pred virtuálnym kolonoskopickým vyšetrením. Hadička sa potom vloží do konečníka a použije sa na vstreknutie vzduchu do hrubého čreva. Potom sa vykonajú CT skeny a skeny sa analyzujú a upravia tak, aby vytvorili virtuálny obraz hrubého čreva.
Správne vykonaná virtuálna kolonoskopia môže byť veľmi dobrá. Dokáže dokonca nájsť polypy, ktoré sa „skrývajú“ za záhybmi, ktoré občas kolonoskopia vynechá. Napriek tomu má virtuálna kolonoskopia niekoľko obmedzení. Sú to:
Kvôli týmto obmedzeniam virtuálna kolonoskopia nenahradila kolonoskopiu ako primárny skríningový nástroj pre jedincov s normálnym alebo vysokým rizikom polypov alebo rakoviny hrubého čreva. V súčasnosti je to dobrá voľba pre jednotlivcov, ktorí nemôžu alebo nechcú podstúpiť kolonoskopiu
Mnoho jedincov je vystavených vyššiemu než priemernému riziku vzniku rakoviny hrubého čreva z dôvodu rodinnej anamnézy rakoviny hrubého čreva, anamnézy chronickej ulceróznej kolitídy, zriedkavých dedičných syndrómov rakoviny hrubého čreva alebo polypov alebo rakoviny hrubého čreva v anamnéze. Pre týchto jedincov sa odporúča pravidelné kolonoskopické vyšetrenie na odstránenie prekanceróznych polypov a/alebo na detekciu včasnej rakoviny. Takéto testovanie sa zvyčajne odporúča začať v skoršom veku ako u osôb s priemerným rizikom.
U pacientov s anamnézou polypov hrubého čreva sa polypy často vyvinú následne. Preto sa odporúčajú pravidelné kontrolné kolonoskopie. U jedincov s iba prekanceróznymi polypmi, ktoré sú úplne odstránené, je obvyklé odporúčanie opakovať kolonoskopiu po troch rokoch. Ak kolonoskopia po troch rokoch nepreukáže žiadnu recidívu polypov, potom sa interval medzi nasledujúcimi kolonoskopiami predĺži na päť rokov.
Niekedy si lekári nie sú istí, že všetky polypy boli úplne odstránené. Príklady zahŕňajú jedincov s viacerými prekanceróznymi polypmi, polypy, ktoré je technicky ťažké úplne vyrezať, alebo menej ako optimálnu vizualizáciu hrubého čreva v dôsledku nedostatočného čistenia hrubého čreva. Za týchto okolností je najlepšie rozhodnúť o intervale medzi pozorovacími kolonoskopiami spoločne medzi pacientom a lekárom.
Jednotlivci, ktorí podstúpili operáciu rakoviny hrubého čreva, sú vystavení vyššiemu riziku vzniku ďalšej rakoviny hrubého čreva v budúcnosti. Zvyčajne sa odporúča, aby podstúpili opakovanú kolonoskopiu po šiestich až 12 mesiacoch a potom každé tri roky. Včasná detekcia a liečba budúcich polypov a včasnej rakoviny môže výrazne zlepšiť šance na prežitie.
Kliknutím na tlačidlo Odoslať súhlasím so zmluvnými podmienkami a zásadami ochrany osobných údajov MedicineNet. Tiež súhlasím s prijímaním e-mailov od MedicineNet a beriem na vedomie, že sa môžem kedykoľvek odhlásiť z odberu MedicineNet.
Pacienti s dlhodobou ulceróznou kolitídou majú tiež vyššie riziko vzniku kolorektálneho karcinómu. Riziko vzniku rakoviny hrubého čreva je úmerné trvaniu ochorenia a rozsahu hrubého čreva postihnutého kolitídou. Pacienti s chronickou ulceróznou kolitídou postihujúcou celé hrubé črevo by teda mali mať častejšie kolonoskopiu vrátane špeciálnych techník a biopsií. Biopsie sa odoberajú z hrubého čreva, aby sa zistili skoré mikroskopické prekancerózne zmeny v bunkách.
Kolorektálny karcinóm sa môže vyskytovať v rodinách. Riziko rakoviny hrubého čreva pre jednotlivca je ešte vyššie, ak viac ako jeden najbližší rodinný príslušník (rodičia, súrodenci alebo deti) mal kolorektálny karcinóm a/alebo sa u člena rodiny vyvinula rakovina v mladom veku (menej ako 55 rokov). Za týchto okolností sa odporúča, aby jednotlivci podstúpili kolonoskopiu každé tri roky, začínajúc vo veku, ktorý je o 7 až 10 rokov mladší ako vek, v ktorom sa u člena rodiny, u ktorého sa vyvinul kolorektálny karcinóm v najmladšom veku, vyvinula rakovina.
Ak sa rakovina hrubého čreva vyvinie iba u jedného člena rodiny v pokročilom veku, riziko rakoviny hrubého čreva je pre jednotlivca stále vyššie ako priemer, ale nie také vysoké, ako keby sa u dvoch najbližších rodinných príslušníkov rozvinul rakovina hrubého čreva a konečníka, alebo ak by sa u člena rodiny vyvinul kolorektálny karcinóm skoro. Vek. O tom, či a kedy vykonať skríningové kolonoskopie u týchto jedincov, najlepšie rozhodnú jednotlivci a ich lekári.
Dedičné syndrómy rakoviny hrubého čreva sú spôsobené špecifickými zdedenými zmenami v génoch nazývaných mutácie, ktoré sú samy osebe dostatočné na to, aby spôsobili polypy hrubého čreva, rakoviny hrubého čreva a rakoviny bez hrubého čreva. Dedičný syndróm rakoviny hrubého čreva môže postihnúť viacerých členov rodiny. Približne 5 % všetkých rakovín hrubého čreva v USA je spôsobených dedičnými syndrómami rakoviny hrubého čreva. Pacienti, ktorí zdedili jeden z týchto syndrómov, majú extrémne vysoké riziko vzniku rakoviny hrubého čreva, blížiace sa k 90 % až 100 %. Našťastie sú teraz k dispozícii krvné testy na testovanie týchto dedičných syndrómov rakoviny hrubého čreva, keď už existuje podozrenie na syndróm v rodine.
Familiárna adenomatózna polypóza alebo FAP je dedičný syndróm rakoviny hrubého čreva, pri ktorom sa u postihnutých členov rodiny vyvinie veľké množstvo (stovky, niekedy tisíce) polypov hrubého čreva počnúc ich tínedžerstvom. Pokiaľ sa tento stav nezistí a nelieči včas (liečba zahŕňa odstránenie hrubého čreva), u člena rodiny so syndrómom FAP je takmer isté, že sa u neho vyvinie rakovina hrubého čreva. Rakovina sa najčastejšie začína objavovať, keď majú pacienti 40 rokov, ale môžu sa objaviť aj skôr. Títo pacienti sú tiež vystavení riziku vzniku iných druhov rakoviny, ako je rakovina štítnej žľazy, žalúdka a ampulky (časť dvanástnika, do ktorej odvádzajú žlčové cesty).
Atenuovaná familiárna adenomatózna polypóza alebo AFAP je miernejšia verzia FAP. U postihnutých pacientov sa vyvinie menej ako 100 polypov hrubého čreva. Napriek tomu sú vystavení vysokému riziku vzniku rakoviny hrubého čreva v mladom veku. Sú tiež ohrozené polypmi žalúdka a dvanástnika.
Dedičná nepolypózna rakovina hrubého čreva alebo HNPCC je dedičný rakovinový syndróm, pri ktorom postihnutí členovia rodiny majú tendenciu vyvinúť rakovinu hrubého čreva, zvyčajne v pravom hrubom čreve, vo veku 30 až 40 rokov. Niektorí pacienti s HNPCC sú tiež vystavení zvýšenému riziku vzniku rakoviny maternice, rakoviny žalúdka, rakoviny vaječníkov, rakoviny močovodov (trubice, ktoré spájajú obličky s močovým mechúrom), rakoviny žlčových ciest (kanálov, ktoré odvádzajú žlč z pečene do črevá) a rakovina mozgu a kože. Lynchov syndróm je iný názov pre HNPCC.
Syndróm polypózy MYH je nedávno objavený dedičný syndróm rakoviny hrubého čreva. U postihnutých pacientov sa počas 40. rokov zvyčajne vyvinie 10-100 polypov a majú vysoké riziko vzniku rakoviny hrubého čreva. Syndróm MYH sa dedí autozomálne recesívnym spôsobom, pričom každý rodič prispieva jednou kópiou mutantného génu. Väčšina ľudí so syndrómom MYH nemá viacgeneračnú rodinnú anamnézu polypov alebo rakoviny hrubého čreva, ale môžu mať bratov alebo sestry.
Genetické poradenstvo nasledované genetickým testovaním by sa malo zvážiť pre jednotlivcov, ako aj ich rodinných príslušníkov, ak sú:
Genetické poradenstvo získava podrobnosti o pacientovej anamnéze a pomáha mu pochopiť, aké testovanie sa môže odporučiť a čo môžu znamenať výsledky.
Pacienti, ktorí majú dedičné syndrómy rakoviny hrubého čreva, zvyčajne nemajú žiadne príznaky a ani si neuvedomujú, že majú polypy hrubého čreva alebo skoré rakoviny hrubého čreva. Zvyčajne sa u nich rozvinie rakovina hrubého čreva skoro v živote (často pred 40-50 rokom života). Preto, aby sa predišlo rakovine hrubého čreva u pacientov s dedičnými syndrómami rakoviny hrubého čreva, skríning hrubého čreva sa musí začať včas. Napríklad pacienti s FAP by mali mať ročné flexibilné sigmoidoskopie začínajúce vo veku 12 rokov, pacienti s AFAP by mali mať ročné kolonoskopie začínajúce vo veku 25 rokov a pacienti s HNPCC by mali mať kolonoskopiu začínajúcu vo veku 25 rokov (alebo o 10 rokov mladší ako najskoršia diagnostikovaná rakovina hrubého čreva v rodine, podľa toho, čo nastane skôr). Súčasné skríningové odporúčania pre všeobecnú populáciu sú pre väčšinu pacientov s dedičnými syndrómami rakoviny hrubého čreva nedostatočné.
Genetické poradenstvo a testovanie sú dôležité na identifikáciu pacientov a rodinných príslušníkov s dedičnými syndrómami rakoviny hrubého čreva, aby sa skríning flexibilnými sigmoidoskopiami a kolonoskopiami mohol začať včas a v prípade potreby bolo možné hrubé črevo chirurgicky odstrániť, aby sa predišlo rakovine hrubého čreva. Navyše, v závislosti od toho, ktorý dedičný syndróm rakoviny hrubého čreva je prítomný, môže byť vhodné včasné vyšetrenie na iné typy rakoviny, ako je rakovina vaječníkov, maternice, žalúdka, močovodu a štítnej žľazy.
Rakovine hrubého čreva sa dá predchádzať a je liečiteľná. Rakovine hrubého čreva sa dá predchádzať odstránením prekanceróznych polypov hrubého čreva a je liečiteľná, ak sa skorá rakovina chirurgicky odstráni skôr, ako sa rakovina rozšíri do iných častí tela. Preto, ak by sa programy skríningu a sledovania uplatňovali univerzálne, došlo by k výraznému zníženiu výskytu a úmrtnosti na kolorektálny karcinóm.
Ongoing genetic research will help doctors better understand the genetic basis of colorectal cancer formation. Genetic blood tests and tests for premalignant cells in stool may also have a role in colorectal cancer screening. Regardless of what new screening methods become available, you should remember to discuss colon cancer screening and/or surveillance as it relates to your situation.
 Dobrá správa pre pacientov s IBS, pretože vedci zistili „črevné svrbenie“
Dobrá správa pre pacientov s IBS, pretože vedci zistili „črevné svrbenie“
 Príčiny nadúvania a 10 spôsobov, ako ho prekonať
Príčiny nadúvania a 10 spôsobov, ako ho prekonať
 Škaredá pravda o zvrátení choroby trávenia
Škaredá pravda o zvrátení choroby trávenia
 Dysbióza črevnej mikroflóry môže u pacientov s COVID-19 spôsobiť závažnú sekundárnu infekciu
Dysbióza črevnej mikroflóry môže u pacientov s COVID-19 spôsobiť závažnú sekundárnu infekciu
 Vaginálne dlahy a pohyby čriev
Vaginálne dlahy a pohyby čriev
 Peptid z jedu pavúka by mohol pomôcť zastaviť bolesť pri syndróme dráždivého čreva
Peptid z jedu pavúka by mohol pomôcť zastaviť bolesť pri syndróme dráždivého čreva
 Ulcerózna kolitída
Ulcerózna kolitída je ochorenie, ktoré postihuje hrubé črevo a konečník. Spôsobuje podráždenie a zápal a nakoniec vedie k vzniku vredov v sliznici hrubého čreva. Ulcerózna kolitída je typ zápalového o
Ulcerózna kolitída
Ulcerózna kolitída je ochorenie, ktoré postihuje hrubé črevo a konečník. Spôsobuje podráždenie a zápal a nakoniec vedie k vzniku vredov v sliznici hrubého čreva. Ulcerózna kolitída je typ zápalového o
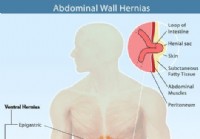 Kyla (brušná prietrž) 9 typov, symptómov, príčin a chirurgických zákrokov
Čo je brušná prietrž? Obrázok ženy s bolesťou hernie K brušnej prietrži dochádza, keď orgán alebo iný kúsok tkaniva vyčnieva cez oslabenie jednej zo svalových stien, ktoré uzatvárajú brušnú dutinu.
Kyla (brušná prietrž) 9 typov, symptómov, príčin a chirurgických zákrokov
Čo je brušná prietrž? Obrázok ženy s bolesťou hernie K brušnej prietrži dochádza, keď orgán alebo iný kúsok tkaniva vyčnieva cez oslabenie jednej zo svalových stien, ktoré uzatvárajú brušnú dutinu.
 Sú diéty založené na DNA a personalizované lekárske jedlá budúcnosťou na chudnutie?
Väčšina ľudí vie, že gény sú zdedené po rodičoch a že DNA od týchto rodičov sa kombinuje, aby vytvorila jedinečnú genetickú výbavu jednotlivca. To určuje aspekty fenotypu, ako sú farba očí a výška, al
Sú diéty založené na DNA a personalizované lekárske jedlá budúcnosťou na chudnutie?
Väčšina ľudí vie, že gény sú zdedené po rodičoch a že DNA od týchto rodičov sa kombinuje, aby vytvorila jedinečnú genetickú výbavu jednotlivca. To určuje aspekty fenotypu, ako sú farba očí a výška, al