In ospedale la mortalità dopo l'intervento chirurgico cancro allo stomaco in Spagna e in relazione con il volume ospedale di interventi
Abstract
sfondo
Non vi è consenso circa la possibile relazione tra mortalità in ospedale in chirurgia per cancro gastrico e l'ospedale annua volume di interventi. Gli obiettivi erano per identificare i fattori associati a una maggiore mortalità in ospedale per un intervento chirurgico nel carcinoma gastrico e per analizzare la possibile relazione indipendente tra volume annuo ospedale e in ospedale la mortalità.
Metodi
stato condotto uno studio retrospettivo di coorte di tutti pazienti dimessi dopo un intervento chirurgico per cancro allo stomaco nel 2001-2002 in quattro regioni della Spagna che utilizzano il set di dati di base minima per Dimissioni ospedaliere. I tassi complessivi e specifici di mortalità ospedaliera sono stati stimati in base alle caratteristiche del paziente e ospedaliere. Abbiamo regolato un modello di regressione logistica al fine di calcolare il tasso di mortalità in ospedale in base al volume di ospedale.
Risultati
C'erano 3241 gli scarichi in 144 ospedali. In ospedale la mortalità è stata del 10,3% (95% CI 9,3-11,4). Una relazione statisticamente significativa è stata osservata tra l'età, tipo di ricovero, volume, e mortalità, così come diverse diagnosi secondarie o il tipo di intervento. volume annuale Ospedale è stato associato al punteggio Charlson, tipo di ricovero, regione, la durata del soggiorno e il numero di diagnosi secondarie registrate al momento della dimissione. Nel modello aggiustato, maggiore età e ricovero urgente sono stati associati ad un aumento della mortalità in ospedale. Allo stesso modo, gastrectomia parziale (Billroth I e II) e semplice escissione della struttura linfatica sono stati associati con una minore probabilità di mortalità in ospedale. Nessuna associazione è stata trovata tra indipendenti del volume in ospedale e in ospedale la mortalità
Conclusione
Nonostante i limiti del nostro studio, i nostri risultati confermano l'esistenza di pazienti, e fattori di intervento clinici associati a una maggiore mortalità ospedaliera, anche se non abbiamo trovato alcuna chiara associazione tra il volume di casi trattati in un centro ospedaliero e la mortalità.
Sfondo l'importanza di cancro gastrico
cancro dello stomaco è la seconda neoplasia più comune del tratto digestivo nei paesi sviluppati [1]. In Spagna, l'incidenza regolato popolazione mondiale varia da 12,2 a 21,6 casi per 100 000 uomini, a seconda della regione; l'incidenza nelle donne è leggermente inferiore alla metà di quello degli uomini. La chirurgia e la chemioterapia sono i pilastri del trattamento. Tuttavia, la chirurgia è associata a una notevole morbilità e minore anche se la mortalità significativa. I pochi studi pubblicati sulla morbilità e mortalità dopo l'intervento chirurgico per i tassi variabili di report cancro gastrico [2-4].
In Spagna, la chirurgia cancro gastrico viene eseguita in molti tipi di ospedali e in tutte le regioni. D'altra parte, non esiste un registro specifico che facilita la valutazione del processo e gli esiti di interventi chirurgici.
Risultati studio e nella mortalità ospedaliera
mortalità intra-ospedaliera è stato spesso considerato un indicatore di risultato direttamente connesse con la qualità delle cure [5]. Perché mortalità in ospedale è una misurazione oggettiva che è prontamente disponibile nei database degli ospedali, è stato utilizzato per analizzare e confrontare i risultati tra i diversi centri. Tuttavia, per garantire confronto valido, è necessario adeguare le aliquote prendendo rischi o comorbidità al basale dei pazienti in considerazione [6, 7]; quindi, diversi metodi sono stati convalidati per l'utilizzo con i database amministrativi con i codici di diagnosi e procedure [8, 9]. In assenza di registri specifici, database amministrativi sono la principale alternativa per questo tipo di valutazione.
Fattori associati alla mortalità in ospedale di cancro gastrico
Oltre alle condizioni originarie dei pazienti, gli aspetti legati alla struttura del ospedale, l'esperienza dei professionisti coinvolti, e la procedura chirurgica stessa può influenzare i risultati chirurgici. Allo stesso modo, il volume di un centro di attività per un determinato tipo di procedura chirurgica, soprattutto per gli interventi cardiovascolari e oncologiche, è stata riportata anche influenzare mortalità post-operatoria in diversi studi [10-14]. Tuttavia, alcuni studi recenti mettono in discussione il rapporto tra volume di attività e dei risultati; di questi studi gli autori sottolineano che, anche se aumento del volume di attività sono stati responsabili per una migliore risultato, i meccanismi alla base miglioramento dei risultati non sono chiari [13, 15, 16]. D'altra parte, definizioni diverse e punti di cut-off che si riferiscono al volume di ospedale potrebbero essere responsabili per i risultati divergenti trovati tra i diversi studi.
Giustificazione studio
Dato il relativamente alto tasso di mortalità in ospedale per il cancro gastrico riferito da vari autori, la scarsità di studi che analizzano i risultati chirurgici di questa neoplasia in Spagna, e le polemiche legate alla possibile associazione tra il volume di attività e risultati, questo studio ha lo scopo di: 1. stima della mortalità ospedaliera a un intervento chirurgico per cancro gastrico in diverse regioni della Spagna; 2. identificare i fattori associati a una maggiore mortalità in ospedale; 3. analizzare la possibile relazione tra volume e nella mortalità ospedaliera.
Metodi
Design, impostazione, i pazienti, e fonte di informazione
condotto uno studio retrospettivo di coorte (basata su database amministrativo) di tutti i pazienti dimessi dopo l'intervento chirurgico per cancro allo stomaco nel corso del 2001 e il 2002 in quattro regioni della Spagna. Queste regioni rappresentano circa il 52% della popolazione totale. In Spagna, non c'è né un registro chirurgica oncologica comune, né un Registro Nazionale contro il cancro. Per molti anni, tutte le dimissioni ospedaliere sono omogeneamente registrati e centralizzato presso il Dipartimento di Salute in ciascuna delle Comunità autonome o regioni 17 del database amministrativo chiamato minimo di base di dati Set per Dimissioni ospedaliere (MBDS-HD). Questo database contiene le seguenti informazioni: data di nascita, sesso (maschio o femmina), il tipo di ricovero (urgenti o programmata), la destinazione sul discarico (vivi o morti), classificazione internazionale delle malattie 9
th revisione Clinical Modification (ICD9CM ) [17] codici per i principali e secondarie diagnosi, codici ICD per le principali e secondari procedure eseguite, data di ammissione, e la data di scarico.
Sono stati inclusi tutti gli scarichi corrispondenti a pazienti con una diagnosi principale di cancro allo stomaco (ICD codice: 151.XX) che avevano subito una gastrectomia totale o parziale (codice ICD: 43,5-43,9)
Groundwork con gli esperti:. proporre fattori
diagnosi secondari sono stati raggruppati in 259 categorie si escludono a vicenda utilizzando le classificazioni Clinical Software (CCS ) [18] sviluppato dal Centro per la organizzazione e la fornitura Studi del costo e Utilization Progetto Sanità (HCUP) presso l'Agenzia per la Sanità e la ricerca di qualità (AHRQ).
per preselezionare i fattori che potrebbero essere associati a in- mortalità ospedaliera, abbiamo contattato oncologi, gastroenterologi e chirurghi provenienti da diversi centri. Abbiamo chiesto loro di proporre un elenco di fattori chirurgici, comorbidità dei pazienti, i fattori legati alla gravità della malattia, e le complicazioni che essi considerati potrebbe aumentare la probabilità di morte in ospedale durante o dopo l'intervento chirurgico. I possibili fattori suggeriti e codici ICD corrispondenti sono elencati in Appendice 1. Anche se lo stadio del tumore è stata tra i fattori proposto, non è stato incluso nello studio perché la MBDS-HD non include un codice specifico per questo fattore e nessuna popolazione .. registro dei tumori era disponibile
lo studio è stato approvato dal Comitato Etico della Corporacio Sanitària del Parc Tauli
variabili analizzate
Oltre ai fattori elencati in appendice, sono state considerate le seguenti variabili: età (≤50, 51-64, 65-74, 75-84, ≥ 85), sesso, regione, tipo di ricovero, come registrato nel MBDS-HD (urgenti o elettiva), e il volume degli scarichi analizzati per ogni ospedale. Per ogni ammissione, il punteggio Charlson è stata calcolata dai codici per le diagnosi secondarie utilizzando il Deyo [8] adattamento; ogni caso è stato poi raggruppati in una delle quattro categorie (0, 1, 2, > 2). Abbiamo calcolato la durata del soggiorno per ogni ricovero. Abbiamo anche creato il 'numero di diagnosi secondaria in codice' variabile per ogni scarico, che è stato successivamente ricodificato nelle categorie ≤ 3, 4-5 e ≥ 6.
Definizione di mortalità ospedaliera e di volume ospedale
In mortalità -Ospedale è stata definita come la morte che si verificano durante la degenza in ospedale. Il volume annuale degli scarichi è stato definito come il numero medio di scarichi inclusi nello studio in un determinato centro all'anno. Volume annuale degli scarichi è stato suddiviso in tre categorie a seconda terzili (< 18, 18-35, > 35) e in 7 categorie volume corrispondente a intervalli più piccoli, comprensivi di 10 scariche ogni analisi statistica
L'unità. dell'analisi è stata la dimissione ospedaliera. Abbiamo effettuato un'analisi descrittiva di tutte le variabili di interesse. I tassi di mortalità generali e specifici in ospedale per il cancro dello stomaco sono stati stimati in funzione del tipo di ammissione, età, sesso, regione, volume annuale degli scarichi, diagnosi CCS selezionati, e il tipo di intervento chirurgico. Gli intervalli di confidenza al 95% sono stati calcolati per il tasso complessivo in base alla approssimazione normale. Il chi-quadro o il test esatto di Fisher è stato utilizzato per determinare se i fattori studiati sono stati associati alla mortalità. Poi, lo stesso tipo di analisi è stata utilizzata per confrontare alcune variabili di interesse (età, sesso, la mortalità, punteggio Charlson, tipo di ricovero, regione), in funzione delle 3 categorie volumi annuali. Abbiamo usato il test di Kruskal-Wallis per confrontare il numero medio di diagnosi secondarie registrate per lo scarico e la durata media del soggiorno.
Poi, un modello di regressione logistica è stato costruito per determinare se il diverso demografiche (età, regione), i fattori di ammissione (urgente, numero di diagnosi secondarie), o comorbidità studiato (Charlson, insufficienza cardiaca congestizia, disturbi del pancreas, aritmie cardiache, carenze nutrizionali, emorragia gastrointestinale, altri disturbi gastrointestinali, l'invasione di altre strutture) sono stati associati in modo indipendente alla mortalità aggiustato. Solo le diagnosi secondarie considerati comorbidità dagli esperti e non inclusi nel punteggio Charlson sono stati considerati per il modello, in modo da possibili complicazioni che si verificano come conseguenza dell'intervento non sono stati inclusi (vedi appendice 1). In primo luogo, abbiamo selezionato le variabili presenti in più di 1% dei casi (più di 30 casi) che aveva p
valori < 0,1 nell'analisi univariata. In seguito, abbiamo utilizzato il metodo graduale condizionale in avanti per costruire il modello. Gli odds ratio e gli intervalli di confidenza al 95% sono stati calcolati. Infine, bontà di adattamento è stata valutata dal Hosmer-Lemeshow X 2 statistica [19] e l'area sotto la curva operatore ricevente caratteristica (ROC) è stata calcolata per valutare la capacità discriminante del modello. I valori che vanno 0,7-0,8 rappresentano la discriminazione ei valori superiori a 0,8 rappresentano buona discriminazione [20] ragionevole.
Abbiamo valutato l'associazione tra volume ospedaliera e la mortalità aggiustata con l'introduzione del volume variabile annuale ospedale (3 categorie) nel modello di regressione logistica e . stimare le sue odds ratio e gli intervalli di confidenza al 95%
Abbiamo considerato p
< 0.05 significativa per tutte le prove. Il pacchetto statistico SPSS 15.0 è stato utilizzato per tutte le analisi.
Risultati
Nel corso del 2001 e del 2002, ci sono stati 3241 gli scarichi di pazienti operati per cancro allo stomaco nelle quattro regioni analizzate. Quasi due terzi degli scarichi corrispondevano agli uomini e la fascia di età predominante era di 65-75 anni (vedi tabella 1) .table 1 Ospedale mortalità in base alle variabili socio-demografiche e di ammissione.
pazienti
mortalità intra-ospedaliera
|
n
Col%
n
Row%
p-value
genere
Maschio
2055
63,4
220
10,7
0,32
femminile
1186
36,6
114
9.6
Age group
≤ 50
|  Gli antichi microbiomi dei primati potrebbero fornire maggiori informazioni sullo sviluppo umano
Gli antichi microbiomi dei primati potrebbero fornire maggiori informazioni sullo sviluppo umano
 Le diete basate sul DNA e gli alimenti medici personalizzati sono il futuro per la perdita di peso?
Le diete basate sul DNA e gli alimenti medici personalizzati sono il futuro per la perdita di peso?
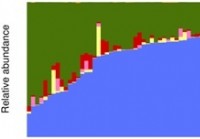 Lo studio descrive il database iniziale del microbioma intestinale sano di base e il profilo di abbondanza
Lo studio descrive il database iniziale del microbioma intestinale sano di base e il profilo di abbondanza
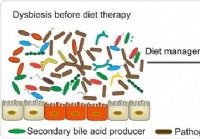 Microbiota intestinale e IBD:la connessione forse nella dieta dice uno studio
Microbiota intestinale e IBD:la connessione forse nella dieta dice uno studio
 Formula a base di latte di capra buona per la salute dell'intestino dei bambini
Formula a base di latte di capra buona per la salute dell'intestino dei bambini
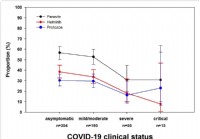 La ricerca mostra che le infestazioni da parassiti intestinali riducono la gravità del COVID-19
La ricerca mostra che le infestazioni da parassiti intestinali riducono la gravità del COVID-19
 Endoscopia superiore
Se hai bruciore di stomaco cronico, dolore addominale o toracico, nausea, e vomito, o altri problemi che sembrano avere origine nel sistema digestivo superiore, possiamo consigliare unendoscopia super
Endoscopia superiore
Se hai bruciore di stomaco cronico, dolore addominale o toracico, nausea, e vomito, o altri problemi che sembrano avere origine nel sistema digestivo superiore, possiamo consigliare unendoscopia super
 Apertura di un esofago stretto
Se hai avuto problemi a lungo termine con il bruciore di stomaco, questo potrebbe aver causato cicatrici nellesofago. La colpa è del frequente reflusso di acido gastrico. Ora, il tessuto cicatriziale
Apertura di un esofago stretto
Se hai avuto problemi a lungo termine con il bruciore di stomaco, questo potrebbe aver causato cicatrici nellesofago. La colpa è del frequente reflusso di acido gastrico. Ora, il tessuto cicatriziale
 La genetica può influenzare la composizione del microbioma più dei fattori ambientali
I ricercatori che studiano i topi al Technion-Israel Institute of Technology hanno scoperto che il microbioma è influenzato dalla genetica molto più che dallambiente di nascita materno. Kat
La genetica può influenzare la composizione del microbioma più dei fattori ambientali
I ricercatori che studiano i topi al Technion-Israel Institute of Technology hanno scoperto che il microbioma è influenzato dalla genetica molto più che dallambiente di nascita materno. Kat