Rikábban találkoznak a végbél intraperitoneális repedései durva külső sérülés és külső erőszak nélkül. Az ilyen jellegű hézagok, amelyek a székletürítés során fellépő súlyemelésből és egyéb okokból erednek, a bélsérülések rendkívül ritka formáját jelentik. Közreműködő mozzanatként a végbél falában különböző kóros folyamatokat szolgálnak ki, amelyek közül a leggyakrabban a hosszú évekig tartó végbél prolapsusok játszanak szerepet. Az IS Lindenbaum 1936-ban 26 hasonló végbélrepedés esetét vizsgálta. A klinikai képet minden esetben a hashártyagyulladás jelensége jellemezte, 13 esetben pedig nagyszámú külső bélhurok végbélszakadása miatti elvesztése. megfigyelték. Ezekben az esetekben a diagnózis természetesen erőfeszítés nélkül állt fel; egyéb esetekben a perforatív peritonitis indikatív diagnózisa történt. Kétségtelen, hogy ezekben az esetekben a végbélkutatás megadhatja a híres adatokat a diagnózishoz. A rektális kutatás során lehetőség nyílik a végbél falának mélyülésének meghatározására a térduglasov területén, akár a bélfal szakadásának megállapítására, vagy olyan daganat meglétére, amely a kiesett hurkot reprezentálja. vékonybél a végbél üregében.
A bélfodor kisebb-nagyobb hézagok vagy elválások formájában jelentkező károsodása a sérülés után gyorsan kialakuló belső vérzés tünetein különböztethető meg. Ha nem következik be egyértelműen meghatározható vérzés, akkor a sérülés hatásai napok múlva derülnek ki a bél gangréna miatti peritonitis jelenségek formájában.
A diagnózis pontosításához. a mesenterium izolált repedései már nagyon nehézkesek, mert hasonló károsodások rendkívül ritkán fordulnak elő. Így 2605 áldozatnál, akik 3 bukaresti kórházba repülés során érkeztek, csak 3 izolált bélfodor (Vasiliu és Sabayla) szakadása találkozott. A mesenteria repedése esetén súlyos sérülést lehet tekinteni, amely a gyomor falát érinti. Klinikailag leggyakrabban intraperitoneális vérzés tünetei figyelhetők meg. A diagnózist általában a műtőasztalon állítják fel.
A gyomor zárt sérüléseinek leggyakoribb következménye a májrepedés; a jobb májlebeny sérülései 5-ször gyakrabban találkoznak, mint a bal oldali lebeny sérülései.
A májsérülések felismerése nem jelent különösebb nehézséget a tapasztalt sebész számára. A máj gyakran rést ad a mellkas alsó részének sérülései és zúzódásai esetén, különösen a jobb oldalon, vagy a gyomor felső részének sérüléseinél. A közvetett behatás (fenékre, hátra esés) májrepedést is okozhat. Emiatt a magasból zuhanásból eredő sérüléseknél figyelni kell a hasüreg és testének állapotára. A májrepedések jellegzetes tünetei a hasüregben jelentkező súlyos vérzés tünetei; hasüregben kiömlő epe a leszakadt epeerekből csatlakozik hozzá. Lehetséges tüdőerek embóliái a letört májszövet darabjaiból, amelyek a letört máj helyétől a májvéna ágainak tátongó szakadásaiig jutnak.
Az erős hemoperitoneum az akut vérszegénység megfelelő tüneteivel a a májrepedés fő következménye, nevezetesen:sápadtság, a bőrszövetek hidegrepedése, a pulzus fokozatos növekedése és gyengülése. Az első pillanatban a pulzus lelassulhat részben a peritoneum területén lévő vagus idegvégződések irritációja miatt, részben az epesavak irritációja miatt.
A betegek észreveszik a tompa spontán májfájdalmakat, amelyek nagyon erős gyakran a jobb vállhoz. A vérnyomás csökken vagy eleinte megemelkedik, de a folyamat eredményeként hamarosan nyilvánvalóan csökken a vérzés. A hőmérséklet általában nem emelkedik a peritonitis tüneteinek megjelenéséig. A gyomor egy kicsit fel van fújva (jelentős vérzésnél), mint az elején hasvízkór. Ha egyidejűleg van köldöksérv, akkor az azt fedő bőr kékes árnyalatot fogadhat el. A gyomor alsó és oldalsó részében megjelenik az ütőhang tompasága, ami a folyadék (vér) felhalmozódását jelzi a hasüregben. A gyomor nyomásérzékeny, enyhén intenzív, de ritkán a fala teljesen puha lehet.
Ha a sérülés után röviddel a fent említett jelek fennállását, valamint hányást követnek, akkor szinte kétségtelen a májsérülés diagnózisa. Ilyen tünetek esetén azonnali próbalaparotomiát mutatnak be.
A 24 éves beteget 1937.03.01. 15 óra 35 perckor hozzák a mentők. A beteg egy sshiblena villamos volt, fejen kapott ütést, majd mellkasával a járdára esett. Egy ideig elájult; hányás nem volt. Fejfájásra, szédülésre és minden testfájdalomra panaszkodik.
Objektíven. Jó étel betege. A tudat megőrzött, a bőr és a nyálka sápadt, az ember kopásai és két seb a fej pilléren. Impulzus 96, kielégítő töltés. Ez normális a szív határán, tiszta hangok. A mellkas alsó felének tapintásakor a morbiditás nem érezhető, nincs széltörés. A tüdőben a hólyagos légzést figyelik. A gyomor kissé fel van fújva, korlátozottan vesz részt a légzésben. Tapintással az elülső hasfal egészében észlelhető morbiditás, előnyösen a májban lokalizálva. Perkutornót nem jelölték ki sem lejtős helyek tompításai, sem timpanites helyek. A jobb hypochondrium területén a hasfal mérsékelten feszült. A vizeletürítés normális; vizeletben semmi kóros nem derül ki. Leukocitózis — 8400. A diagnózis felállítja a májrepedést. A páciens visszautasította a felajánlott laparotomiát.t
Ugyanaznap estére az állapot nem javult. Impulzus 90, átlagos töltés. A hasi fájdalmak függetlenek és tapintásra fokozódtak; a hasfal feszültsége élesen kifejeződik.
7 óra múlva a beteg beleegyezett a műtétbe. A hasüregben végzett laparotomia során jelentős mennyiségű folyékony vér látható, főleg a jobb felében. A gyomor, a belek és a lép nem sérül meg. A máj alsó felületén, közelebb a hátsó széléhez, a kb. 5 cm-es rés a letört májszövet ektropionjával található. Epehólyag változás nélkül. A vérzést tamponáddal állítottuk el, a vért eltávolítják. A hasfalat szorosan felvarrják a helyben hagyott tamponokhoz. További szövődményként mellhártyagyulladás. A beteg felépült.
Az epehólyag traumás elszigetelt repedései és nem májban az epefolyás nagyon ritkán fordul elő. Ezeknek a testeknek a károsodása általában olyan súlyos sérülés esetén következik be (utcai sérülés, prelum ütközők stb.), amelynél az epehólyag letörik. I. I. Sosnovikv 1935 az epehólyag-repedések kérdését kezeli
25 felügyelet alapján (24 orvosi szakirodalom gyűjtött és 1 saját). A sérülést követő első órákban az epehólyag sérülése csak a gyomorsérülések általános tüneteiben nyilvánul meg (sokk, összeomlás, akut hasi fájdalmak, hányás, peritoneális tünetek). Irodalmi adatok szerint valamilyen sajátosság képviselteti magát:
Ha a laparotomiát nem végzik el, akkor az előrehaladó pulzusnövekedés, sárgaság, a belső vérzés tüneteinek hiánya és gennyes hashártyagyulladás epehólyag-repedésre kényszeríthet. Valószínűbbé válik a diagnózis, ha az epe hasüregben való kifolyása miatt a gyomor progresszív növekedése, a jobb felében homályosodás, epe pigment megjelenése a vizeletben, acholikus szék, sárgaság és súlyos kimerültség figyelhető meg. epeveszteség. Az epét fogadó hasi paracentesis megerősítheti a diagnózist (II. Sosnovik).
Az extrahepatikus epeutak szakadása azonban hasonló képet adhat, így végül csak a laparotomia oldja meg a problémát.
A hasnyálmirigy sérülése ezt követi a vérzés a mirigy parenchymájában vagy a mirigy szakadása, amely egészen a teljes osztódásig tart, két részre. Nagyon veszélyesek a mirigyrepedés és az azt fedő peritoneum egyidejű szakadása. Ilyenkor különösen gyorsan megjelennek az epiploon cellulózban és a retroperitoneális cellulózban a zsírelhalások, valamint hashártyagyulladás. Sérülés után a hasnyálmirigy akut nekrózisa, vagy később a traumás cisztája is kialakulhat.
Súlyos sérülés anamnézisében való megléte, sokkos állapot, a legerősebb fájdalmak hátat adó szívdobogásban, kifejezett fájdalmas nyomásérzékenység a gyomor felső részében, mellkasi légzés, hányás, pulzus-növekedés - itt a vezető jelek, amelyek ha nem is mindig segítik a pontos diagnózis felállítását, akkor elegendőek a sürgős laparotomiához. Az erek károsodásakor további hasi vérzés képe alakul ki, néha megjelenik a váladék (hasnyálmirigynedv-irritáló hatás) és a vastagbél keresztezett vastagbél duzzanata. Néha már elég korán meg lehet vizsgálni a daganatot, mivel a vér és a mirigy titka felgyülemlik az omentalis bursában. A daganat bizonyos időszakon keresztül is kialakulhat, a kapszula másodlagos felszakadásakor, amely a sérülés pillanatában megőrizte épségét. Röntgenoszkópiával a daganat mellett a gyomor elhajlása és a rekeszizom bal felének mozdulatlansága is kimutatható. Az AN Zeboldu szerint 100 hasnyálmirigy-repedésből csak egyszer állították fel a helyes előzetes diagnózist, mivel a hasnyálmirigy-sérülés patognomonikus jele még mindig nincs.
Ha van idő a felügyeletre, lehetőség van a laboratóriumi diagnosztikai módszerekhez folyamodnak. A hasnyálmirigy sérülésének legjellemzőbb tünete a vizeletben és a vérben a diasztázis növekedése (Volgemut-teszt), majd a hiperglikémia és a cukor jelenléte a vizeletben. Sajnos bizonyos esetekben ezek a tesztek negatívak.
A hasnyálmirigy sérülése néha még a műtőasztalon is látható, különösen a mirigy hátsó felületén a gerinc melletti résnél. A laparotomián talált zsírelhalás helyei vitathatatlanul a hasnyálmirigy sérülését jelzik. Ezek a jelek azonban nem jelennek meg, és nem is fejlődnek ki olyan gyorsan. A kevésbé gyors fejlődésű esetekben a gyomor felső felében fokozatosan felhalmozódó daganat véletlen ciszta képződésére utal, és diagnosztikai jele lehet a hasnyálmirigy-repedés felismerésének. Egyes esetekben a helyes diagnózis csak a nyitáskor állítható fel.
A léprepedés a sürgős műtét gyakorlatában nem ritkán találkozik. Lenin kórházában 2 repülés során 6 léprepedést figyeltek meg a zárt sérülés miatt. A léprepedés gyakrabban fordul elő kóros elváltozáskor, és növeli azt.
A maláriás területeken különösen gyakran találkoznak a lép beadásával járó repedések. Tehát RO Eolyan szerint 22 hónap alatt (1945. október – 1947. augusztus) 310 sürgősségi laparotomián 10 esetben (3,2%) léprepedést figyeltek meg, és 8 esetben az áldozatok maláriás betegek.
A rések a lép konvex és homorú oldalán is találkoznak, és lehetnek egyszeresek és többszörösek; a lép két vagy több részen történő teljes elválasztása is lehetséges. A hashártya irritáció és a belső vérzés jelenségei, a bal vállba visszatérő fájdalmak bal oldali lokalizációja a mellkas alsó részén vagy a bal oldalon a gyomor felső részének sérülésénél a sarokköve. léprepedés tünetei.
A 48 éves beteget az 1938 g. 14/IX. mentőautóval a klinikára (Lenin kórház) szállítják. A 13/IX. 21 órakor a motorról leeséskor a mellkas bal felében zúzódást kapott. A beteg lezuhanása után 3 km-t haladt, vezetve a motort. Csak éjszaka érezte rosszul magát a mellkas bal felében jelentkező fájdalom miatt, hívta az orvost, és a klinikára küldték.
Általános súlyos állapot. Arca szürkés és sápadt, a személy, aki nőtt vékony. Impulzus 66, kielégítő töltés. A hőmérséklet normális. A mellkas és a gyomor bal felének oldalsó felületén nagy horzsolások. A mellkas tapintása nem fájdalmas. A kulcscsont akromiális vége elválik. A bal tüdőben, az átlagos vonal mögött, ütős hang elnémulása, légszomj. A gyomor tapintásra nem fájdalmas, de a felső felében kissé intenzív. A klinikán hányás volt. A beteg nem tud önállóan vizelni. A katéterezés egy kis normál szerkezetű vizeletet adott. A beöntés után gázok keletkeztek. Hemoglobin – 56%.
15 óra múlva a gyomorban éles megbetegedést észlelnek, a duzzanat észrevehetőbb, a legélesebb a lépben. A gyomor bal felében az ütőhang tompítása eléri a közvetlen izom alsó szélét. A maximális vérnyomás - 80 mm. Pulzus 86. A léprepedés diagnózisa a belső vérzés tünetei alapján történik. A beteg laparotomiájába azonban nem egyből beleegyezett, ami 2 órás műtétet tartott. A laparotomia során a bőséges mennyiségű vért, részben folyadékot, a lerövidített részt a hasüregben találják. Csillag alakú lép szakadása található. A lépet eltávolítják. A sebet szorosan összevarrjuk. Vért transzfundálnak. A beteg felépült.
On the forefront at a rupture of a spleen there are symptoms of intraperitoneal bleeding which should be looked for attentively at each damage of the left half of a thorax and stomach; in particular it is not necessary to neglect a blood analysis. In the given case the strong suspicion on a rupture of a spleen was caused, along with the other clinical phenomena, also low interest of hemoglobin.
Bleeding at a rupture of a spleen happens more plentiful, than bleeding at ruptures of a liver. Ruptures of a spleen can be followed by shock, but it must be kept in mind that shock is the main symptom of a bruise of a stomach in general, but not a rupture of a spleen. Vomiting is not characteristic of ruptures of a spleen. The local phenomena from a stomach at a rupture of a spleen consist in increase in splenic dullness that is explained by accumulation of blood clots around a spleen and in emergence of dullness in left lumbar, in left lateral and left ileal areas.
According to B. S. Rozanov, at accumulation of blood in the left half of a stomach at injury of a spleen patients often lie on the left side with the hips which are drawn in to a stomach. In attempt to turn the patient for survey on a back or on other side it immediately, sometimes with fulminant speed, turns over and adopts the former provision, complaining of sharp pains and impossibility to lie in other situation. At a similar symptom ("vanka-vstank") the diagnosis of a rupture of a spleen was always confirmed on operation (B. S. Rozanov).
However the listed general and local symptoms are inherent to damages and wounds of other abdominal organs therefore some authors consider that it is impossible to establish the diagnosis of a rupture of a spleen in general, and at best it is probable. It is impossible to agree with it. It is necessary only during the first hours after an injury attentively to watch the patient and at the accruing phenomena immediately to operate. A rational way of research of the patient is Veynert's reception. At this way, at the left, in depth at a backbone, resistance, like an elastic pillow, extremely painful whereas on the right the hand of the surgeon can make at the same time deep palpation is probed, without meeting obstacles.
At a rupture of a spleen together with a capsule signs of the general anemia and signs of accumulation of blood in an abdominal cavity appear in the first hours. In certain cases, on the contrary, initial effects of a bruise of a stomach rather quickly pass, but after a while, estimated in the days, in the weeks and even in the months, sudden symptoms of acute intraperitoneal bleeding appear suddenly. This repeated bleeding at stomach injuries in a spleen occurs owing to formation of her initial subcapsular hematoma which, gradually increasing, causes a sudden rupture of a capsule and plentiful bleeding from the existing subcapsular gaps.
I. S. L supervision and p to and N is typical and.
Sick 6/XI 1932 g was sshiblen the car. The hurt wound of the right superciliary area is found. It is immediately brought to clinic where to it preprocessing was made. In the next few days rough suppuration of a wound; seams are removed, edges of a wound are opened. 11/XI (for the 5th day) the patient got out of a bed and suddenly felt a sharp abdominal pain, it is more at the left.
Objektíven. Sharp pallor. The stomach is intense and painful at a palpation in an upper half at the left. A diffuse symptom of Shchetkin — Blyumberg. Dryness of language and thirst. Pulse 90. Hemoglobin — 52%. Erythrocytes —
970 000. In an hour hemoglobin — 46%. With the diagnosis the late rupture of a spleen of the patient is urgently operated. In an abdominal cavity there is a lot of blood. The spleen is increased (about the child's head) at the expense of a big subkapsulyarny hematoma. Big rupture of an internal surface. The spleen is removed. The postoperative current was complicated by pleurisy. It is written out in a good shape.
Similar cases of late "double-stage" ruptures of a spleen are described by many authors (M. S. Arkhangelskaya - Levina, M. A. Sarkisov, etc.).
Establishment of the diagnosis of a rupture of a spleen is helped by roentgenoscopy at which increase in a shadow of a spleen owing to adjournment of blood clots around it can be revealed.
The rupture of kidneys occurs, mainly, owing to direct injuries of renal area, is more rare at indirect injuries (body bruises when falling, falling from height on legs, a thorax prelum, sudden reduction of muscles of an abdominal wall). Distinguish ruptures only of a renal parenchyma with formation of a subcapsular hematoma and ruptures of a parenchyma and a capsule of body. In both cases damages of cups and a pelvis, a separation of an ureter, separate or all vessels, a rupture of body are possible. Also full crush of a kidney meets.
The main symptoms of injury of a kidney are shock, pains, hematomas in renal area. However shock can be absent. Pain can immediately develop, or it arises later, in several hours. Also the pain of kolikoobrazny character depending on passing of clots on an ureter is sometimes observed. Bleeding in a circle of kidneys leads to formation of a retroperitoneal hematoma which has at palpation limited morbidity, a painful muscle tension of lumbar area and more or less explicit swelling in the field of injuries of a kidney. At a simultaneous rupture of a peritoneum there is intraperitoneal bleeding to the signs described above. The most indicative symptom is the hamaturia which intensity fluctuates from microscopic impurity of blood in urine before clear coloring of the last in red color. The hamaturia can be so intensive that with urine clots are allocated. The hamaturia can be absent when the rupture of a renal parenchyma has superficial character and also when there was a separation of all vessels, either an ureter separation, or an excess of an ureter and obstruction by its clot. At injury of a kidney with preservation of an integrity of a capsule blood to urine can be added in the form of worm-shaped clots which are formed when passing blood through an ureter.
At hypodermic injury of kidneys the hamaturia meets approximately in 75% of cases and keeps usually about 7 — 10 days. In addition to bruise in lumbar area, on the party of an injury still ecchymomas in the field of a scrotum can be observed because hemorrhage from pararenal cellulose extends down vasa spermatica. At a pararenal hematoma also bent position of the corresponding hip owing to morbidity of m. psoas at extension of an extremity was noted. These tsistoskopiya in fresh cases can install lack of release of urine at an ureter separation on the damaged side or define the damaged party at the phenomena of an unsharp hamaturia. X-ray inspection gives the valuable data sometimes.
The closed injuries of a bladder (gaps it) most often accompany basin changes, injuries of the lower half of a stomach. Such damages arise mostly at the filled bubble (often at drunk). Excessive overflow and weakening of a bubble (for example contribute to a rupture of a bubble of an ulcer, an inflammation and a tumor of its walls, and also, at diseases and injuries of a spinal cord). At an intraperitoneal rupture of a bubble urine and blood stream in an abdominal cavity. Despite strong desires, urine is not allocated or emitted in the form of the drops painted by blood. At catheterization the bubble is found empty. In the lower parts of a stomach obtusion, pains, tension of an abdominal wall is defined. The gap is quite often accompanied by shock. At big ruptures of a bubble there are phenomena of acute intraperitoneal bleeding, anemia, a collapse, the frequent weakened pulse, etc. If bleeding is small, the condition of the patient improves a little, but the peritonitis phenomena, and also uraemias (vomiting, spasms, nonsense, a coma) soon develop, and the patient perishes.
Extra peritoneal ruptures of a bubble give in to recognition more difficultly. They cause an uric infiltration of paravesical cellulose and cellulose of pelvic bodies, a crotch and the lower part of a stomach. The main signs are:pains in the lower part of a stomach, frequent desires to an urination and impossibility to urinate, a swelling and hemorrhage in the field of paravesical space, pain at research of a bottom of a bubble through a rectum. At catheterization a small amount of bloody urine is allocated; especially strong impurity of blood, even in the form of clots, the last portion of urine contains.
In view of big danger of not recognizable ruptures of the bladder it is the best of all at suspicion on a gap to use active diagnosis in the form of catheterization and filling of a bubble sterile liquid.
At intraperitoneal ruptures of a bubble the catheter or did not possible to receive urine at all, or it is possible to receive a small amount of bloody urine. If the catheter passed through a rupture of a bubble in an abdominal cavity, then the slow stream emits the urine which streamed in an abdominal cavity mixed with blood and inflammatory peritoneal exudate; the end of a catheter can even be probed under an abdominal wall. If to try to fill a bubble with sterile solution, then liquid at an intraperitoneal gap remains in an abdominal cavity, and at extra peritoneal — in paravesical cellulose, without following through the catheter entered into a bubble back.
Other diagnostic reception consists in filling of a bubble air with the subsequent X-ray analysis. At an intraperitoneal rupture of a bubble in a peritoneal cavity it is possible to find the moving air bubbles. At an extra peritoneal gap air is defined in paravesical cellulose; in the absence of a gap air remains in a bubble. After administration of air in a bubble at an extra peritoneal gap it is also possible to determine hypodermic emphysema in the field of a pubis, on a crotch or in a pararectal fat at palpation by a finger through a rectum (details see above).
 Medencefájdalom nőknél és férfiaknál
Medencefájdalom nőknél és férfiaknál
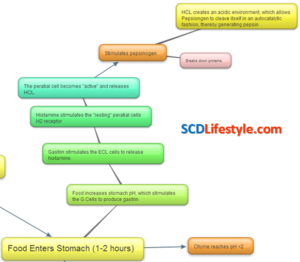 4 gyakori betain-HCl hiba
4 gyakori betain-HCl hiba
 Mi az anális repedés?
Mi az anális repedés?
 Az élelmiszer szelektíven befolyásolja a bél mikrobáit
Az élelmiszer szelektíven befolyásolja a bél mikrobáit
 A mikroalgából származó vírusellenes vegyületek képesek leküzdeni a SARS-CoV-2 és más vírusokat?
A mikroalgából származó vírusellenes vegyületek képesek leküzdeni a SARS-CoV-2 és más vírusokat?
 Az angioplasztika kockázatos lehet a rossz lábkeringéssel rendelkezők számára
Az angioplasztika kockázatos lehet a rossz lábkeringéssel rendelkezők számára
 Okkult székletvérvizsgálat
Mi az a széklet rejtett vérvizsgálata? A széklet színének, állagának vagy formájának megváltozásának alapvető oka a tünetért. Forrás:Getty Images Az okkult vérvizsgálat (FOBT) olyan vizsgálat, a
Okkult székletvérvizsgálat
Mi az a széklet rejtett vérvizsgálata? A széklet színének, állagának vagy formájának megváltozásának alapvető oka a tünetért. Forrás:Getty Images Az okkult vérvizsgálat (FOBT) olyan vizsgálat, a
 Miért vagyok ennyire gázos és dagadt? Megkönnyebbülés és okai
Mi az a puffadás? Mit jelent a „dagadt érzés”? A gázosodásnak és puffadásnak (hasi puffadásnak) számos oka lehet. Miért vagyok ilyen dagadt? A haspuffadás vagy a „puffadás érzése” nagyon gyakori és
Miért vagyok ennyire gázos és dagadt? Megkönnyebbülés és okai
Mi az a puffadás? Mit jelent a „dagadt érzés”? A gázosodásnak és puffadásnak (hasi puffadásnak) számos oka lehet. Miért vagyok ilyen dagadt? A haspuffadás vagy a „puffadás érzése” nagyon gyakori és
 A 10 legjobb alacsony FODMAP-recept
Kevés FODMAP-ot enni nehéz – ha kerülni kell a hagymát, a fokhagymát, valamint sok kedvenc gyümölcsöt és zöldséget, ezért a szokásos receptjeinket az újbóli bevezetési szakaszig el kell hagyni. Ha nem
A 10 legjobb alacsony FODMAP-recept
Kevés FODMAP-ot enni nehéz – ha kerülni kell a hagymát, a fokhagymát, valamint sok kedvenc gyümölcsöt és zöldséget, ezért a szokásos receptjeinket az újbóli bevezetési szakaszig el kell hagyni. Ha nem