Les résultats mesurés comprenaient le risque d'obésité, infections intestinales, et les conditions liées au microbiome. En outre, les médicaments appartenant à huit autres catégories induisent également des gènes qui entraînent une résistance accrue aux antibiotiques chez les individus traités.
Les chercheurs ont examiné les effets de la consommation de drogues de 41 catégories, comparer plus de 1, 880 prélèvements fécaux issus de trois groupes :une cohorte représentative de la population générale, un avec une maladie inflammatoire de l'intestin (MICI) et un troisième groupe avec des personnes atteintes de MII ainsi que des témoins sains. Ils cherchaient les effets de l'utilisation d'un seul médicament, puis de plusieurs médicaments utilisés ensemble. Ils ont analysé les différences dans la composition du microbiote intestinal et le métabolisme cellulaire induit par le médicament, par rapport aux personnes qui ne prennent pas de drogue.
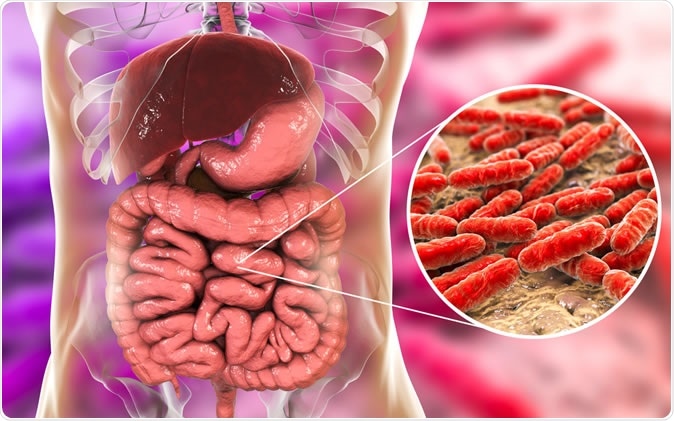 Flore normale de l'intestin grêle, bactéries Lactobacilles, illustration 3D. Crédit d'image :Kateryna Kon/Shutterstock
Flore normale de l'intestin grêle, bactéries Lactobacilles, illustration 3D. Crédit d'image :Kateryna Kon/Shutterstock Le terme « microbiome intestinal » désigne l’ensemble de la population microbienne de l’intestin, et est considéré comme un autre organe très précieux dans l'organisme humain. Il est composé de près de 40 000 milliards de bactéries, virus et champignons, avec les bactéries appartenant à un millier d'espèces ou plus. La composition des bactéries intestinales est différente selon les individus et les groupes de population, notamment affecté par les habitudes alimentaires et par les médicaments.
Au cours des deux dernières décennies, un certain nombre de chercheurs ont montré que le microbiome intestinal est impliqué dans l'étiologie d'une multitude de conditions de vie graves et chroniques, y compris l'obésité, Diabète, maladie du foie, cancer, démence, et d'autres troubles neurologiques dus à la dégénérescence cérébrale.
L'étude a identifié quatre catégories de médicaments qui ont eu le plus grand impact sur le microbiome, à savoir:
Les IPP sont couramment utilisés pour traiter les troubles digestifs tels que les flatulences et les brûlures d'estomac. De telles conditions affectent 11% à 24% de la population en Europe. Ces médicaments sont également utiles pour le traitement de l'ulcère gastroduodénal, et d'éradiquer la bactérie impliquée Helicobacter pylori de la muqueuse de l'estomac. Il est également utilisé pour traiter la métaplasie œsophagienne et le reflux gastro-œsophagien. Les utilisateurs d'IPP présentaient un nombre accru de bactéries dans le tube digestif supérieur en raison de l'acidité réduite, ainsi que des niveaux plus élevés de synthèse d'acides gras dans la lumière intestinale.
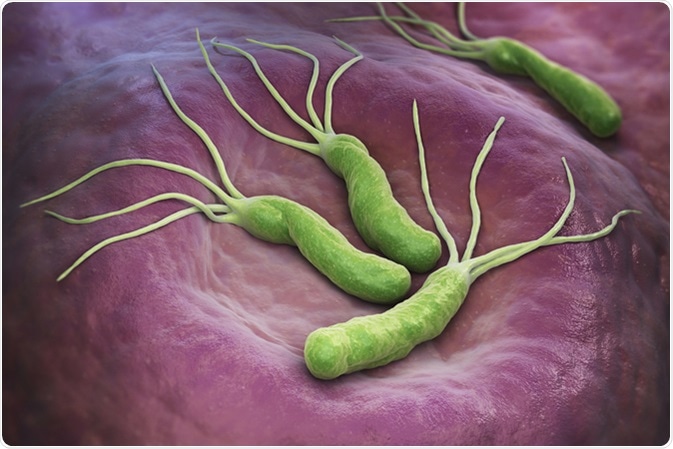 Helicobacter Pylori est un Gram négatif, bactérie microaérophile présente dans l'estomac. illustration 3D. rendu 3D. Crédit d'image :Tatiana Shepeleva/Shutterstock
Helicobacter Pylori est un Gram négatif, bactérie microaérophile présente dans l'estomac. illustration 3D. rendu 3D. Crédit d'image :Tatiana Shepeleva/Shutterstock La metformine est utilisée dans le traitement du diabète de type 2, qui se trouve dans 10% de la population européenne adulte. La metformine provoque une augmentation de la population d'une bactérie potentiellement nocive, Escherichia coli , qui peuvent causer différents types d'infection.
Les antibiotiques sont utilisés par plus d'un Européen sur trois chaque année pour les infections bactériennes.
Les laxatifs sont utilisés pour soulager les selles serrées ou pour prévenir la constipation, qui touche 17% des adultes en Europe.
La présente étude a également conclu que sept autres groupes de médicaments provoquent des changements marqués dans les populations bactériennes intestinales. Par exemple, le type d'antidépresseur appelé inhibiteur sélectif de la recapture de la sérotonine (ISRS) peut entraîner une forte augmentation du nombre de Eubacterium ramulus , une espèce bactérienne potentiellement nocive. Et la prise de stéroïdes oraux peut provoquer une abondance de bactéries productrices de méthane, un phénomène déjà lié à l'obésité et à un indice de masse corporelle élevé.
Lors de la prescription de médicaments, il est important de savoir comment ils peuvent affecter le fonctionnement intestinal du patient déjà malade en produisant des changements fondamentaux dans le schéma bactérien intestinal. Il est également important de savoir comment ces changements peuvent à leur tour affecter la façon dont le patient répond aux autres traitements médicamenteux nécessaires, également.
Le chercheur Arnau Vich Vila dit :« Nous savons déjà que l'efficacité et la toxicité de certains médicaments sont influencées par la composition bactérienne du tractus gastro-intestinal et que le microbiote intestinal a été lié à de multiples problèmes de santé; donc, il est crucial de comprendre quelles conséquences des médicaments sont utilisées dans le microbiome intestinal. Nos travaux soulignent l'importance de considérer le rôle du microbiote intestinal lors de la conception des traitements et suggèrent également de nouvelles hypothèses qui pourraient expliquer certains effets secondaires associés à l'utilisation de médicaments.
 Ce Pepto n'aidera probablement pas votre ulcère
Ce Pepto n'aidera probablement pas votre ulcère
 La restauration rapide peut être un des principaux coupables de la dépression chez les adolescents
La restauration rapide peut être un des principaux coupables de la dépression chez les adolescents
 Produit chimique contre le cancer provenant d'un microbe intestinal commun
Produit chimique contre le cancer provenant d'un microbe intestinal commun
 Une variante génétique commune explique pourquoi l'immunothérapie échoue souvent dans la maladie de Crohn
Une variante génétique commune explique pourquoi l'immunothérapie échoue souvent dans la maladie de Crohn
 Les globules blancs et leur rôle dans le cerveau
Les globules blancs et leur rôle dans le cerveau
 Les champignons et les bactéries dans l'intestin peuvent également avoir un impact sur la santé humaine et la gravité de la maladie
Les champignons et les bactéries dans l'intestin peuvent également avoir un impact sur la santé humaine et la gravité de la maladie
 Certaines espèces bactériennes peuvent augmenter le risque de VIH chez les femmes,
trouve une nouvelle étude Une étude récente publiée dans le The Lancet Maladies Infectieuses, décrit sept espèces de bactéries vaginales qui peuvent augmenter considérablement le risque dinfection
Certaines espèces bactériennes peuvent augmenter le risque de VIH chez les femmes,
trouve une nouvelle étude Une étude récente publiée dans le The Lancet Maladies Infectieuses, décrit sept espèces de bactéries vaginales qui peuvent augmenter considérablement le risque dinfection
 Les composés antiviraux dérivés des microalgues pourraient-ils combattre le SRAS-CoV-2 et d'autres virus ?
Avec lémergence de la pandémie actuelle de la maladie à coronavirus 2019 (COVID-19), causée par le coronavirus 2 du syndrome respiratoire aigu sévère (SARS-CoV-2), une recherche effrénée dantiviraux e
Les composés antiviraux dérivés des microalgues pourraient-ils combattre le SRAS-CoV-2 et d'autres virus ?
Avec lémergence de la pandémie actuelle de la maladie à coronavirus 2019 (COVID-19), causée par le coronavirus 2 du syndrome respiratoire aigu sévère (SARS-CoV-2), une recherche effrénée dantiviraux e
 Qu'est-ce qu'une CPRE ?
Si nous soupçonnons un problème potentiel avec la vésicule biliaire, système biliaire, pancréas, ou foie, nous pouvons demander une cholangiopancréatographie rétrograde endoscopique (CPRE). Une CPRE e
Qu'est-ce qu'une CPRE ?
Si nous soupçonnons un problème potentiel avec la vésicule biliaire, système biliaire, pancréas, ou foie, nous pouvons demander une cholangiopancréatographie rétrograde endoscopique (CPRE). Une CPRE e