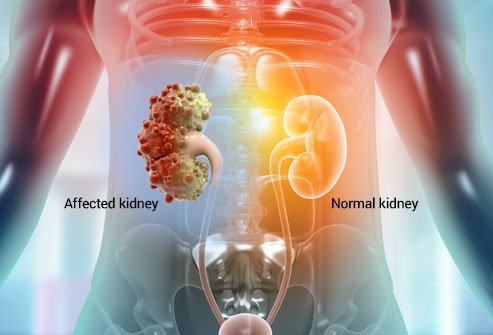
 Kuva terveestä munuaisesta ja useista kystasta munuaisessa.
Kuva terveestä munuaisesta ja useista kystasta munuaisessa. *Muuaisten monirakkulatautia koskevat tiedot lääketieteellisesti toimittanut:Charles Patrick Davis, MD, PhD
Autosomaalisesti hallitsevan polykystisen munuaissairauden oireita ovat kipu selässä ja sivuilla, lantion välissä ja kylkiluissa. Päänsärky on myös yleinen oire. Autosomaalisesti hallitsevalla tavalla periytyvän tilan muodossa oireet saattavat ilmaantua vasta myöhemmällä iällä, kun kystat kehittyvät munuaisissa. Muissa tapauksissa tämän sairauden muodon oireet voivat kehittyä lapsuudessa. Muita oireita ovat
Polykystinen munuaissairaus (PKD) on geneettinen sairaus, joka aiheuttaa monien nesteen täyttämien kystien kasvun munuaisissasi. Toisin kuin tavallisesti vaarattomat yksinkertaiset munuaiskystat, joita voi muodostua munuaisiin myöhemmin elämässä, PKD-kystat voivat muuttaa munuaistesi muotoa ja tehdä niistä paljon suurempia.
PKD on kroonisen munuaissairauden (CKD) muoto, joka heikentää munuaisten toimintaa ja voi johtaa munuaisten vajaatoimintaan. PKD voi myös aiheuttaa muita komplikaatioita tai ongelmia, kuten korkea verenpaine, kystat maksassa ja verisuoniongelmia aivoissa ja sydämessä.
Geenimutaatio tai vika aiheuttaa PKD:n. Useimmissa PKD-tapauksissa lapsi sai geenimutaation vanhemmalta. Pienessä määrässä PKD-tapauksia geenimutaatio kehittyi itsestään ilman, että kummallakaan vanhemmalla oli kopiota mutatoidusta geenistä. Tämän tyyppistä mutaatiota kutsutaan "spontaaniksi". Lue lisää geeneistä ja geneettisistä tiloista.
Kaksi yleisimmistä PDK-tyypeistä ovat autosomaalinen hallitseva PDK (ADPKD) ja autosomaalinen resessiivinen PK (ARPKD)
Useimmilla ADPKD-potilailla on kipua, korkeaa verenpainetta ja munuaisten vajaatoimintaa jossain vaiheessa elämäänsä. Yleisiä ja muita ADPKD:n komplikaatioita ovat:
Kipu: Kipu on yleinen ADPKD:n komplikaatio, ja se johtuu yleensä munuais- tai maksakystasta. Kipu voi johtua myös seuraavista:
Korkea verenpaine: Lähes kaikilla ADPKD-potilailla, joilla on munuaisten vajaatoiminta, on korkea verenpaine. Korkea verenpaine lisää sydänsairauksien ja aivohalvauksen riskiä. Korkea verenpaine voi myös vahingoittaa munuaisia vielä enemmän. Pidä verenpaineesi hallinnassa munuaisvaurioiden viivyttämiseksi.
Muuaisten vajaatoiminta: Munuaisten vajaatoiminta tarkoittaa, että munuaiset eivät enää toimi tarpeeksi hyvin pysyäkseen terveinä. Hoitamaton munuaisten vajaatoiminta voi johtaa koomaan ja kuolemaan. Yli puolet ADPKD-potilaista etenee munuaisten vajaatoimintaan 70-vuotiaana.
Muuaissyöpä: ADPKD-komplikaatiot tai ongelmat voivat vaikuttaa moniin kehosi järjestelmiin munuaisten lisäksi. Tutkijat eivät ole löytäneet yhteyttä PKD:n ja munuaissyövän välillä.
Epänormaalit sydänläpät: Joillakin ADPKD:tä sairastavilla ihmisillä voi esiintyä epänormaalia sydänläppä. Epänormaalit sydänläpät voivat aiheuttaa liian vähän veren virtaamista aortaan, suureen valtimoon, joka kuljettaa verta sydämestä muualle kehoon. ADPKD:tä sairastavien ihmisten epänormaalit sydänläpät tarvitsee harvoin vaihtaa. Saatat kuitenkin tarvita lisää testejä, jos terveydenhuollon tarjoaja havaitsee sivuäänen.
Aivojen aneurysmat: Aneurysma on pullistuma verisuonen seinämässä. Aivojen aneurysmat voivat aiheuttaa päänsärkyä, joka on vakava tai tuntuu erilaiselta kuin muut päänsäryt. Ota yhteyttä terveydenhuollon tarjoajaan jo ennen kuin otat reseptivapaa kipulääkettä voimakkaisiin päänsäryihin tai päänsäryihin, jotka eivät katoa.
Aivojen aneurysmat voivat avautua ja aiheuttaa verenvuotoa kallon sisällä. Suuret aivojen aneurysmat ovat hengenvaarallisia ja vaativat välitöntä lääkärinhoitoa. Jos sinulla on aneurysma, lopeta tupakointi ja hallitse verenpainettasi ja lipidejäsi.
Maksakystat: Maksakystat, jotka ovat nestetäytteisiä kystoja maksassa, ovat ADPKD:n yleisin ei-munuaiskomplikaatio. Maksakystat eivät yleensä aiheuta oireita alle 30-vuotiailla, koska maksakystat ovat yleensä pieniä ja niitä on vähän ADPKD:n alkuvaiheessa. Harvinaisissa tapauksissa maksakystat voivat lopulta heikentää maksan toimintaa. Vakavimmissa tapauksissa saatat tarvita maksansiirtoa.
Koska estrogeenihormoni voi vaikuttaa maksakystojen kasvuun, naisilla on todennäköisemmin maksakystoja kuin miehillä. Mitä enemmän ADPKD-tautia sairastavalla naisella on ollut raskauksia, sitä todennäköisemmin hänellä on maksakysta.
Haimakystat: PKD voi myös aiheuttaa kystaa haimassa. Haimakystat aiheuttavat harvoin haimatulehdusta, joka on haiman tulehdusta tai turvotusta.
Divertikula: Divertikulaarit ovat pieniä pusseja tai pusseja, jotka työntyvät paksusuolen seinämän heikkojen kohtien läpi. Divertikulaarit voivat aiheuttaa divertikuloosia. Divertikuloosi voi aiheuttaa muutoksia suolen liikkeissäsi tai kipua vatsassasi.
Vitsatieinfektiot (UTI): Munuaiskystat voivat estää virtsan virtauksen munuaisten läpi, jolloin virtsa pysyy virtsateissä liian kauan. Kun virtsa pysyy virtsateissä liian kauan, virtsassa olevat bakteerit voivat aiheuttaa virtsarakko- tai munuaistulehduksen. Munuaisinfektio voi aiheuttaa lisävaurioita munuaisillesi aiheuttamalla kystien tulehduksen.
Muuaiskivet: ADPKD-potilailla on joskus munuaiskiviä. Munuaiskivet voivat estää virtsan virtauksen ja aiheuttaa infektioita ja kipua.
Vaikka useimmilla PKD:tä sairastavilla naisilla on normaali raskaus, PKD:tä sairastavilla naisilla, joilla on korkea verenpaine ja heikentynyt munuaisten toiminta, on todennäköisemmin preeklampsia tai korkea verenpaine raskauden aikana.
Preeklampsiassa sikiö saa vähemmän happea ja vähemmän ravintoaineita. Preeklampsiaa sairastavia naisia tulee seurata tarkasti terveydenhuollon tarjoajan raskauden aikana ja sen jälkeen. Synnytyksen jälkeen preeklampsia häviää.
Monilla ADPKD:tä sairastavilla miehillä on kystat siemenrakkuloissa, jotka ovat miehen lisääntymisjärjestelmän rauhasia, jotka auttavat tuottamaan siemennestettä. Siemenrakkulakystat aiheuttavat harvoin hedelmättömyyttä.
Lapsen hankkimista harkitsevat PKD-potilaat saattavat haluta keskustella perhesuunnitteluun liittyvistä huolenaiheista geneettisen neuvonantajan kanssa.
Terveydenhuollon tarjoajat diagnosoivat ADPKD:n kuvantamistesteillä ja geneettisellä testauksella. Terveydenhuollon tarjoaja voi tehdä diagnoosin näiden testien ja ikäsi, PKD-sukuhistoriasi ja kystojen lukumäärän perusteella. Mitä nopeammin terveydenhuollon tarjoaja voi diagnosoida ADPKD:n, sitä paremmat mahdollisuudet viivästyttää komplikaatioita.
Erikoiskoulutettu teknikko suorittaa kuvantamistestejä terveydenhuollon tarjoajan toimistossa, poliklinikkakeskuksessa tai sairaalassa. Radiologi lukee kuvat. Aikuiset eivät yleensä tarvitse anestesiaa näihin testeihin. Terveydenhuollon tarjoaja voi kuitenkin antaa imeväisille tai lapsille rauhoittavaa ainetta, joka auttaa heitä nukahtamaan testin aikana.
Ultraääni. Ultraääni käyttää anturiksi kutsuttua laitetta, joka pomppaa turvalliset, kivuttomat ääniaallot elimiltäsi luodakseen kuvan niiden rakenteesta. Vatsan ultraääni voi luoda kuvia koko virtsateistä tai keskittyä erityisesti munuaisiin. Kuvissa voi näkyä kystoja munuaisissa.
Tietokonetomografia (CT). CT-skannaukset käyttävät röntgensäteiden ja tietokonetekniikan yhdistelmää kuvien luomiseen virtsateistä. Virtsateiden CT-skannausta varten terveydenhuollon tarjoaja voi antaa sinulle varjoaineruiskeen. Varjoaine on väriaine tai muu aine, joka tekee kehon sisällä olevista rakenteista helpommin havaittavissa kuvantamistestien aikana. Makaat pöydällä, joka liukuu tunnelin muotoiseen laitteeseen, joka ottaa röntgensäteet. CT-skannaukset voivat näyttää yksityiskohtaisempia kuvia munuaiskystasta kuin ultraääni.
Magneettiresonanssikuvaus (MRI). MRI-laitteet käyttävät radioaaltoja ja magneetteja tuottamaan yksityiskohtaisia kuvia kehosi sisäelimistä ja pehmytkudoksista ilman röntgensäteitä. MRI voi sisältää varjoaineen injektion. Useimmissa MRI-laitteissa makaat pöydällä, joka liukuu tunnelin muotoiseen koneeseen, joka voi olla avoin molemmista päistä tai suljettu toisesta päästä. Jotkut uudemmat koneet antavat sinun makaamaan avoimemmassa tilassa. Terveydenhuollon tarjoajat käyttävät magneettikuvauksia munuaisten ja kystojen koon mittaamiseen ja munuaisten ja kystojen kasvun seuraamiseen. Munuaisten ja kystojen koon ja kasvun mittaaminen voi auttaa seuraamaan PKD:n etenemistä.
Vaikka ADPKD:lle ei ole vielä parannuskeinoa, hoito voi auttaa vähentämään komplikaatioitasi, mikä voi auttaa sinua elämään pidempään.
Terveydenhuollon tarjoajan on löydettävä kivun lähde ennen kuin hän voi hoitaa sitä. Jos esimerkiksi kasvavat kystat aiheuttavat kipua, terveydenhuollon tarjoaja voi ensin ehdottaa OTC-kipulääkkeitä, kuten aspiriinia tai asetaminofeenia.
Keskustele aina terveydenhuollon tarjoajan kanssa ennen kuin käytät itsehoitolääkkeitä, koska jotkut voivat olla haitallisia munuaisillesi. ADPKD-potilailla on suurempi riski saada akuutti munuaisvaurio (AKI), joka on äkillinen ja tilapäinen munuaisten toiminnan menetys. Joskus AKI:n aiheuttaa OTC-kipulääkkeiden pitkäaikainen käyttö.
Riippuen kystojen koosta ja lukumäärästä sekä siitä, auttaako lääke kipuasi, terveydenhuollon tarjoaja voi ehdottaa leikkausta. Leikkaus kystojen pienentämiseksi voi auttaa selän ja kylkien kipuun jonkin aikaa. Leikkaus ei kuitenkaan hidasta PKD:n etenemistä kohti munuaisten vajaatoimintaa.
Verenpaineesi hallinta voi hidastaa ADPKD:n vaikutuksia. Elämäntapamuutokset ja lääkkeet voivat alentaa korkeaa verenpainetta. Joskus voit hallita verenpainetta pelkästään terveellisellä ruokavaliolla ja säännöllisellä liikunnalla.
Jotkut terveydenhuollon tarjoajat suosittelevat verenpainelääkkeitä, joita kutsutaan angiotensiinia konvertoivan entsyymin (ACE) estäjiksi tai angiotensiinireseptorin salpaajiksi (ARB).
ADPKD voi lopulta aiheuttaa munuaisten toimintahäiriön. Munuaisten vajaatoimintaa sairastaville henkilöille on tehtävä dialyysi tai munuaissiirto munuaistoiminnan korvaamiseksi.
Kaksi dialyysimuotoa ovat hemodialyysi ja peritoneaalidialyysi. Hemodialyysi käyttää konetta veren kierrättämiseen kehon ulkopuolella olevan suodattimen läpi. Peritoneaalidialyysi käyttää vatsan limakalvoa veren suodattamiseen kehon sisällä.
Munuaisensiirto on leikkaus, jossa terve munuainen siirretään luovuttajalta kehoosi.
Autosomaalinen resessiivinen polykystinen munuaissairaus (ARPKD) on harvinainen geneettinen sairaus, jota esiintyy yhdellä lapsella 20 000:sta. Sikiöllä tai vauvalla, jolla on ARPKD, on nestetäytteisiä munuaiskistaita, jotka voivat tehdä munuaisista liian suuria tai laajentua. ARPKD voi aiheuttaa lapsen huonon munuaisten toiminnan jopa kohdussa. ARPKD:tä kutsutaan joskus "infantiiliksi PKD:ksi", koska terveydenhuollon tarjoajat voivat diagnosoida sen niin varhaisessa vaiheessa.
Munuaisten huono toiminta voi aiheuttaa hengitysvaikeuksia, jotka voivat uhata sikiön tai vauvan elämää. Noin 30 prosenttia vastasyntyneistä, joilla on ARPKD, kuolee ensimmäisen elämäviikon aikana. Vauvalla, jolla on ARPKD ja joka selviää syntymästä ja ensimmäisistä elinviikkoista, on hyvät mahdollisuudet selviytyä aikuisikään asti. Lapset tai nuoret aikuiset, joilla on ARPKD, tarvitsevat kuitenkin todennäköisesti lääketieteellistä hoitoa koko elämänsä ajan.
"Autosomaalinen resessiivinen" tarkoittaa, että jotta lapsella olisi tämä sairaus, molemmilla vanhemmilla on oltava geenimutaatio ja se on välitettävä. Jos vain toinen vanhemmista kantaa mutatoitunutta geeniä, lapsi ei saa sairautta, vaikka lapsi saattaa saada geenimutaation. Lapsi on sairauden kantaja ja voi siirtää geenimutaation seuraavalle sukupolvelle.
Se, kuinka nopeasti ARPKD etenee munuaisten vajaatoimintaan, on erilainen jokaiselle lapselle. Mitä nopeammin sikiö diagnosoidaan kohdussa, sitä paremmat lapsen näkymät ovat. Hyvä synnytyshoito on tärkeää lapsen selviytymisasteen lisäämiseksi. Työskentely terveydenhuoltotiimin kanssa mahdollisimman pian voi auttaa vanhempia hallitsemaan lapsensa PKD:tä.
ARPKD:n varhaiset merkit ilmaantuvat usein ensimmäisten elinkuukausien aikana ja kohdussa. ARPKD:n varhaiset merkit kohdussa voivat aiheuttaa vakavia terveysongelmia. Tästä syystä on tärkeää, että nainen, jolla on riski siirtyä PKD-tautiin lapsilleen, saa synnytyksen hoitoa heti, kun hän tietää olevansa raskaana.
Laajentunut munuainen: ARPKD:n varhainen merkki on laajentunut munuainen. Suurentuneet munuaiset painavat sikiön tai lapsen keuhkoja, mikä voi vaikeuttaa keuhkojen kasvua ja hengitystä. Terveydenhuollon tarjoaja voi nähdä suurentuneet munuaiset sikiössä tai lapsessa ultraäänikuvauksella, jota kutsutaan myös sonogrammiksi.
Kasvuhäiriö: Heikentyneen munuaisten ja keuhkojen toiminnan vuoksi ARPKD:tä sairastavat lapset ovat yleensä keskikokoisia pienempiä. Tätä tilaa kutsutaan kasvuhäiriöksi.
Matalat lapsivesipitoisuudet: Heikentynyt munuaisten toiminta voi aiheuttaa alhaisia lapsivesipitoisuuksia äidin kohdussa. Lapsiveden alhainen määrä voi aiheuttaa hengitysvaikeuksia sikiölle.
Joillekin ARPKD-potilaille kehittyy merkkejä tai oireita vasta myöhemmin lapsuudessa tai jopa aikuisiässä.
Terveydenhuollon tarjoajat diagnosoivat ARPKD:n ultraäänikuvauksella. Testi voi osoittaa laajentuneita munuaisia ja maksan arpeutumista.
Työskentely terveydenhuoltotiimin kanssa mahdollisimman pian voi auttaa hallitsemaan näitä komplikaatioita.
Imeväisten hengitysvaikeudet
Maksavaivoja
Korkea verenpaine lapsilla
Terveydenhuollon tarjoajat diagnosoivat ARPKD:n ultraäänikuvauksella. Testi voi osoittaa laajentuneita munuaisia ja maksan arpeutumista.
Laajentunut munuainen: Munuaisten laajentumista ei voida estää tai peruuttaa. Toinen tai molemmat munuaiset on ehkä poistettava, jos niiden koko tekee hengittämisen mahdottomaksi. Lapset, joilla ei ole toimivia munuaisia, tarvitsevat dialyysin tai munuaisensiirron.
Kasvuhäiriö: Terveydenhuollon tarjoaja voi hoitaa kasvuhäiriöitä ravitsemusterapialla. Vaikeissa kasvuhäiriötapauksissa terveydenhuollon tarjoaja ja lapsen vanhemmat voivat harkita hoitoa ihmisen kasvuhormonilla. Ihmisen kasvuhormoni on määrätty, ihmisen valmistama hormoni, joka voi auttaa lapsia kasvamaan.
Hengitysongelmat: Terveydenhuollon tarjoajat hoitavat hengitysvaikeuksista kärsiviä imeväisiä keinohengityksen avulla, jonka avulla he voivat hengittää koneen avulla.
Muuaisten vajaatoiminta: Peritoneaalidialyysi on suositeltu menetelmä munuaisten vajaatoimintaa sairastavien lasten hoitoon, vaikka terveydenhuollon tarjoajat käyttävät myös hemodialyysiä. Munuaisensiirrot voivat olla rajoitettu vaihtoehto imeväisille heidän koonsa vuoksi.
Maksavaivoja: Jos vakava maksasairaus kehittyy, joillekin lapsille on ehkä tehtävä yhdistetty maksan ja munuaisensiirto.
Korkea verenpaine: Terveydenhuollon tarjoaja voi auttaa verenpaineen hallinnassa lääkkeillä. Korkean verenpaineen hoito voi hidastaa munuaisten vajaatoimintaa.
Terveydenhuollon tarjoaja käyttää laboratoriotestejä seuratakseen näiden mineraalien pitoisuuksiasi.
If lifestyle and diet changes don’t help control your blood pressure, a health care provider may prescribe one or more blood pressure medicines. Two types of blood pressure medicines, angiotensin-converting enzyme (ACE) inhibitors and angiotensin receptor blockers (ARBs), may slow kidney disease and delay kidney failure. The names of these medicines end in –pril or –sartan.
If you have any kind of chronic kidney disease, including polycystic kidney disease (PKD), talk with a dietitian about which foods to include in your diet and which foods might be harmful. Find a dietitian who specializes in helping people with kidney disease to help you choose the right foods and plan healthy meals.
Managing PKD successfully will probably include several lifestyle changes, such as changes in your physical activity level and what you eat. Visiting with a health care team on a regular basis is an important part of your routine as you work to limit your kidney problems.
PKD is a costly disease to manage and treat, especially if health insurance doesn’t cover some or any of your costs. Financial help may be available from the Federal Government and other sources. Visit the Centers for Medicare &Medicaid Services website or talk with your health care team for more information.
Many people with PKD may find it hard, but not impossible, to get life insurance. Contact an insurance company that specializes in “impaired risk life insurance.”
Researchers have not yet found a way to prevent PKD. However, you may be able to slow PKD problems caused by high blood pressure, such as kidney damage. Aim for a blood pressure goal of less than 120/80. Work with a health care team to help manage your or your child’s PKD. The health care team will probably include a general practitioner and a nephrologist, a health care provider specializing in kidney health.
Your healthcare provider may refer you to a geneticist if you are at risk for ADPKD. A geneticist is an expert in genes and diseases that are passed down through families. You will provide the geneticist with a blood or saliva sample, which will be tested in a special lab for the gene mutations that cause ADPKD. The genetic testing may take many days or weeks to complete.
A healthcare provider may also use genetic testing results to find out whether someone with a family history of PKD is likely to develop PKD in the future.
If you are considering genetic testing, you and your family may want to talk with a genetics counselor as part of your health care team. Genetic counseling may be useful when you’re deciding whether to have genetic testing and again later when test results are available. Genetic counseling can help you and your family understand how test results may affect your lives.
 tee tänä iltana:lämmin talvikaalisalaatti
Sanat talvi ja salaatti eivät aina näytä kulkevan käsi kädessä. Kylmät talvi-illat saavat sinut kaipaamaan ruokaa, joka on lämmin ja tyydyttävä. Tämän päivän SIBO Cooking Show -jakso, Rebecca Coomes n
tee tänä iltana:lämmin talvikaalisalaatti
Sanat talvi ja salaatti eivät aina näytä kulkevan käsi kädessä. Kylmät talvi-illat saavat sinut kaipaamaan ruokaa, joka on lämmin ja tyydyttävä. Tämän päivän SIBO Cooking Show -jakso, Rebecca Coomes n
 Mikä on palloendoskoopia?
Balloonendoskopia on toimenpide, jota käytetään ohutsuolen ja ruoansulatuskanavan tarkasteluun. Ilmapalloendoskopiaa on kahta tyyppiä, yksipallo ja kaksoispallo. Ilmapalloendoskopiaa käytetään ruokato
Mikä on palloendoskoopia?
Balloonendoskopia on toimenpide, jota käytetään ohutsuolen ja ruoansulatuskanavan tarkasteluun. Ilmapalloendoskopiaa on kahta tyyppiä, yksipallo ja kaksoispallo. Ilmapalloendoskopiaa käytetään ruokato
 Viskeraalinen yliherkkyys ja IBS
Jos koet sisäelinten yliherkkyyttä, se tarkoittaa, että vatsakivun ja -epämukavuuden kynnys on alhainen vasteena vatsan paineelle, stimulaatiolle tai turvotukselle. Viskeraalinen yliherkkyys (viskeraa
Viskeraalinen yliherkkyys ja IBS
Jos koet sisäelinten yliherkkyyttä, se tarkoittaa, että vatsakivun ja -epämukavuuden kynnys on alhainen vasteena vatsan paineelle, stimulaatiolle tai turvotukselle. Viskeraalinen yliherkkyys (viskeraa