*Ärtyvän suolen oireyhtymä lapsilla lääketieteellinen kirjailija:Melissa Conrad Stöppler, MD
Ärtyvän suolen oireyhtymä on toiminnallinen maha-suolikanavan (GI) häiriö, mikä tarkoittaa, että se on ongelma, joka johtuu ruoansulatuskanavan toiminnan muutoksista. Lapsilla, joilla on toiminnallinen GI-häiriö, on usein oireita, mutta ruoansulatuskanava ei vaurioidu. IBS ei ole sairaus; se on ryhmä oireita, jotka esiintyvät yhdessä. Yleisimmät IBS:n oireet ovat vatsakipu tai epämukava tunne, usein raportoitu kouristukseksi, sekä ripuli, ummetus tai molemmat. Aikaisemmin IBS:ää kutsuttiin paksusuolitulehdukseksi, limakalvotulehdukseksi, spastiseksi paksusuoliksi, hermostuneeksi paksusuoliksi ja spastiseksi suoliksi. Nimi muutettiin kuvastamaan käsitystä, että häiriöllä on sekä fyysisiä että henkisiä syitä, eikä se ole ihmisen mielikuvituksen tuotetta.
IBS diagnosoidaan, kun odotetulla tavalla kasvavalla lapsella on vatsakipua tai epämukavuutta kerran viikossa vähintään 2 kuukauden ajan ilman muuta sairautta tai vammaa, joka voisi selittää kivun. IBS:n aiheuttamaa kipua tai epämukavuutta voi ilmetä ulosteen tiheyden tai koostumuksen muuttuessa, tai se voi lievittää suolen liikkeellä.
Ruoansulatuskanava on sarja onttoja elimiä, jotka on liitetty pitkäksi, kiertyväksi putkeksi suusta peräaukkoon. Lihasten liike ruoansulatuskanavassa sekä hormonien ja entsyymien vapautuminen mahdollistavat ruoan sulamisen. Ruoansulatuskanavan muodostavat elimet ovat suu, ruokatorvi, mahalaukku, ohutsuole, paksusuoli - joka sisältää umpilisäkkeen, umpisuolen, paksusuolen ja - peräsuolen - ja peräaukon. Suolia kutsutaan joskus suoleksi. Ruoansulatuskanavan viimeinen osa, jota kutsutaan alemmaksi GI-kanavaksi, koostuu paksusuolesta ja peräaukosta.
Paksusuoli imee vettä ja kaikki jäljellä olevat ravintoaineet ohutsuolesta kulkeutuneesta osittain sulatetusta ruoasta. Paksusuoli muuttaa sitten jätteen nesteestä kiinteäksi aineeksi, jota kutsutaan ulosteeksi. Uloste kulkee paksusuolesta peräsuoleen. Peräsuoli sijaitsee paksusuolen viimeisen osan, jota kutsutaan sigmoidiseksi paksusuoliksi, ja peräaukon välissä. Peräsuoli varastoi ulostetta ennen suolen liikettä. Ulosteen aikana uloste siirtyy peräsuolesta peräaukkoon, aukkoon, jonka kautta uloste poistuu kehosta.
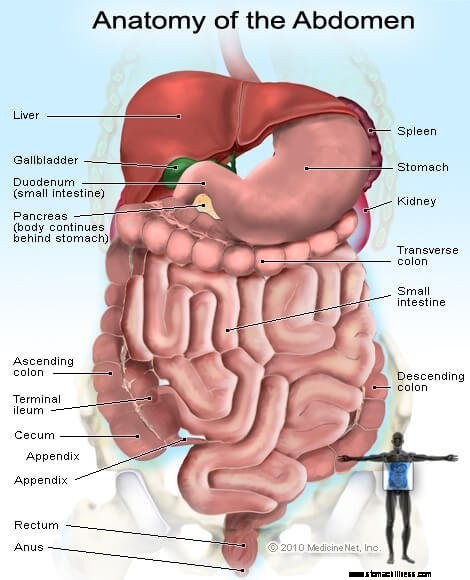 Kuva vatsan elimistä ja rauhasista
Kuva vatsan elimistä ja rauhasista
IBS:ää sairastavien lasten määrästä on saatavilla rajoitetusti tietoa. Vanhemmat tutkimukset ovat raportoineet toistuvien vatsakipujen esiintyvyyden lapsilla 10–20 prosenttia.¹ Nämä tutkimukset eivät kuitenkaan erottaneet IBS:ää toiminnallisesta vatsakipusta, ruoansulatushäiriöistä ja vatsan migreenistä. Eräässä Pohjois-Amerikan lapsilla tehdyssä tutkimuksessa havaittiin, että 14 prosentilla lukiolaisista ja 6 prosentilla yläkoululaisista on IBS. Tutkimuksessa todettiin myös, että IBS vaikuttaa yhtä lailla poikiin ja tytöihin.²
FODMAP-yhdisteitä on joissakin elintarvikkeissa ja lisäaineissa. Lyhenne tarkoittaa F ermentable O ligosaccharides, D isakkaridit, M onosakkaridit ja P olyolit, jotka ovat lyhytketjuisia hiilihydraatteja ja sokerialkoholeja, jotka eivät imeydy elimistössä kovin hyvin. Ruoat, joissa on paljon FODMAP-yhdisteitä, voivat aiheuttaa turvotusta ja vatsakipuja.
Esimerkkejä runsaasti FODMAPS-pitoisuutta sisältävistä elintarvikkeista, joita tulisi välttää, jos sinulla on IBS:
IBS:n oireita ovat vatsakipu tai epämukavuus ja muutokset suolistotottumuksissa. IBS:n määritelmän täyttämiseksi kivun tai epämukavuuden tulee liittyä kahteen seuraavista kolmesta oireesta:
Muita IBS:n oireita voivat olla:
Oireet voivat usein ilmaantua aterian jälkeen. IBS:n määritelmän täyttämiseksi oireita tulee ilmetä vähintään kerran viikossa vähintään 2 kuukauden ajan.
IBS:n syitä ei ymmärretä hyvin. Tutkijat uskovat, että fyysisten ja henkisten terveysongelmien yhdistelmä voi johtaa IBS:ään. IBS:n mahdollisia syitä lapsilla ovat seuraavat:
IBS:n diagnosoimiseksi terveydenhuollon tarjoaja suorittaa fyysisen kokeen ja ottaa täydellisen sairaushistorian. Lääkärihistoria sisältää kysymyksiä lapsen oireista, perheenjäsenistä, joilla on GI-häiriöitä, viimeaikaisia infektioita, lääkkeitä ja oireiden alkamiseen liittyviä stressaavia tapahtumia. IBS diagnosoidaan, kun fyysinen tarkastus ei osoita mitään syytä lapsen oireille ja lapsi täyttää kaikki seuraavat kriteerit:
Lisätestejä ei yleensä tarvita, vaikka terveydenhuollon tarjoaja voi tehdä verikokeen muiden ongelmien seulomiseksi. Diagnostisia lisätestejä voidaan tarvita seulontaverikokeen tulosten perusteella ja lapsille, joilla on myös seuraavia oireita:
Muita diagnostisia testejä voidaan tarvita myös lapsille, joiden suvussa on:
Muita diagnostisia testejä voivat olla ulostetesti, ultraääni ja joustava sigmoidoskopia tai kolonoskopia.
Ustetestit. Ulostetesti on ulostenäytteen analyysi. Terveydenhuollon tarjoaja antaa lapsen hoitajalle astian lapsen ulosteen keräämistä ja säilyttämistä varten. Näyte palautetaan terveydenhuollon tarjoajalle tai kaupalliseen laitokseen ja lähetetään laboratorioon analysoitavaksi. Terveydenhuollon tarjoaja voi myös tehdä peräsuolen kokeen, joskus fyysisen kokeen aikana, tarkistaakseen, onko ulosteessa verta. Ulostetestit voivat osoittaa loisten tai veren olemassaolon.
Ultraääni. Ultraääni käyttää laitetta, jota kutsutaan muuntimeksi, joka pomppaa turvalliset, kivuttomat ääniaallot elimistä luomaan kuvan niiden rakenteesta. Toimenpiteen suorittaa terveydenhuollon tarjoajan toimistossa, poliklinikkakeskuksessa tai sairaalassa erityisesti koulutettu teknikko, ja kuvat tulkitsee radiologi - lääketieteelliseen kuvantamiseen erikoistunut lääkäri; anestesiaa ei tarvita. Kuvissa voi näkyä ruoansulatuskanavan ongelmia, jotka aiheuttavat kipua tai muita oireita.
Joustava sigmoidoskopia tai kolonoskopia. Testit ovat samanlaisia, mutta kolonoskopiaa käytetään peräsuolen ja koko paksusuolen tarkasteluun, kun taas joustavaa sigmoidoskopiaa käytetään vain peräsuolen ja paksusuolen alaosan tarkasteluun. Nämä testit suorittaa sairaalassa tai avohoitokeskuksessa gastroenterologi - ruoansulatuskanavan sairauksiin erikoistunut lääkäri. Terveydenhuollon tarjoaja antaa molemmille kokeille kirjalliset suolen valmisteluohjeet, joita on noudatettava kotona. Lasta voidaan pyytää noudattamaan kirkasta nestemäistä ruokavaliota 1–3 päivää ennen kumpaakin testiä. Testiä edeltävänä iltana lapsi saattaa joutua ottamaan laksatiivia. Yksi tai useampi peräruiske voidaan vaatia myös testiä edeltävänä iltana ja noin 2 tuntia ennen testiä.
Useimmissa tapauksissa kevyt anestesia ja mahdollisesti kipulääkkeet auttavat lasta rentoutumaan. Kummassakin testissä lapsi makaa pöydällä, kun gastroenterologi työntää joustavan putken peräaukkoon. Putkessa oleva pieni kamera lähettää videokuvan suolen limakalvosta tietokoneen näytölle. Testi voi osoittaa merkkejä ongelmista ruoansulatuskanavan alaosassa.
Gastroenterologi voi myös tehdä biopsian, toimenpiteen, jossa suoliston limakalvo otetaan mikroskoopilla tutkittavaksi. Lapsi ei tunne biopsiaa. Patologi – sairauksien diagnosointiin erikoistunut lääkäri – tutkii kudoksen laboratoriossa.
Kouristuksia tai turvotusta voi esiintyä ensimmäisen tunnin aikana testin jälkeen. Täydellisen paranemisen odotetaan seuraavana päivänä.
Vaikka IBS:ään ei ole parannuskeinoa, oireita voidaan hoitaa seuraavien yhdistelmällä:
Suuret ateriat voivat aiheuttaa kouristuksia ja ripulia, joten pienempien aterioiden syöminen useammin tai pienempien annoksien syöminen voi auttaa IBS-oireita. Vähärasvaisten ja runsaasti hiilihydraattia sisältävien aterioiden, kuten pastan, riisin, täysjyväleivän ja -murojen, hedelmien ja vihannesten, syöminen voi auttaa.
Tietyt ruoat ja juomat voivat aiheuttaa IBS-oireita joillakin lapsilla, kuten:
Lapset, joilla on IBS, saattavat haluta rajoittaa tai välttää näitä ruokia. Ruokapäiväkirjan pitäminen on hyvä tapa seurata, mitkä ruoat aiheuttavat oireita, jotta ne voidaan jättää pois ruokavaliosta tai vähentää sitä.
Ravintokuitu voi vähentää ummetusta lapsilla, joilla on IBS, mutta se ei ehkä auta vähentämään kipua. Kuitu auttaa pitämään ulosteen pehmeänä, joten se kulkee sujuvasti paksusuolen läpi. Ravitsemus- ja ruokavaliotieteen akatemia suosittelee, että lapset kuluttavat "ikä plus 5" grammaa kuitua päivittäin. Esimerkiksi 7-vuotiaan lapsen pitäisi saada "7 plus 5" eli 12 grammaa kuitua päivässä.³ Kuitu voi aiheuttaa kaasua ja laukaista oireita joillakin lapsilla, joilla on IBS. Kuitujen saannin lisääminen 2–3 grammalla päivässä voi auttaa vähentämään lisääntyneen kaasun muodostumisen ja turvotuksen riskiä.
Terveydenhuollon tarjoaja valitsee lääkkeet lapsen oireiden perusteella. Omaishoitajat eivät saa antaa lapsille lääkkeitä, ellei terveydenhuollon tarjoaja kehota tekemään niin.
Probiootit ovat eläviä mikro-organismeja, yleensä bakteereja, jotka ovat samanlaisia kuin ruoansulatuskanavassa normaalisti esiintyvät mikro-organismit. Tutkimukset ovat osoittaneet, että probiootit, erityisesti Bifidobakteerit ja tietyt probioottiyhdistelmät, parantavat IBS:n oireita, kun niitä otetaan riittävän suuria määriä. Mutta lisää tutkimusta tarvitaan. Probiootteja löytyy ravintolisistä, kuten kapseleista, tableteista ja jauheista, sekä joistakin elintarvikkeista, kuten jogurtista. Terveydenhuollon tarjoaja voi antaa tietoa oikeanlaisesta ja oikeasta määrästä probiootteja IBS-oireiden parantamiseksi.
Seuraavat hoidot voivat auttaa parantamaan mielenterveysongelmista johtuvia IBS-oireita:
 Kahdeksan yleistä ruoka-allergiaa:oireet ja hoito
Kahdeksan yleistä ruoka-allergiaa:oireet ja hoito
 Lasten ärtyvän suolen oireyhtymä (lasten IBS)
Lasten ärtyvän suolen oireyhtymä (lasten IBS)
 Onko tietty hiilihydraattiruokavalio vanhentunut? (Kaikista suolistoa parantavista ruokavalioista järkeä)
Onko tietty hiilihydraattiruokavalio vanhentunut? (Kaikista suolistoa parantavista ruokavalioista järkeä)
 Avaa luumujen voima!
Avaa luumujen voima!
 Mikä on minimaalisesti invasiivinen esofagektomia?
Mikä on minimaalisesti invasiivinen esofagektomia?
 Chuck-paisti sitruunapaahdetulla kukkakaalilla
Chuck-paisti sitruunapaahdetulla kukkakaalilla
 Mikä katsotaan seulonnaksi vs. diagnostiseksi kolonoskopiaksi?
Yhteenveto:Kolonoskopiatestit auttavat havaitsemaan ja ehkäisemään paksusuolen syöpää. Katso, voisiko seulonta tai diagnostinen kolonoskopia olla oikea sinulle. Kolorektaalisyöpä uhkaa miljoonien ai
Mikä katsotaan seulonnaksi vs. diagnostiseksi kolonoskopiaksi?
Yhteenveto:Kolonoskopiatestit auttavat havaitsemaan ja ehkäisemään paksusuolen syöpää. Katso, voisiko seulonta tai diagnostinen kolonoskopia olla oikea sinulle. Kolorektaalisyöpä uhkaa miljoonien ai
 Faktat Barrettin ruokatorven oireista ja Barrettin taudista
Kroninen hapon refluksi voi, jos sitä ei hoideta, vaikuttaa syvästi ruokatorveen ja aiheuttaa solujen muutoksia. Sitä kutsutaan Barrettin ruokatorveksi, ja se lisää myös syövän riskiä. Barretin ruoka
Faktat Barrettin ruokatorven oireista ja Barrettin taudista
Kroninen hapon refluksi voi, jos sitä ei hoideta, vaikuttaa syvästi ruokatorveen ja aiheuttaa solujen muutoksia. Sitä kutsutaan Barrettin ruokatorveksi, ja se lisää myös syövän riskiä. Barretin ruoka
 Terveellinen ruokavalio, terve suolisto
Markkinatutkimusyhtiö Mintelin mukaan yhdysvaltalaiset kuluttajat käyttivät vuonna 2019 noin 5,1 miljardia dollaria ruoansulatuskanavan terveyteen liittyviin tuotteisiin, kuten antasideihin, laksatiiv
Terveellinen ruokavalio, terve suolisto
Markkinatutkimusyhtiö Mintelin mukaan yhdysvaltalaiset kuluttajat käyttivät vuonna 2019 noin 5,1 miljardia dollaria ruoansulatuskanavan terveyteen liittyviin tuotteisiin, kuten antasideihin, laksatiiv