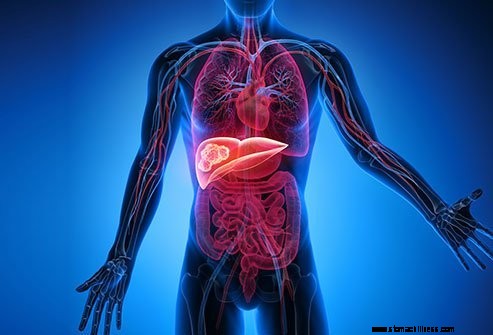
 Maksasyövä on usein seurausta kroonisesta maksasairaudesta.
Maksasyövä on usein seurausta kroonisesta maksasairaudesta.Maksan pahanlaatuiset kasvaimet ovat yleisimmin etäpesäkkeitä tai kaukaa leviäviä alueita kasvaimista, jotka syntyvät muualla kehossa. Nämä kasvaimet eivät ole todellisia maksasyöpiä; sen sijaan ne nimetään niiden alkuperäpaikan mukaan, kuten maksaan metastaattisen keuhkosyövän mukaan. Todelliset maksasyövät ovat pahanlaatuisia kasvaimia, jotka syntyvät maksan soluissa. Maksasyövän oireet ilmaantuvat yleisimmin taudin myöhemmissä vaiheissa, ja niihin kuuluvat
Maksa on suurin elin kehon sisällä, ja se sijaitsee oikeiden kylkiluiden alla ja oikean keuhkon alla. Maksalla on useita toimintoja. Se erittää sappia suolistoon imemään rasvoja, hajottaa ja varastoi ravintoaineita, valmistaa verenvuodon pysäyttämiseen tarvittavia hyytymistekijöitä ja hajottaa myrkyllisiä aineita, kuten alkoholia ja huumeita. Kun myrkylliset aineet ovat hajonneet, ne voidaan poistaa elimistöstä virtsan tai ulosteen kautta. Yksi kirroosin, maksan arpeutumisen, syistä on alkoholismi. Ihminen ei voi elää ilman maksaa, joten maksa sammuu tai maksan vajaatoiminta on kohtalokasta.
Hepatiitti on maksatulehdus, joka voi edetä arpeutumiseen (fibroosiin) tai maksasyöväksi. Hepatiitti voi johtua myrkyllisistä aineista, infektiosta tai autoimmuunisairaudesta. Yleisiä hepatiittia aiheuttavia viruksia kutsutaan tyypeiksi A, B, C, D ja E. Hepatiittia voidaan ehkäistä A-, B- ja E-tyypeille saatavilla olevilla rokotteilla.
Primaarinen maksasyöpä on tila tai sairaus, joka tapahtuu, kun maksan normaalit solut muuttuvat epänormaaleiksi ulkonäöltään ja käyttäytymiseltään. Syöpäsolut voivat sitten tuhota viereisiä normaaleja kudoksia ja levitä sekä muille maksan alueille että maksan ulkopuolisille elimille. Maksasyöpää kutsutaan myös maksasyöväksi.
Pahanlaatuisia tai syöpäsoluja, jotka kehittyvät maksan normaaleissa soluissa (hepatosyyteissä), kutsutaan hepatosellulaariseksi karsinoomaksi. Maksan kanavissa syntyvää syöpää kutsutaan kolangiokarsinoomaksi.
Metastaattinen syöpä on syöpä, joka on levinnyt paikasta, josta se alun perin alkoi (ensisijainen paikka) kehossa toiseen paikkaan (toissijainen kohta). Metastaattinen maksasyöpä on tila, jossa syöpä muista elimistä on levinnyt verenkierron kautta maksaan. Tässä maksasoluista ei ole tullut syöpää. Maksasta on tullut paikka, johon muualta alkanut syöpä on levinnyt. Metastaattisella syövällä on sama nimi ja samantyyppiset syöpäsolut kuin alkuperäisellä syövällä. Yleisimmät maksaan leviävät syövät ovat rinta-, paksusuolen-, virtsarakko-, munuais-, munasarja-, haima-, maha-, kohtu- ja keuhkosyöpä.
Metastaattinen maksasyöpä on harvinainen sairaus, joka ilmenee, kun syöpä on peräisin maksasta (primaarinen) ja leviää muihin elimiin (toissijainen) kehossa.
Joillakin ihmisillä, joilla on metastaattisia kasvaimia, ei ole oireita. Niiden etäpesäkkeet löydetään röntgensäteillä, CT-skannauksilla, ultraäänillä tai muilla testeillä. Maksan suureneminen tai keltaisuus (ihon keltaisuus) voi olla merkki syövän leviämisestä maksaan.


Mikä on Polycythemia Vera?
Lisätietoja aiheesta
Useimmat ihmiset, jotka saavat maksasyövän, saavat sen kroonisen maksasairauden (pitkäaikainen maksavaurio, jota kutsutaan maksakirroosiksi) taustalla, mikä arpia maksaa ja lisää maksasyövän riskiä. Kirroosia aiheuttavia sairauksia ovat alkoholin käyttö/väärinkäyttö, hepatiitti B ja hepatiitti C.
Maksasyövän syyt voivat liittyä ympäristöön, ruokavalioon tai elämäntapaan. Esimerkiksi marraskuussa 2014 Kalifornian yliopiston San Diegon lääketieteellisen korkeakoulun tutkijat havaitsivat, että pitkäaikainen altistuminen triklosaanille, joka on yleinen saippuoiden ja pesuaineiden ainesosa, aiheuttaa maksafibroosia ja syöpää laboratoriohiirillä. Vaikka triklosaanin ei ole osoitettu aiheuttavan ihmisen maksasyöpää, FDA tutkii sitä parhaillaan selvittääkseen, onko sillä kielteisiä terveysvaikutuksia.
Maksasyövän ilmaantuvuus lisääntyy Yhdysvalloissa kroonisen hepatiitti C:n ja steatohepatiitin (alkoholiton rasvamaksatauti) aiheuttaman kirroosin yleistymisen vuoksi.
Mistä tahansa syystä johtuva maksakirroosi on maksasyövän riskitekijä. Maksasyövän riskitekijöitä maksakirroosissa ovat mies, 55-vuotias tai vanhempi, aasialainen tai latinalaisamerikkalainen etnisyys, ensimmäisen asteen sukulaisen sukuhistoria, liikalihavuus, B- ja C-hepatiitti, alkoholin käyttö ja kohonnut veren rautapitoisuus. hemokromatoosiin.
Krooninen hepatiitti B -infektio jopa ilman kirroosia on maksasyövän riskitekijä.
Napsauttamalla "Lähetä" hyväksyn MedicineNetin käyttöehdot ja tietosuojakäytännön. Hyväksyn myös sähköpostien vastaanottamisen MedicineNetiltä ja ymmärrän, että voin kieltäytyä MedicineNet-tilauksista milloin tahansa.
Maksasyöpä ei aiheuta omia oireitaan. Kun kasvain kasvaa, se voi aiheuttaa kipua vatsan oikealla puolella tai liian kylläisyyden tunnetta vähäisen syömisen jälkeen. Joillakin potilailla kroonisen maksasairauden tai kirroosin oireet voivat pahentua, mikä usein edeltää maksasyövän kehittymistä. Potilaat voivat esimerkiksi valittaa
:sta
Paras tapa havaita maksasyövän seuranta on maksan ultraäänitutkimus, jonka onkologi tekee 6 kuukauden välein potilaalle, jolla on diagnosoitu kirroosi. Kuten useimpien syöpämuotojen kohdalla, maksasyöpä on parasta hoitaa heti, kun se havaitaan.
Kun epäillään maksasyöpää, lääkäri määrää seuraavan diagnoosin vahvistamiseksi:
American Cancer Societyn mukaan "Syövän vaihe on kuvaus siitä, kuinka laajalle se on levinnyt. Maksasyövän vaihe on yksi tärkeimmistä tekijöistä harkittaessa hoitovaihtoehtoja. Kohtausjärjestelmä on tavallinen tapa syövän hoidossa. tiimi, joka tekee yhteenvedon siitä, kuinka pitkälle syöpä on levinnyt. Lääkärit käyttävät määritysjärjestelmiä saadakseen käsityksen potilaan ennusteesta (näkymästä) ja auttaakseen määrittämään sopivimman hoidon. Maksasyövän määritysjärjestelmiä on useita, eivätkä kaikki lääkärit käytä samaa järjestelmää."
Maksabiopsia sekä kuvantamistutkimukset auttavat luokittelemaan maksasyövän vaiheita American Joint Committee on Cancer (AJCC) TNM-järjestelmän, Barcelonan Clinic Liver Cancer (BCLC) -vaiheen järjestelmän, Cancer of the Liver Italian Program (CLIP) -järjestelmän, tai Okuda-järjestelmä.
Hyvänlaatuiset maksakasvaimet:Tämän tyyppisestä kasvaimesta voi tulla tarpeeksi suuri aiheuttamaan ongelmia, mutta se ei leviä muille kehon alueille. Hoito on yleensä leikkaus.
Hemangiooma:Hemangiooma on verisuonen kasvain, joka vaatii hoitoa vain, jos siitä vuotaa verta.
Maksaadenoma:Tämä on eräänlainen hyvänlaatuinen maksakasvain, joka voi aiheuttaa vatsakipua tai verenhukkaa. Yleensä suositellaan leikkausta.
Fokaalinen nodulaarinen hyperplasia (FNH):Tämä kasvain koostuu useista erityyppisistä soluista (maksa-, sappitie- ja sidekudossolut).
Maksan angiosarkooma (tai maksan angiosarkooma) ja hemangiosarkooma ovat harvinaisia. Tämä on verisuonten sisäkalvon syöpä. Koska maksan angiosarkooman oireet ovat epäspesifisiä, tämäntyyppinen maksasyövän tyyppi havaitaan yleensä vasta, kun on liian myöhäistä hoitaa tehokkaasti.
Hepatosellulaarinen syöpä:Tämä on yleisin primaarisen syövän muoto. Primaarinen maksasyöpä on maksassa alkanut syöpä. Se voi esiintyä yhtenä kasvaimena tai useana pienenä syöpäkyhmynä koko maksassa. Primaarinen maksasyöpä leviää yleensä keuhkoihin, porttilaskimoon (munuaiseen) ja portaaliimusolmukkeisiin.
Intrahepaattinen kolangiokarsinooma (sappitiesyöpä):Kuten sen nimi kuvailee, tämä syöpä alkaa kohdasta, jossa sappitie yhdistää maksaan. 10–15 % maksasyövistä on tämäntyyppisiä. Tämäntyyppinen syöpä leviää (metastaasi) yleensä imusolmukkeisiin, keuhkoihin ja luuytimeen.
Hepatoblastooma:Tämä on harvinainen syöpä, jota tavataan lapsilla, yleensä alle 4-vuotiailla. Tämä syöpä hoidetaan onnistuneesti useimmissa tapauksissa leikkauksella ja kemoterapialla.
Toissijainen syöpä:Tämä on syöpä, joka alkoi muualta kehosta ja levisi maksaan. Tätä syövän leviämistä ensisijaisesta paikasta muihin kehon osiin kutsutaan metastaasiksi. Toissijainen maksasyöpä on yleisempi Yhdysvalloissa kuin primaarinen maksasyöpä. Toissijaista syöpää hoidetaan tekniikoilla, jotka ovat onnistuneet ensisijaisessa syövän tyypissä. Esimerkiksi maksaan levinnyt keuhkosyöpä hoidetaan keuhkosyöpäprotokollien avulla, jotka ovat keuhkosyövän hoidossa tehokkaita lääketieteellisiä standardeja.
Lymfooma, immuunijärjestelmän syöpä, mukaan lukien imusolmukkeet, leviää yleensä myös maksaan. Haimasyöpä voi levitä myös maksaan.
Maksasyöpä on vaikea parantaa, koska sitä ei useimmiten saada kiinni varhaisessa vaiheessa. Onnistuneesti hoidettu maksasyöpä ei ehkä koskaan häviä kokonaan, joten seuranta on erittäin tärkeää. Verikokeet ja kuvantamistutkimukset voivat olla osa potilaan selviytymissuunnitelmaa. Maksasyövän tilastoja on vaikea soveltaa yksittäiseen potilaaseen, koska hoitomuodot, vaiheet ja vasteet hoitoon vaihtelevat yksilöllisesti. Vuonna 2017 maksasyöpäkuolemien tilastojen arvioidaan olevan 19 610 miestä ja 9 310 naista.
Valittu lääkehoito riippuu siitä, kuinka paljon syöpä on levinnyt, ja maksan yleisestä terveydestä. Esimerkiksi maksakirroosin (arpeutumisen) laajuus voi määrittää syövän hoitovaihtoehdot. Samoin syövän leviämisellä ja leviämisen laajuudella maksakudoksen ulkopuolelle on tärkeä rooli maksasyövän hoitovaihtoehdoissa, jotka voivat olla tehokkaimpia.
Leikkaus :Maksasyöpää voidaan joskus hoitaa leikkauksella, jolla poistetaan syöpää sairastava maksan osa. Leikkausvaihtoehdot on varattu pienikokoisille syöpäkasvaimille. Leikkauksen komplikaatioita voivat olla verenvuoto (joka voi olla vakava), infektio, keuhkokuume tai anestesian sivuvaikutukset.
Maksansiirto :Lääkäri korvaa syövän maksan toisen henkilön terveellä maksalla. Sitä käytetään yleensä hyvin pieniin ei-leikkauskelvottoihin (leikkauskelvottomia tai ei voida poistaa) maksakasvaimissa potilailla, joilla on pitkälle edennyt kirroosi. Maksansiirtoleikkauksella voi olla samat komplikaatiot kuin edellä leikkauksessa. Myös maksansiirtoon liittyvien lääkkeiden aiheuttamia komplikaatioita voivat olla maksansiirron mahdollinen hylkääminen, immuunijärjestelmän heikkenemisestä johtuva infektio, korkea verenpaine, korkea kolesteroli, diabetes, munuaisten ja luiden heikkeneminen sekä kehon karvojen lisääntyminen .
Ablaatiohoito :Tämä on toimenpide, joka voi tappaa syöpäsoluja maksassa ilman leikkausta. Lääkäri voi tappaa syöpäsoluja käyttämällä lämpöä, laseria tai ruiskuttamalla erityistä alkoholia tai happoa suoraan syöpään. Tätä tekniikkaa voidaan käyttää myös palliatiivisessa hoidossa, kun syöpä ei ole leikattavissa.
Embolisaatio :Syövän verenkierron estäminen voidaan tehdä käyttämällä menetelmää, jota kutsutaan embolisaatioksi. Tämä tekniikka käyttää katetria ruiskuttamaan hiukkasia tai helmiä, jotka voivat tukkia syöpää ruokkivat verisuonet. Verenkiertosyövän nälkiintyminen estää syövän kasvua. Kun tämä tekniikka käyttää kemoterapiaa ja synteettistä materiaalia, sitä kutsutaan joskus kemoembolisaatioksi, koska se estää verenkierron ja vangitsee kemoterapia-aineen kasvaimeen. Tätä tekniikkaa käytetään yleensä potilailla, joilla on suuri maksasyöpä, lievitykseen. Embolisaation komplikaatioita ovat kuume, vatsakipu, pahoinvointi ja oksentelu.
Sädehoito :Säteily käyttää syöpään suunnattuja korkeaenergisiä säteitä syöpäsolujen tappamiseen. Normaalit maksasolut ovat myös erittäin herkkiä säteilylle. Sädehoidon komplikaatioita ovat ihon ärsytys hoitokohdan lähellä, väsymys, pahoinvointi ja oksentelu.
Kemoterapia :Kemoterapiassa käytetään lääkettä, joka tappaa syöpäsoluja. Lääke voidaan antaa suun kautta tai ruiskuttamalla se suoneen tai valtimoon, joka ruokkii maksaa. Ihmisillä voi olla erilaisia kemoterapian sivuvaikutuksia riippuen käytetyistä lääkkeistä ja potilaan yksilöllisestä vasteesta. Kemoterapian komplikaatioita ovat väsymys, helppo mustelmat, hiustenlähtö, pahoinvointi ja oksentelu, jalkojen turvotus, ripuli ja suun haavaumat. Nämä sivuvaikutukset ovat yleensä tilapäisiä.
Kohdettu agentti :Sorafenibi (Nexavar) on suun kautta otettava lääke, joka voi pidentää eloonjäämistä (jopa 3 kuukautta) potilailla, joilla on edennyt maksasyövä. Sorafenibin (Nexavar) sivuvaikutuksia ovat väsymys, ihottuma, korkea verenpaine, haavaumat käsissä ja jaloissa sekä ruokahaluttomuus.
Kliininen tutkimus :Kliininen tutkimus on tapa saada erityisiä hoitoja tarkasti valvotulla tavalla sen määrittämiseksi, onko uusi hoitomenetelmä turvallinen, tehokas ja parempi kuin nykyiset hoidot. A new treatment may be a drug, a device, a different way to do a surgery, a combination of two or more drugs, or methods of treatment or even diet. The government maintains a web site at ClinicalTrials.gov where more information on trials related to liver cancer can be found. The research from clinical trials, including the statistics supporting the effectiveness of the intervention being tested, is important in the introduction of new treatment methods and ways to change the standard of medical care for all types of liver cancer.
Patients are advised to follow up with the doctor for lab tests and office visits. Patients with chronic liver disease should avoid alcohol and any drugs that can harm the liver. Patients with liver transplants will need to take anti-rejection drugs for the rest of their life to prevent their body from rejecting the new liver.
The prognosis for liver cancer depends on multiple factors such as the size of the liver cancer, the number of lesions, the presence of spread beyond the liver, the health of the surrounding liver tissue, and the general health of the patient. Life expectancy depends on many factors that impact whether a cancer is curable.
The American Cancer Society states the overall 5-year survival rate for all stages of liver cancer is 15%. One of the reasons for this low survival rate is that many people with liver cancer also have other underlying medical conditions such as cirrhosis. However, the 5-year survival rate can vary depending on how much the liver cancer has spread.
If the liver cancer is localized (confined to the liver), the 5-year survival rate is 28%. If the liver cancer is regional (has grown into nearby organs), the 5-year survival rate is 7%. Once the liver cancer is distant (spread to distant organs or tissues), the survival time is as low as 2 years.
Survival rate can also be affected by the available treatments. Liver cancers that can be surgically removed have an improved 5-year survival rate of over 50%. When caught in the earliest stages, and the liver is transplanted, the 5-year survival rate can be as high as 70%.
Primary liver cancer deaths are usually from liver failure, bleeding, or advanced cancer.
Currently, there are no specifically approved alternative or complementary treatment options for liver cancer. Clinical research on the use of complementary and alternative medicine for liver cancer is limited. Studies suggest that certain alternative therapies may offer benefits for people being treated for all types of cancer, including liver cancer. Some alternative treatments have been found to alleviate unwanted side effects of conventional cancer treatments such as nausea and vomiting.
Acupuncture :Studies have shown acupuncture can help with nausea and vomiting among people with cancer.
Herbal therapy :Milk thistle has been used for centuries to treat liver problems. Mistletoe may also show promise in liver cancer in experimental studies.
Some herbal preparations, such as those mentioned above, may be helpful in treating symptoms associated with liver cancer. Even so, people who have liver cancer need to take extra precautions before taking an herbal remedy.
A person with cancer of the liver may have a harder time processing alcohol than people without liver disease and should avoid alcohol-containing products. Since many herbal preparations in extract form are alcohol-based, people with liver cancer should always check the ingredients for the presence of any alcohol before taking these herbs.
Additionally, some herbal supplements, such as gingko biloba, can cause excess bleeding. Because the liver releases important substances that help the blood to clot, liver cancer can decrease the body's ability to stave off bleeding. People with liver cancer should discuss any new medications, including herbal supplements, with their doctor before taking them.
Prevention of cirrhosis, which is the underlying cause of liver cancer, will help in preventing the development of liver cancer.
Routine surveillance for liver cancer by performing ultrasound of the liver every 6 months in patients with a cirrhotic liver will detect early liver cancer.
Patients can find many resources to learn more about cancer. A popular source is the American Cancer Society. Another is the National Comprehensive Cancer Network, which has a lot of information for consumers on resources and support groups.
 Vuotava suolisto ja mikrobien dysbioosi voivat edistää sytokiinimyrskyä vakavasti sairaissa COVID-19-tapauksissa
Vuotava suolisto ja mikrobien dysbioosi voivat edistää sytokiinimyrskyä vakavasti sairaissa COVID-19-tapauksissa
 Online GI Care
Online GI Care
 Suoliston kaasun muodostumisen syyt ja mitä voit tehdä asialle
Suoliston kaasun muodostumisen syyt ja mitä voit tehdä asialle
 Vatsakipu:yleisiä lasten mahakipujen syitä
Vatsakipu:yleisiä lasten mahakipujen syitä
 Mistä usein toistuva virtsaaminen on merkki?
Mistä usein toistuva virtsaaminen on merkki?
 tulokset:8 viikon verensokeridieetti
tulokset:8 viikon verensokeridieetti
 Ruoansulatushäiriöt:Ruoansulatuksen huonoimmat ruoat
Paistetut ruoat Ne sisältävät runsaasti rasvaa ja voivat aiheuttaa ripulia. Myös runsaat kastikkeet, rasvaiset lihapalat ja voiniset tai kermaiset jälkiruoat voivat aiheuttaa ongelmia. Valitse paah
Ruoansulatushäiriöt:Ruoansulatuksen huonoimmat ruoat
Paistetut ruoat Ne sisältävät runsaasti rasvaa ja voivat aiheuttaa ripulia. Myös runsaat kastikkeet, rasvaiset lihapalat ja voiniset tai kermaiset jälkiruoat voivat aiheuttaa ongelmia. Valitse paah
 Lazy Beef Fry
Nopea perheillallinen maistuu helposti paremmalta kuin ravintola, jos käytät muutaman minuutin marinointiin lihaa ennen sen valmistamista. Kokeile tätä naudanlihapaistoreseptiä saadaksesi makuräjähdyk
Lazy Beef Fry
Nopea perheillallinen maistuu helposti paremmalta kuin ravintola, jos käytät muutaman minuutin marinointiin lihaa ennen sen valmistamista. Kokeile tätä naudanlihapaistoreseptiä saadaksesi makuräjähdyk
 lahden alueen endoskopia:Avustaminen havaitsemisessa, ehkäisyssä ja diagnosoinnissa
Ylempi endoskopia on erinomainen työkalu, jota asiantuntijat käyttävät ihmisten ylemmän ruoansulatuskanavan nykyisten ja mahdollisten terveysongelmien määrittämiseen. Ylempi ruoansulatuskanava sisältä
lahden alueen endoskopia:Avustaminen havaitsemisessa, ehkäisyssä ja diagnosoinnissa
Ylempi endoskopia on erinomainen työkalu, jota asiantuntijat käyttävät ihmisten ylemmän ruoansulatuskanavan nykyisten ja mahdollisten terveysongelmien määrittämiseen. Ylempi ruoansulatuskanava sisältä