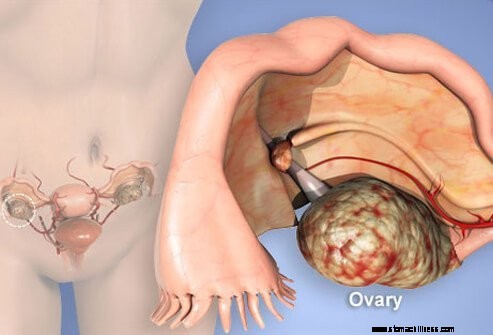
Il cancro ovarico è un tumore maligno delle ovaie, gli organi sessuali femminili che producono uova e producono gli ormoni estrogeni e progesterone. I trattamenti per il cancro ovarico stanno migliorando e i risultati migliori si vedono sempre quando il cancro viene individuato precocemente.

Potrebbero non esserci sintomi precoci di cancro ovarico. Tuttavia, quando si verificano i sintomi, includono gonfiore addominale o sensazione di pressione, dolore addominale o pelvico, minzione frequente e sensazione di sazietà rapidamente quando si mangia. Questi sintomi, ovviamente, si verificano con molte condizioni diverse e non sono specifici del cancro. Dovresti discutere questi sintomi con il tuo medico se si verificano frequentemente e persistono per più di alcune settimane.

La storia familiare di cancro ovarico è un fattore di rischio; una donna ha una maggiore probabilità di svilupparlo se un parente stretto ha avuto un cancro alle ovaie, al seno o al colon. Le mutazioni genetiche ereditarie, comprese le mutazioni BRCA1 e BRCA2 legate al cancro al seno, sono responsabili di circa il 10% dei tumori ovarici. Parli con il medico se ha una forte storia familiare di questi tumori per determinare se un'osservazione medica più stretta può essere utile.

L'età è il più forte fattore di rischio per il cancro ovarico. È molto più comune dopo la menopausa e l'uso della terapia ormonale può aumentare il rischio di una donna. Questo rischio appare più forte in coloro che assumono terapia estrogenica senza progesterone per almeno 5-10 anni. Non è noto se anche l'assunzione di estrogeni e progesterone in combinazione aumenti il rischio.

L'obesità è anche un fattore di rischio per il cancro ovarico; le donne obese hanno sia un rischio più elevato di sviluppare il cancro ovarico sia tassi di mortalità più elevati per questo cancro rispetto alle donne non obese. Il rischio sembra essere correlato al peso, quindi le donne più pesanti hanno il rischio più alto.
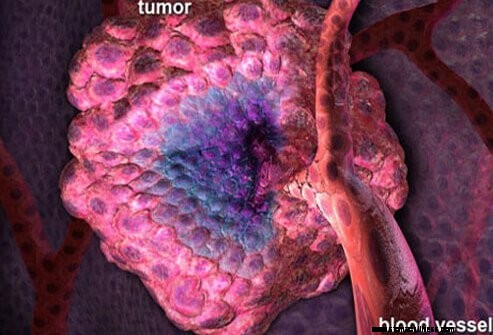
Due modi per lo screening del cancro ovarico nelle sue fasi iniziali sono l'ecografia delle ovaie e la misurazione dei livelli di una proteina chiamata CA-125 nel sangue. Nessuno di questi metodi ha dimostrato di salvare vite umane se utilizzato per testare le donne a rischio medio. Pertanto, lo screening è attualmente raccomandato solo per le donne a rischio più elevato.
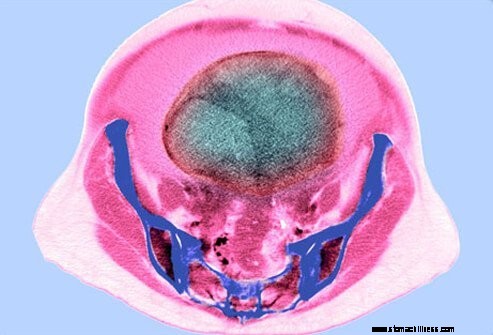
Test di imaging come TC, risonanza magnetica o ultrasuoni possono rivelare una massa ovarica, ma solo un campionamento del tessuto (biopsia) può determinare se la massa è cancerosa. Una biopsia viene analizzata da un patologo per determinare se la massa ovarica sottoposta a biopsia è dovuta al cancro.
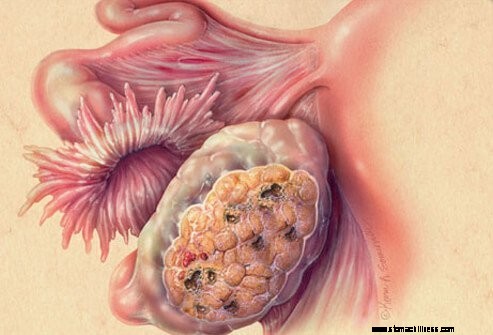
La stadiazione del cancro ovarico si riferisce alla misura in cui si è diffuso ad altri organi o tessuti. Questo è in genere valutato durante l'intervento chirurgico. Le fasi del cancro ovarico sono le seguenti:
Fase I: Il cancro è limitato alle ovaie
Stadio II: Il cancro si è diffuso all'utero o ad altri organi pelvici
Stadio III: Il cancro si è diffuso ai linfonodi o ai tessuti di rivestimento dell'addome
Stadio IV: Il cancro si è diffuso a siti distanti, come il fegato o i polmoni.
Esistono diversi tipi di cancro ovarico, a seconda del tipo di cellula all'interno dell'ovaio che ha dato origine al cancro. La grande maggioranza dei tumori ovarici sono tumori epiteliali o carcinomi. Questi tumori iniziano nelle cellule che rivestono la superficie dell'ovaio. A volte, i tumori di queste cellule non sono chiaramente cancerosi ma mostrano comunque alcune caratteristiche sospette. Questi sono chiamati tumori a basso potenziale maligno (LMP) e sono meno pericolosi di altri tipi di cancro ovarico.

I tassi di sopravvivenza a cinque anni per il cancro ovarico variano ampiamente, dal 18% all'89%, a seconda dello stadio del cancro al momento della diagnosi. Tuttavia, queste probabilità erano basate su donne diagnosticate dal 1988 al 2001 e i trattamenti sono in costante miglioramento, quindi le probabilità potrebbero essere migliori per le donne diagnosticate oggi. Per i tumori LMP, i tassi di sopravvivenza a cinque anni vanno dal 77 al 99%.
La chirurgia non viene utilizzata solo per diagnosticare e stadiare il cancro ovarico, ma viene anche utilizzata come primo passo nel trattamento. In genere viene eseguita la chirurgia per rimuovere la maggior parte del tumore possibile. Di solito è necessario rimuovere l'utero così come le tube di Falloppio, l'ovaio non affetto, l'omento e qualsiasi altro deposito visibile e di dimensioni superiori a 2 cm, se possibile, per rimuovere e mettere in scena il cancro ovarico. Di solito vengono eseguite anche biopsie di siti in cui è probabile che il cancro ovarico si diffonda anche se non è visibile.
La chemioterapia viene generalmente somministrata dopo l'intervento chirurgico per tutti gli stadi del cancro ovarico. I farmaci chemioterapici vengono generalmente somministrati per via endovenosa o somministrati direttamente nella cavità addominale (chemioterapia intraperitoneale). I farmaci più recenti hanno reso tale trattamento più tollerabile rispetto al passato. È spesso molto efficace, soprattutto se il cancro ovarico è stato ben rimosso. Le donne con tumori LMP spesso non necessitano di chemioterapia dopo l'intervento chirurgico a meno che i risultati chirurgici non fossero inizialmente preoccupanti o che i tumori ricrescano.

Nuove terapie per il cancro ovarico possono essere dirette a bloccare la crescita del tumore interferendo con la formazione dei vasi sanguigni per alimentare il tumore. Il processo di formazione dei vasi sanguigni è noto come angiogenesi. Il farmaco Avastin agisce bloccando l'angiogenesi, provocando la riduzione o l'interruzione della crescita dei tumori. Avastin è usato in alcuni altri tipi di cancro ed è attualmente in fase di test nel cancro ovarico.

Se le donne hanno entrambe le ovaie rimosse, questo innesca la menopausa se hanno ancora le mestruazioni. Il conseguente calo della produzione di ormoni quando le ovaie vengono rimosse può aumentare il rischio di una donna per altre condizioni come l'osteoporosi. Dopo ogni trattamento per il cancro ovarico è importante un follow-up regolare.

Dopo il trattamento, le donne potrebbero scoprire che ci vuole molto tempo per recuperare le energie. La stanchezza è comune dopo il trattamento del cancro. Un programma di esercizi delicati è un modo molto efficace per ripristinare l'energia e il benessere. Il tuo medico può aiutarti a determinare quali attività sono le migliori per te.

Le donne che non hanno mai partorito hanno maggiori probabilità di sviluppare il cancro ovarico rispetto a quelle che hanno figli biologici. Il rischio sembra diminuire ad ogni gravidanza. L'allattamento al seno può anche ridurre il rischio.
Le donne che hanno preso la pillola anticoncezionale hanno un minor rischio di cancro alle ovaie. L'assunzione della pillola per almeno cinque anni riduce il rischio di una donna di circa il 50%. Le pillole anticoncezionali e la gravidanza interrompono entrambe l'ovulazione e alcuni ricercatori ritengono che un'ovulazione meno frequente riduca il rischio di cancro alle ovaie.
La legatura delle tube (avere le tube legate) o un'isterectomia lasciando intatte le ovaie possono entrambi offrire una certa protezione contro il cancro ovarico.
La rimozione delle ovaie è un'opzione per le donne con mutazioni genetiche che aumentano il rischio di cancro. Questa opzione può essere presa in considerazione anche per le donne sopra i 40 anni sottoposte a isterectomia.

Non è stato dimostrato che cambiamenti dietetici definitivi prevengano il cancro ovarico. Tuttavia, uno studio ha mostrato che le donne che hanno consumato una dieta povera di grassi per almeno 4 anni avevano un rischio inferiore di cancro ovarico. Altri studi hanno dimostrato che il cancro ovarico può essere meno comune nelle donne che consumano molte verdure. Sono necessari ulteriori studi per chiarire qualsiasi relazione tra dieta e cancro ovarico.
 La colite ulcerosa è una malattia autoimmune?
La colite ulcerosa (UC) è considerata una malattia autoimmune La colite ulcerosa (UC) è considerata una malattia autoimmune. Con le malattie autoimmuni, il tuo sistema immunitario va storto e attacca
La colite ulcerosa è una malattia autoimmune?
La colite ulcerosa (UC) è considerata una malattia autoimmune La colite ulcerosa (UC) è considerata una malattia autoimmune. Con le malattie autoimmuni, il tuo sistema immunitario va storto e attacca
 Quali sono le cause dell'avvelenamento da pesce scombroide?
Lavvelenamento da scombroide è causato da batteri accumulati che trasformano listidina in scombrotossina (istamina) nei pesci conservati in modo improprio. Lintossicazione da scombroide (intossicaz
Quali sono le cause dell'avvelenamento da pesce scombroide?
Lavvelenamento da scombroide è causato da batteri accumulati che trasformano listidina in scombrotossina (istamina) nei pesci conservati in modo improprio. Lintossicazione da scombroide (intossicaz
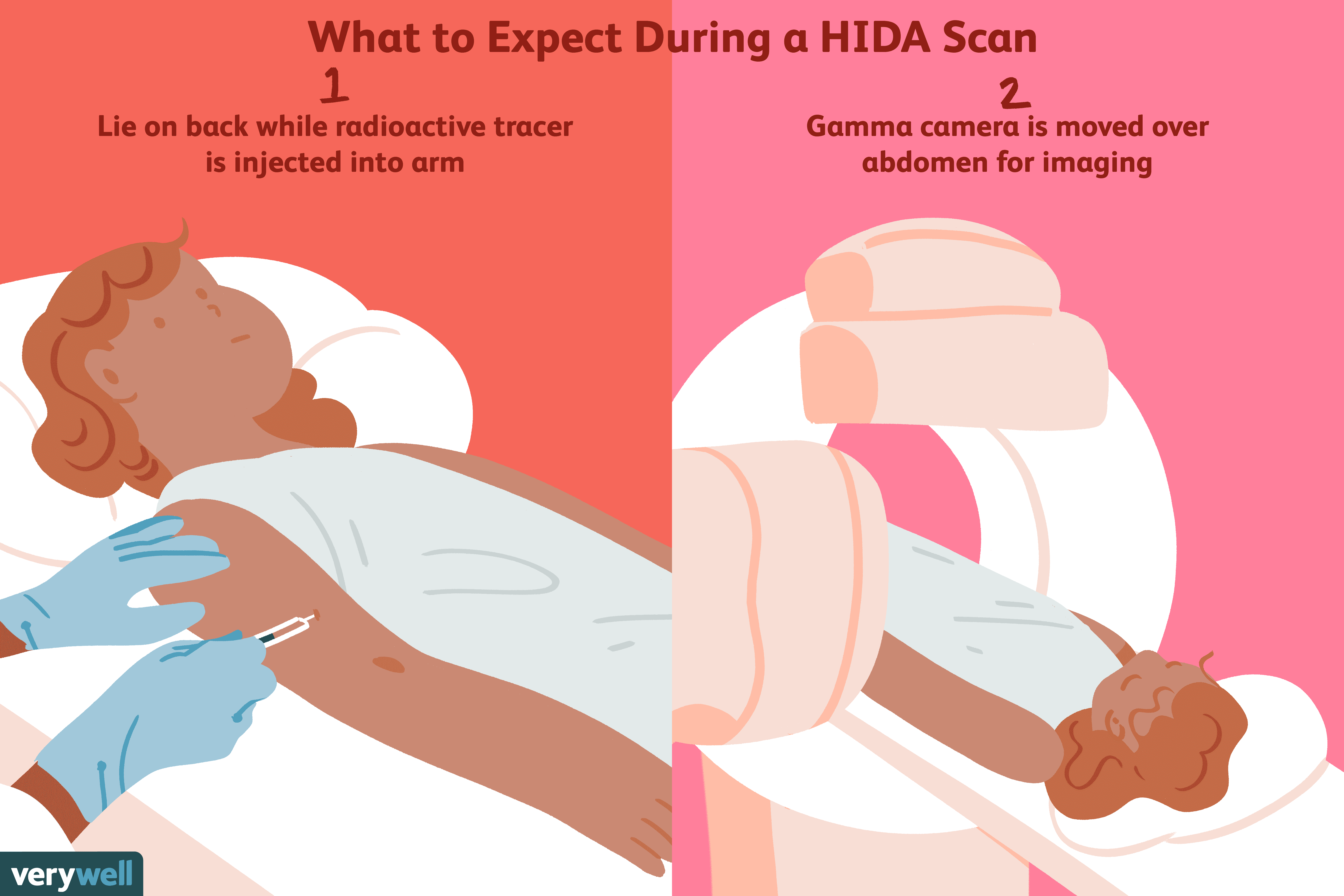 Che cos'è una scansione dell'acido epatobiliare imminodiacetico (HIDA)?
Una scansione dellacido iminodiacetico epatobiliare (HIDA), che a volte è anche chiamata colescintigrafia o scintigrafia epatobiliare, è un tipo di test di imaging nucleare che viene eseguito per visu
Che cos'è una scansione dell'acido epatobiliare imminodiacetico (HIDA)?
Una scansione dellacido iminodiacetico epatobiliare (HIDA), che a volte è anche chiamata colescintigrafia o scintigrafia epatobiliare, è un tipo di test di imaging nucleare che viene eseguito per visu