Istraživanje, provedeno uz pomoć životinjskih modela i skupine ljudskih pacijenata s rijetkom genetskom mutacijom, ukazati na novu metu za liječenje parodontitisa, kao i druge bolesti koje uključuju neodgovarajući odgovor ove skupine T stanica, poznate kao Th17 stanice. To uključuje autoimuna stanja poput reumatoidnog artritisa i multiple skleroze. Djelo se pojavljuje u Znanost Translacijska medicina .
"Mislim da ovaj rad ne ostavlja sumnju da su ove stanice važni posrednici parodontitisa, "kaže George Hajishengallis, stogodišnji profesor Thomas W. Evans na Odsjeku za mikrobiologiju Penn Dental Medicine. "Translacijski aspekt naših studija ukazuje na novi pristup blokiranju uništavanja tkiva koji vidimo kod parodontitisa, inhibiranjem razvoja Th17. "
Hajishengallis je surađivala na radu s Niki M. Moutsopoulos iz Nacionalnog instituta za stomatološka i kraniofacijalna istraživanja NIH -a, s kojim je već stekao uvid u molekularne pokretače parodontitisa.
Općenito se smatra da T stanice spadaju u dvije kategorije:pomoćne T stanice, koji pomažu u organiziranju odgovora imunološkog sustava na prijetnje, i citotoksične T stanice, koji preuzimaju vodeću ulogu u izvođenju napada. Do prije otprilike 13 godina, pomoćne stanice dalje su podijeljene u dvije skupine:Th1 ili Th2 stanice. Zatim novi podskup, Th17 stanice, je identificirano, i istraživači su brzo shvatili da su stanice Th17 imale ulogu u određenim ljudskim bolestima. Do 2008. godine Hajishengallis i drugi istraživači počeli su sumnjati da bi te stanice mogle biti povezane s parodontitisom. Novija istraživanja otkrila su da osobe s kroničnim parodontitisom imaju neuobičajeno velik broj Th17 stanica u tkivu desni, ali ova istraživanja nisu otkrila posebnu ulogu ovih stanica u stanju niti jesu li potrebne za razvoj parodontitisa.
U dosadašnjem radu, istraživači su pregledali tkivo desni pacijenata s kroničnim parodontitisom i potvrdili da imaju veći broj stanica Th17 u usporedbi sa zdravim kontrolama, s brojevima u korelaciji s težinom bolesti. Paralelno, primijetili su da miševi kod kojih je induciran parodontitis, Brojevi ćelija Th17, zajedno s signalnom molekulom IL-17 koju proizvode, povećana s pojavom bolesti desni. Ovo povećanje broja ćelija Th17, istraživači su otkrili, je rezultat lokalne proliferacije, a ne regrutiranja iz obližnjih limfnih čvorova.
Za ispitivanje mogućih pokretača lokalnog širenja stanica Th17, tim je odlučio vidjeti kako se mijenjaju zajednice mikroba u tkivu desni, mikrobiom gingive, utjecao na nakupljanje Th17 stanica. U mišjem modelu bolesti, životinje su liječene antibioticima širokog ili uskog spektra. Samo oni antibiotici koji su smanjili broj Th17 stanica bili su sposobni suzbiti bolest, ponovno implicirajući ove stanice na bolest.
Da biste stanice definitivno povezali sa stanjem, međutim, istraživači su iskoristili model miša kojem nedostaje ključni protein potreban za razvoj stanica Th17, kao i populacija ljudskih pacijenata s mutacijom u odgovarajućem genu, Stat3, koji se nadziru u NIH -u. U oba slučaja, otkrili su da mutacija Stat3, što je dramatično smanjilo broj Th17 stanica prisutnih u tkivu desni, također zaštićen od gubitka koštane mase kod kroničnog parodontitisa. Dok ljudi s ovom Stat3 mutacijom imaju druge probleme, bolesti desni nisu jedna od njih.
"Ovdje imamo jedinstvenu populaciju pacijenata s istim nedostatkom koji smo provjerili kod miševa, i na sličan način nisu podložni istoj bolesti, "Kaže Hajishengallis." U medicinskoj znanosti nije lako doći do ove vrste rigoroznih dokaza. "
Iako bi antibiotici mogli poslužiti za zaštitu od bolesti, nuspojave uzimanja takvih lijekova, koji mogu ubiti i korisne i bakterije koje uzrokuju bolesti u cijelom tijelu, previše su značajni da bi se liječenje preporučilo za široku uporabu. No, korištenje male molekule koja inhibira razvoj stanica Th17 dalo je istraživačima sličan učinak, smanjenje nakupljanja Th17 stanica i povezani gubitak parodontalne kosti u miševa.
"Ne postoji antibiotik koji je tako usmjeren, to specifično, "Kaže Hajishengallis. Takav inhibitor nudi obećanje kao parodontna terapija, a možda i kao meta za liječenje drugih bolesti u kojima Th17 igra destruktivnu ulogu.
 Što je s hepatitisom C?
Što je s hepatitisom C?
 Kronični kašalj mogao bi se ublažiti novim lijekom
Kronični kašalj mogao bi se ublažiti novim lijekom
 Mikroplastika prvi put identificirana u ljudskom otpadu
Mikroplastika prvi put identificirana u ljudskom otpadu
 Novo istraživanje identificira vezu između crijevnog mikrobioma i moždanog udara
Novo istraživanje identificira vezu između crijevnog mikrobioma i moždanog udara
 Formula na bazi kozjeg mlijeka dobra je za zdravlje crijeva dojenčadi
Formula na bazi kozjeg mlijeka dobra je za zdravlje crijeva dojenčadi
 Imunološke stanice crijeva mogle bi biti odgovorne za promjene metabolizma, otkriva studija
Imunološke stanice crijeva mogle bi biti odgovorne za promjene metabolizma, otkriva studija
 Vrsta crijevnih bakterija može povećati rizik od raka crijeva
Novo istraživanje predstavljeno na NCRI konferenciji o karcinomu 2019. pokazalo je da bi ljudi s određenom vrstom bakterija u crijevima mogli vjerojatnije razviti rak crijeva. Kredit za sli
Vrsta crijevnih bakterija može povećati rizik od raka crijeva
Novo istraživanje predstavljeno na NCRI konferenciji o karcinomu 2019. pokazalo je da bi ljudi s određenom vrstom bakterija u crijevima mogli vjerojatnije razviti rak crijeva. Kredit za sli
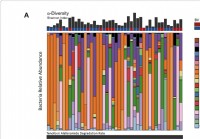 Vaginalni mikrobiom može utjecati na učinkovitost preventivne terapije protiv HIV -a
Novo istraživanje koje je provela dr. Nichole Klatt sa Sveučilišta Minnesota, i kolege, otkrila je da su vaginalne mikrobne zajednice povezane s povećanim rizikom od zaraze HIV -om a također može ut
Vaginalni mikrobiom može utjecati na učinkovitost preventivne terapije protiv HIV -a
Novo istraživanje koje je provela dr. Nichole Klatt sa Sveučilišta Minnesota, i kolege, otkrila je da su vaginalne mikrobne zajednice povezane s povećanim rizikom od zaraze HIV -om a također može ut
 Nova metoda računalnog modeliranja predviđa kako se crijevni mikrobi mijenjaju s vremenom
Nova metoda računalnog modeliranja koristi snimke kojih se vrsta mikroba nalazi u crijevima osobe kako bi predvidjela kako će se mikrobna zajednica promijeniti s vremenom. Alat, razvio Liat Shenhav, L
Nova metoda računalnog modeliranja predviđa kako se crijevni mikrobi mijenjaju s vremenom
Nova metoda računalnog modeliranja koristi snimke kojih se vrsta mikroba nalazi u crijevima osobe kako bi predvidjela kako će se mikrobna zajednica promijeniti s vremenom. Alat, razvio Liat Shenhav, L