Die Forschung, durchgeführt mit Hilfe von Tiermodellen und einer Gruppe menschlicher Patienten mit einer seltenen genetischen Mutation, weisen auf ein neues Ziel für die Behandlung von Parodontitis hin, sowie andere Krankheiten, die eine unangemessene Reaktion dieser Gruppe von T-Zellen beinhalten, als Th17-Zellen bekannt. Dazu gehören Autoimmunerkrankungen wie rheumatoide Arthritis und Multiple Sklerose. Die Arbeit erscheint in Wissenschaft Translationale Medizin .
„Ich denke, diese Arbeit lässt keinen Zweifel daran, dass diese Zellen wichtige Mediatoren der Parodontitis sind. " sagt George Hajishengallis, der Thomas W. Evans Centennial Professor in der Abteilung für Mikrobiologie der Penn Dental Medicine. „Der translationale Aspekt unserer Studien zeigt einen neuen Ansatz auf, um die Gewebezerstörung zu blockieren, die wir bei Parodontitis sehen. durch Hemmung der Th17-Entwicklung."
Hajishengallis arbeitete an der Arbeit mit Niki M. Moutsopoulos vom National Institute for Dental and Craniofacial Research des NIH, mit denen er bereits Erkenntnisse über die molekularen Treiber der Parodontitis gewonnen hat.
T-Zellen werden allgemein in zwei Kategorien eingeteilt:T-Helferzellen, die bei der Orchestrierung der Reaktion des Immunsystems auf Bedrohungen helfen, und zytotoxische T-Zellen, die eine führende Rolle bei der Durchführung eines Angriffs übernehmen. Bis vor etwa 13 Jahren Helferzellen wurden weiter in zwei Gruppen unterteilt:Th1- oder Th2-Zellen. Dann eine neue Teilmenge, Th17-Zellen, wurde identifiziert, und Forscher erkannten schnell, dass Th17-Zellen bei bestimmten menschlichen Krankheiten eine Rolle spielten. Bis 2008, Hajishengallis und andere Forscher begannen zu vermuten, dass diese Zellen an Parodontitis beteiligt sein könnten. Neuere Studien haben ergeben, dass Menschen mit chronischer Parodontitis eine ungewöhnlich hohe Anzahl von Th17-Zellen im Zahnfleischgewebe aufweisen. Aber diese Untersuchungen hatten nicht die besondere Rolle dieser Zellen bei der Erkrankung aufgedeckt oder ob sie für die Entwicklung einer Parodontitis erforderlich waren.
In der aktuellen Arbeit die Forscher untersuchten das Zahnfleisch von Patienten mit chronischer Parodontitis und bestätigten, dass sie im Vergleich zu gesunden Kontrollen eine höhere Anzahl von Th17-Zellen aufwiesen. wobei die Zahlen mit der Schwere der Erkrankung korrelieren. Parallel zu, sie beobachteten, dass Mäuse, bei denen Parodontitis induziert wurde, Th17 Zellennummern, zusammen mit dem IL-17-Signalmolekül, das sie produzieren, mit Beginn der Zahnfleischerkrankung erhöht. Dieser Anstieg der Th17-Zellzahlen, fanden die Forscher heraus, war eher das Ergebnis einer lokalen Proliferation als einer Rekrutierung aus nahegelegenen Lymphknoten.
Um mögliche Auslöser der lokalen Expansion von Th17-Zellen abzufragen, entschied das Team, zu sehen, wie sich die Mikrobengemeinschaft im Zahnfleischgewebe verändert, das gingivale Mikrobiom, die Akkumulation von Th17-Zellen beeinflusst. Im Mausmodell der Krankheit Die Tiere wurden mit Breitband- oder Schmalspektrum-Antibiotika behandelt. Nur solche Antibiotika, die die Zahl der Th17-Zellen senkten, waren in der Lage, die Krankheit zu unterdrücken, wiederum impliziert diese Zellen in Krankheit.
Um die Zellen endgültig mit der Bedingung zu verknüpfen, jedoch, die Forscher nutzten ein Mausmodell, bei dem ein Schlüsselprotein fehlte, das für die Entwicklung von Th17-Zellen erforderlich ist. sowie eine Population menschlicher Patienten mit einer Mutation im entsprechenden Gen, Statistik3, die vom NIH überwacht werden. In beiden Fällen, Sie fanden heraus, dass die Stat3-Mutation, die die Anzahl der im Zahnfleischgewebe vorhandenen Th17-Zellen drastisch reduziert, auch gegen den Knochenverlust bei chronischer Parodontitis geschützt. Während Menschen mit dieser Stat3-Mutation andere Probleme haben, Zahnfleischerkrankungen gehören nicht dazu.
„Hier haben wir eine einzigartige Patientenpopulation mit dem gleichen Defekt, den wir bei den Mäusen untersucht haben. und sie sind gleichermaßen nicht anfällig für dieselbe Krankheit, " sagt Hajishengallis. "Diese Art von rigorosen Beweisen ist in der medizinischen Wissenschaft nicht leicht zu finden."
Obwohl Antibiotika zum Schutz vor der Krankheit dienen könnten, die Nebenwirkungen der Einnahme solcher Medikamente, die sowohl nützliche als auch krankheitserregende Mikroben im ganzen Körper abtöten können, sind zu bedeutsam, um die Behandlung für eine breite Anwendung zu empfehlen. Aber der Einsatz eines kleinen Moleküls, das die Entwicklung von Th17-Zellen hemmt, lieferte den Forschern einen ähnlichen Effekt. Verringerung der Ansammlung von Th17-Zellen und des damit verbundenen parodontalen Knochenverlusts bei Mäusen.
"Es gibt kein Antibiotikum, das so gezielt ist, das speziell, ", sagt Hajishengallis. Ein solcher Inhibitor ist vielversprechend als Parodontaltherapie und vielleicht als Angriffspunkt für die Behandlung anderer Krankheiten, bei denen Th17 eine destruktive Rolle spielt.
 Wird das Coronavirus über den Kot übertragen?
Wird das Coronavirus über den Kot übertragen?
 Neue Forschung identifiziert einen Zusammenhang zwischen dem Darmmikrobiom und Schlaganfällen
Neue Forschung identifiziert einen Zusammenhang zwischen dem Darmmikrobiom und Schlaganfällen
 Neue computergestützte Modellierungsmethode sagt voraus, wie sich Darmmikroben im Laufe der Zeit verändern
Neue computergestützte Modellierungsmethode sagt voraus, wie sich Darmmikroben im Laufe der Zeit verändern
 GSK-3-Inhibitoren sind vielversprechend bei der Behandlung von Coronavirus-Infektionen
GSK-3-Inhibitoren sind vielversprechend bei der Behandlung von Coronavirus-Infektionen
 Fast Food kann ein Hauptgrund für Depressionen im Teenageralter sein
Fast Food kann ein Hauptgrund für Depressionen im Teenageralter sein
 Verdauungsmanifestationen häufig, aber mild bei hospitalisierten COVID-19-Patienten
Verdauungsmanifestationen häufig, aber mild bei hospitalisierten COVID-19-Patienten
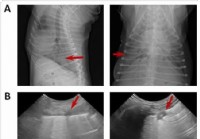 Forschung sagt bei SARS-CoV-2-Infektion des Hundes,
Übertragung unwahrscheinlich Eine neue Studie auf dem Preprint-Server veröffentlicht bioRxiv* im September 2020 zeigt, dass Hunde an einer mysteriösen Atemwegsinfektion erkrankt sind und sterben. ze
Forschung sagt bei SARS-CoV-2-Infektion des Hundes,
Übertragung unwahrscheinlich Eine neue Studie auf dem Preprint-Server veröffentlicht bioRxiv* im September 2020 zeigt, dass Hunde an einer mysteriösen Atemwegsinfektion erkrankt sind und sterben. ze
 Junges Blut stellt die Vitalität älterer Menschen wieder her
Bram Stokers Dracula überlebte vom Blut junger Mädchen. Jetzt haben Forscher herausgefunden, dass an dieser bizarren Theorie möglicherweise etwas Wahres war! Laut einer Genetikerin am University Col
Junges Blut stellt die Vitalität älterer Menschen wieder her
Bram Stokers Dracula überlebte vom Blut junger Mädchen. Jetzt haben Forscher herausgefunden, dass an dieser bizarren Theorie möglicherweise etwas Wahres war! Laut einer Genetikerin am University Col
 Forschung zeigt, wie Darmmikroben die Magengrippe beeinflussen
Eine neue Studie zeigt, dass Darmmikroben den Schweregrad einer Norovirus-Infektion (Magengrippe, oder der Wintererbrechendefekt), basierend auf der zuerst betroffenen Darmposition. Veröffentlicht in
Forschung zeigt, wie Darmmikroben die Magengrippe beeinflussen
Eine neue Studie zeigt, dass Darmmikroben den Schweregrad einer Norovirus-Infektion (Magengrippe, oder der Wintererbrechendefekt), basierend auf der zuerst betroffenen Darmposition. Veröffentlicht in