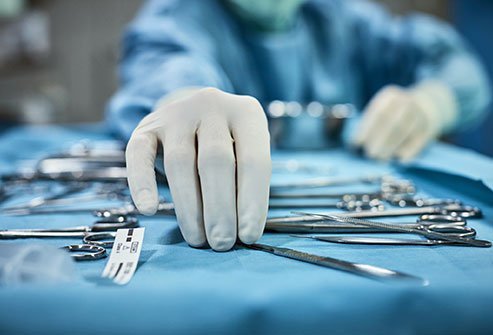
 Bij een longitudinaal pancreaticojejunostomie (LPJ- of Puestow-procedure) creëert de chirurg een kunstmatige doorgang die de pancreas verbindt met de tweede deel van de dunne darm (jejunum).
Bij een longitudinaal pancreaticojejunostomie (LPJ- of Puestow-procedure) creëert de chirurg een kunstmatige doorgang die de pancreas verbindt met de tweede deel van de dunne darm (jejunum).
Een longitudinale pancreaticojejunostomie (LPJ- of Puestow-procedure) is een chirurgische ingreep om een kunstmatige doorgang te creëren die de alvleesklier verbindt met het tweede deel van de dunne darm (jejunum). De procedure wordt over het algemeen uitgevoerd bij hardnekkige gevallen van chronische pancreatitis, een ontsteking van de alvleesklier die niet geneest of verbetert.
De ziekte schaadt uiteindelijk het vermogen van een persoon om voedsel en andere lichaamsfuncties te verteren vanwege een tekort aan pancreashormonen (zoals insuline die de bloedsuikerspiegel reguleert). Het meest voorkomende symptoom van chronische pancreatitis is pijn, die bij sommige mensen ernstig en hardnekkig kan zijn.
Een longitudinale pancreaticojejunostomie kan worden overwogen bij patiënten bij wie de toestand niet verbeterde of verslechterde met niet-chirurgische behandeling van chronische pancreatitis, zoals enzymvervanging, beheersing van diabetes met insuline en toediening van pijnstillers.
De procedure elimineert niet alleen de symptomen en verbetert de kwaliteit van leven, maar vermindert ook het risico op complicaties, zoals darmobstructie, geelzucht en alvleesklierkanker.
Een longitudinale pancreaticojejunostomie (LPJ) kan worden uitgevoerd bij patiënten met chronische pancreatitis die
De procedure wordt meestal uitgevoerd door een gastro-intestinale (GI) chirurg onder algemene anesthesie.
Uw arts kan
 Onderzoek kijkt naar aerobiomen,
bomen en gevolgen voor de volksgezondheid Micro-organismen in de omgeving spelen een essentiële rol in de menselijke gezondheid – de diversiteit van het consortium, des te beter. Diversiteit in de mic
Onderzoek kijkt naar aerobiomen,
bomen en gevolgen voor de volksgezondheid Micro-organismen in de omgeving spelen een essentiële rol in de menselijke gezondheid – de diversiteit van het consortium, des te beter. Diversiteit in de mic
 Wanneer moet ik naar de dokter voor bloed in de ontlasting?
Wat veroorzaakt bloed in de ontlasting? Symptomen die gepaard gaan met bloed in de ontlasting en die onmiddellijke medische behandeling vereisen, zijn onder meer veranderingen in frequentie of cons
Wanneer moet ik naar de dokter voor bloed in de ontlasting?
Wat veroorzaakt bloed in de ontlasting? Symptomen die gepaard gaan met bloed in de ontlasting en die onmiddellijke medische behandeling vereisen, zijn onder meer veranderingen in frequentie of cons
 Bacteriofagen kunnen E. coli behandelen zonder de darm te beschadigen,
nieuwe studie zegt Onderzoekers in de VS hebben een nieuwe therapie ontwikkeld die een unieke bacteriofaag gebruikt om E. coli-infecties te behandelen. De bacteriofaag bleek qua effectiviteit tegen in
Bacteriofagen kunnen E. coli behandelen zonder de darm te beschadigen,
nieuwe studie zegt Onderzoekers in de VS hebben een nieuwe therapie ontwikkeld die een unieke bacteriofaag gebruikt om E. coli-infecties te behandelen. De bacteriofaag bleek qua effectiviteit tegen in