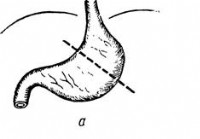
 In una pancreaticodigiunostomia longitudinale (procedura LPJ o Puestow), il chirurgo crea un passaggio artificiale che collega il pancreas al secondo parte dell'intestino tenue (digiuno).
In una pancreaticodigiunostomia longitudinale (procedura LPJ o Puestow), il chirurgo crea un passaggio artificiale che collega il pancreas al secondo parte dell'intestino tenue (digiuno).
Una pancreaticodigiunostomia longitudinale (procedura LPJ o Puestow) è una procedura chirurgica per creare un passaggio artificiale che collega il pancreas alla seconda parte dell'intestino tenue (digiuno). La procedura viene generalmente eseguita nei casi refrattari di pancreatite cronica, che è l'infiammazione del pancreas che non guarisce o migliora.
La malattia alla fine compromette la capacità di una persona di digerire il cibo e altre funzioni del corpo a causa della carenza di ormoni pancreatici (come l'insulina che regola la glicemia). Il sintomo più comune della pancreatite cronica è il dolore, che in alcune persone può essere grave e testardo.
Una pancreaticodigiunostomia longitudinale può essere presa in considerazione nei pazienti le cui condizioni non sono migliorate o peggiorate con la gestione non chirurgica della pancreatite cronica, come la sostituzione enzimatica, il controllo del diabete con insulina e la somministrazione di antidolorifici.
La procedura non solo elimina i sintomi e migliora la qualità della vita, ma riduce anche il rischio di complicanze, come ostruzione intestinale, ittero e cancro del pancreas.
Una pancreaticodigiunostomia longitudinale (LPJ) può essere eseguita in pazienti con pancreatite cronica che
La procedura viene in genere eseguita da un chirurgo gastrointestinale (GI) in anestesia generale.
Il tuo medico potrebbe
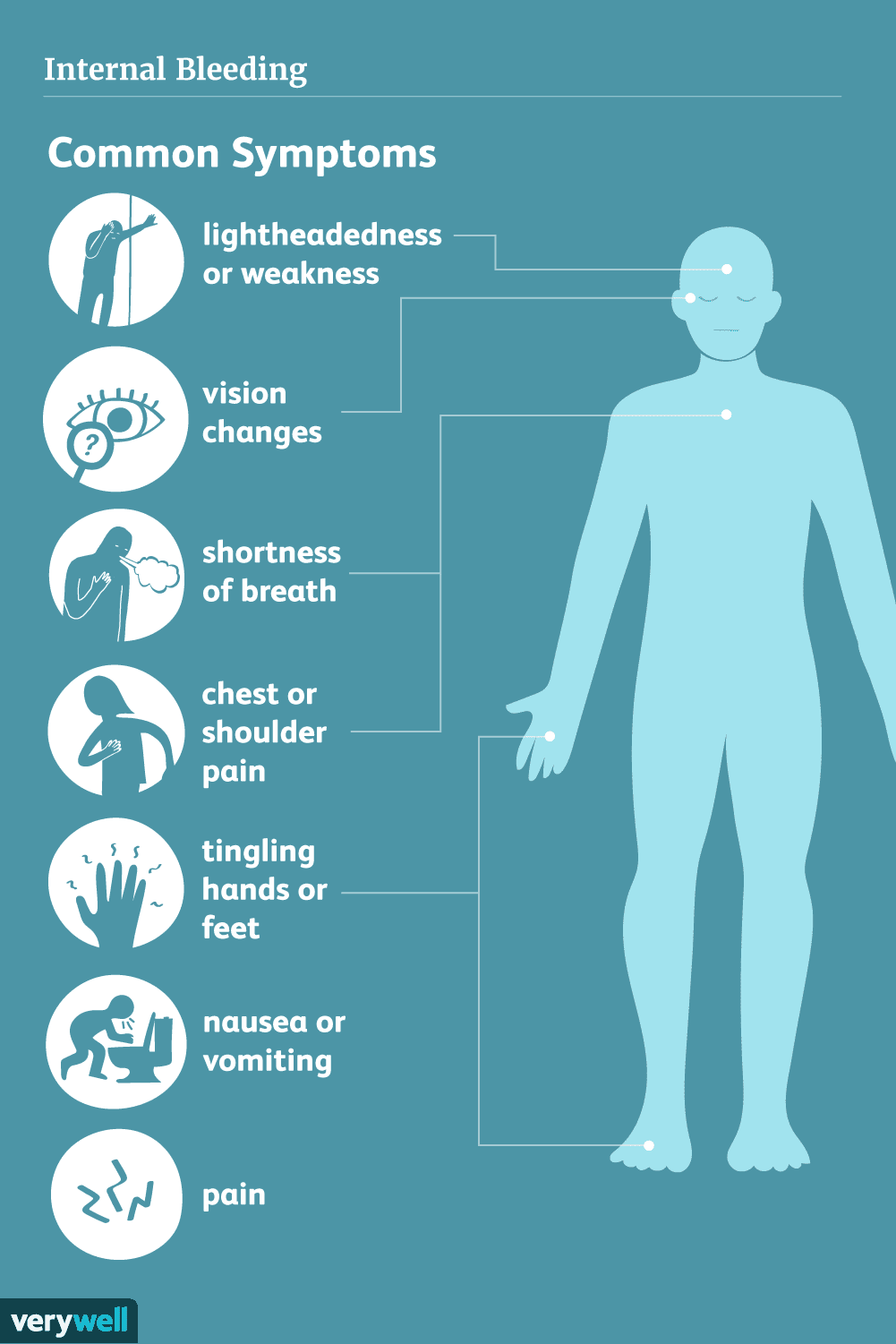 Sintomi di emorragia interna
Sintomi di emorragia interna
 Microplastica identificata per la prima volta nei rifiuti umani
Microplastica identificata per la prima volta nei rifiuti umani
 Quadro clinico della linfoadenite mezenterialny acuta - Diagnosi dell'addome acuto
Quadro clinico della linfoadenite mezenterialny acuta - Diagnosi dell'addome acuto
 Reflusso gastroesofageo:quali sono le cause?
Reflusso gastroesofageo:quali sono le cause?
 Alcune specie batteriche possono aumentare il rischio di HIV nelle donne,
Alcune specie batteriche possono aumentare il rischio di HIV nelle donne,
 Torsioni degli organi addominali - Diagnosi di addome acuto
Torsioni degli organi addominali - Diagnosi di addome acuto
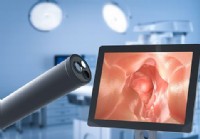 Che cosa viene utilizzato per diagnosticare un EGD?
Cosè EGD? Limmagine è una telecamera illuminata chiamata endoscopio utilizzato per la procedura diagnostica EGD (endoscopia superiore). LEGD (esofagogastroduodenoscopia) è una procedura per lesame d
Che cosa viene utilizzato per diagnosticare un EGD?
Cosè EGD? Limmagine è una telecamera illuminata chiamata endoscopio utilizzato per la procedura diagnostica EGD (endoscopia superiore). LEGD (esofagogastroduodenoscopia) è una procedura per lesame d
 La pura verità sulla creazione di un'attività sanitaria online
Non avrei mai pensato che il nostro piccolo blog SCD Lifestyle mi avrebbe permesso di lasciare il mio lavoro... Ma un giorno, durante il nostro quarto anno in questo modo, ho lasciato il mio lavoro d
La pura verità sulla creazione di un'attività sanitaria online
Non avrei mai pensato che il nostro piccolo blog SCD Lifestyle mi avrebbe permesso di lasciare il mio lavoro... Ma un giorno, durante il nostro quarto anno in questo modo, ho lasciato il mio lavoro d
 Che cos'è l'ablazione con radiofrequenza dei tumori del fegato?
Che cosè un intervento di ablazione epatica? Lablazione con radiofrequenza è uno dei numerosi metodi consolidati per distruggere i tumori del fegato senza rimuoverli chirurgicamente. La chirurgia
Che cos'è l'ablazione con radiofrequenza dei tumori del fegato?
Che cosè un intervento di ablazione epatica? Lablazione con radiofrequenza è uno dei numerosi metodi consolidati per distruggere i tumori del fegato senza rimuoverli chirurgicamente. La chirurgia