 Imagen de la bacteria E. coli
Imagen de la bacteria E. coli Enterovirulento E. coli (EEC) son bacterias que comprenden varios grupos de E. coli serovares, todos los cuales pueden causar diarrea y otros problemas en los intestinos.
E. coli 0157:H7 produce toxinas que dañan el revestimiento de los intestinos. El resultado es una diarrea severa con sangre. También pueden presentarse vómitos, calambres abdominales y fiebre.
Leer más sobre E. coli »
Escherichia coli enterovirulenta (E.coli ) se componen de una serie de serotipos (cepas de bacterias relacionadas identificadas por sus estructuras antigénicas ligeramente diferentes) de bacterias que tienen una fuerte propensión a causar infecciones, inicialmente en el tracto gastrointestinal ("entero" en griego significa intestino; virulento significa mortal o causantes de enfermedades). Escherichia coli enterovirulenta (CEE) son miembros del género bacteriano Escherichia , llamado así por T. Escherich, quien aisló la bacteria por primera vez en 1885. La mayoría del género Escherichia se compone de una especie denominada "coli" (colon en latín); sin embargo, existen más de 700 serotipos de esta especie bacteriana. Muchos E. coli los serotipos pueden causar otras infecciones además del intestino, pero el enfoque de este artículo está en los grupos enterovirulentos (grupos EEC), con síntomas de la enfermedad limitados principalmente al tracto gastrointestinal.
Escherichia coli (E.coli ) son bacterias gramnegativas que tienen forma de bastón, tienen la capacidad de sobrevivir en entornos aeróbicos y anaeróbicos (denominados anaerobios facultativos) y pueden o no producir flagelos y pili (proyecciones delgadas similares a cabellos) según las necesidades ambientales.
E. coli Las cepas se encuentran en todo el mundo y viven en cantidades significativas en humanos y otros animales como parte de la población bacteriana normal que se encuentra en sus intestinos gruesos. Es probable que los organismos hayan coexistido con humanos durante eones en la flora normal (poblaciones bacterianas que generalmente se encuentran en individuos sanos) del colon humano y de otros animales. Sin embargo, entre las 700 cepas de E. coli , hay algunas cepas que causan enfermedades. Estos E. coli Las cepas son algunas de las causas más frecuentes de muchas infecciones bacterianas comunes, como diarrea, colecistitis, bacteriemia, colangitis, infección del tracto urinario (ITU), diarrea del viajero y otras infecciones clínicas como meningitis neonatal, neumonía, abscesos abdominales y uremia hemolítica. (SUH).
Un ejemplo clásico de tal E. coli la cepa es E. coli 0157:H7. El nombre E. coli 0157:H7 parece complejo; sin embargo, los científicos usan números y letras para designar específicamente pequeñas diferencias en E. coli son. El 0157 es el antígeno del serotipo "O" que identifica una de las más de 700 cepas y la "H" de H7 representa el tipo de antígeno en los flagelos de la bacteria. Algunos E. coli también poseen antígenos K (componentes de superficie de proteína/polisacárido) que se han utilizado para identificar ciertas cepas. Estas designaciones (O, H y K) se pueden usar para identificar cepas que causan enfermedades específicas y se han utilizado para identificar brotes de enfermedades.
El principal síntoma de que todas las enterovirulentas E. coli (CEE) el producto en común es la diarrea; estos organismos son la principal causa de gastroenteritis bacteriana. Sin embargo, el tipo de diarrea (por ejemplo, con sangre, crónica o autolimitada) y las complicaciones que pueden acompañar a las infecciones difieren un poco entre sí. Estos síntomas han hecho que los investigadores y los médicos organicen E. coli serotipos en grupos según sus diferentes síntomas y mecanismos causantes de la enfermedad (patogénicos). Según las publicaciones de investigación o de médicos clínicos que se lean, hay de 4 a 6 grupos de E. coli que comprenden todas las enterovirulentas E. coli (CEE). Desafortunadamente, algunos investigadores tienen más de un término para algunos miembros de los grupos. El siguiente es un resumen de los grupos que se encuentran actualmente en la literatura y los síntomas E. coli los miembros del grupo causan:
Como se puede suponer, hay superposiciones desafortunadas en los síndromes de enfermedades y esa es una de las razones por las que los autores no están de acuerdo sobre el número real de grupos (EPEC, EAEC y EAggEC o EACE y EAggEC a menudo se agrupan). Parece poco probable que los nombres de los grupos se mantengan estables en el futuro (ver la siguiente sección).
Como actualización de este artículo, se presentará la incorporación de la cepa EEC E. más nueva. Recientemente surgió en Alemania a principios de 2011 y ahora se ha documentado en 11 países europeos; al menos cuatro personas que viajaron a Alemania y regresaron a los EE. UU. se han infectado con esta cepa. En la mayoría de las personas, la exposición a la fuente de infección ocurrió mientras visitaban Alemania, muy probablemente a través de alimentos contaminados (ensaladas).
La cepa ha sido identificada como E. coli 0104:H4 (también denominado STEC 0104:H4). Se presenta en esta sección porque, como se indicó en el párrafo anterior, hay superposiciones desafortunadas en la enfermedad causada por ECC y esta nueva cepa parece exhibir algunas de las peores características de superposición de los miembros del grupo ECC. Por ejemplo, E. coli Se informa que 0104:H4 contiene aproximadamente el 93% del genoma de EHEC y produce la toxina Shiga (Vero); sin embargo, también parece tener la capacidad, como las cepas EAEC, de adherirse bien a las células gastrointestinales.
El brote en Alemania fue el tercero más grande jamás informado para E. coli (alrededor de 4320 personas infectadas) y la más letal (al menos 82 muertos). Además, la mayoría de las cepas aisladas son resistentes a múltiples antibióticos (aminoglucósidos, macrólidos y betalactámicos). La fuente de la infección puede ser brotes de soja contaminados cultivados orgánicamente y luego enviados a muchos restaurantes alemanes. Una gran diferencia en E. coli 0104:H4 de otros E. coli que causan el síndrome urémico hemolítico o SUH (principalmente E. coli 0157:H7) es que el organismo está causando SUH en mujeres adultas jóvenes y otros adultos. A menudo, el SHU causado por E. coli 0157:H7 se observa en niños y ancianos, no en adultos relativamente sanos. Este brote hizo que 850 personas desarrollaran SUH. Esta nueva cepa tenía tres mecanismos causantes de enfermedades (patógenos); 1) toxina Shiga, 2) fimbrias adherentes (pili) y 3) EXPEC (E. coli patógena extraintestinal ). E. coli 0104:H4 puede constituir un nuevo grupo aún sin nombre.
El CDC sugirió las siguientes pautas para E. coli 0104:H4. No se recomienda administrar antibióticos a personas con sospecha de infecciones por STEC hasta que se puedan realizar pruebas de diagnóstico completas y se descarte la infección por STEC. Algunos estudios han demostrado que la administración de antibióticos a personas con infecciones por STEC podría aumentar el riesgo de desarrollar SHU. Sin embargo, la toma de decisiones clínicas debe adaptarse a cada individuo afectado. Puede haber indicaciones para antibióticos en personas con inflamación intestinal severa si la perforación es motivo de preocupación. Cabe destacar que los aislamientos de STEC O104:H4 de pacientes en Alemania han demostrado resistencia a múltiples antibióticos.
Las pautas de los CDC para garantizar una detección y caracterización lo más completa posible de las infecciones por STEC incluyen lo siguiente:
Los beneficios de adherirse a la estrategia de prueba recomendada incluyen diagnóstico temprano, mejores resultados para el paciente y detección de todos los serotipos de STEC.
Todos los pacientes con enfermedad diarreica con toxina Shiga positiva o SUH deben ser informados a los departamentos de salud, independientemente del historial de viajes a Alemania.
En general, todos los grupos de EEC causan enfermedades por alteración de los mecanismos secretores normales de los intestinos, lo que conduce a la diarrea. Como se describió anteriormente, diferentes grupos usan diferentes métodos que finalmente resultan en diarrea; el tipo de diarrea y la intensidad de la enfermedad están relacionados con los mecanismos utilizados por la bacteria.
Muchas personas (la gran mayoría) no necesitan buscar atención médica ya que la mayoría de las infecciones son autolimitadas, a menos que la persona afectada esté inmunocomprometida o sea un niño desnutrido en un país en desarrollo. Porque un número de pacientes son niños; su progreso en la autolimitación de la enfermedad debe observarse cuidadosamente ya que, en algunos casos, pueden deteriorarse rápidamente. Esta es la situación de todos los grupos de la CEE. La mayoría de las personas infectadas, a menos que sean diagnosticadas, ni siquiera sabrán que están infectadas con EEC, ya que muchas enfermedades bacterianas y virales tienen síntomas similares de náuseas, febrícula y diarrea.
Muchos profesionales de la salud sugieren que las personas afectadas busquen atención médica si:
El diagnóstico generalmente se realiza mediante una historia precisa, un examen físico y un análisis de una muestra fecal del paciente. A menudo se hace un diagnóstico presuntivo si la historia del paciente indica una asociación con personas, alimentos o líquidos que se sabe que contienen E. coli 0157:H7 u otras bacterias del grupo EEC; tal diagnóstico presuntivo a menudo se hace durante los brotes de la enfermedad. Sin embargo, en pacientes que requieren hospitalización, se suele buscar un diagnóstico definitivo.
A menudo, el diagnóstico definitivo se realiza mediante el cultivo de E. coli cepas de muestras fecales en medios selectivos (agar sorbitol-MacConkey) cuando las colonias reaccionan con antisuero dirigido contra cepas de antígeno "O" específicas. El medio selectivo y el antisuero ayudan a distinguir E. coli serovares de otros patógenos similares como Listeria , Salmonella y Shigella. Otras pruebas incluyen PCR (reacción en cadena de la polimerasa) y pruebas de inmunofluorescencia para ayudar a identificar la E. coli serovariedad
El CDC ha recomendado (2009) que todos los pacientes evaluados por diarrea adquirida en la comunidad tengan sus muestras de heces analizadas por sistemas de pruebas inmunológicas que detectan todos los tipos de toxinas Shiga, ya que esta prueba probablemente detectará casi todas las bacterias que producen toxinas Shiga, especialmente E. coli 0157:cepas H7. El CDC sugiere que esta prueba es incluso mejor que las técnicas de cultivo bacteriano, pero recomienda que tanto el cultivo como las pruebas inmunológicas se realicen al mismo tiempo. Esto se sugiere desde E. coli que produce toxinas Shiga o similares a Shiga generalmente tienen el potencial de ser muy perjudiciales para la(s) persona(s) infectada(s).
En 2013, la FDA aprobó una nueva prueba que puede detectar y diferenciar entre once patógenos (bacterianos y virales) que incluyen Escherichia coli O157, E coli enterotoxigénica LT/ST, Salmonella ,Shigella y E. coli productora de toxina similar a Shiga stx 1/stx 2) mediante la detección de sus ácidos nucleicos. Estos tipos de pruebas ayudarán a los profesionales de la salud a identificar y diferenciar las muchas causas de la gastroenteritis.
Los métodos de tratamiento inicial son similares para todos los grupos EEC; la hidratación es el tratamiento principal, tanto la hidratación oral como la IV (intravenosa). Sin embargo, pueden ser necesarias medidas de tratamiento adicionales. Si el paciente está infectado con EHEC, no se usan antibióticos a menos que el paciente esté séptico. Los estudios han demostrado que los antibióticos en el grupo EHEC (especialmente con E. coli 0157:H7) inducen a las bacterias que producen la toxina Shiga a aumentar la liberación de la toxina y empeorar la enfermedad y las complicaciones. Además, los investigadores sugieren que otras toxinas que producen E. coli los serovares en otros grupos (EPEC, ETEC y EIEC) pueden no ser ayudados por los antibióticos ya que en algunas raras ocasiones; pueden desarrollar complicaciones similares a las de ECEH.
Aunque algunos casos de diarrea del viajero se han tratado con antibióticos (por ejemplo, sulfametoxazol y trimetoprima [Septra]), en general, los antibióticos pueden reducir los síntomas solo en unas 24/48 horas. EAEC y EAggEC con frecuencia son autolimitantes y muchos de los serovares son resistentes a uno o más antibióticos. Si se toma la decisión de usar antibióticos en cualquier infección por EEC, los investigadores sugieren que la E. coli serovar que causa la infección para determinar la susceptibilidad a los antibióticos.
La mayoría de enterovirulentos E. coli (EEC) las infecciones son autolimitadas; they require no treatment except to keep the person well hydrated (oral hydration). This is especially the case for children and the elderly, who may quickly dehydrate during home care. If the person is unable to stay well hydrated at home, medical care should be sought. Most health care professionals warn people not to treat patients at home with any "left-over" antibiotics or over-the-counter drugs such as diphenoxylate and atropine (Lomotil), because such treatment may make the symptoms worse and cause complications (see complications section).
All of the EEC groups may have complications associated with infection. However, some groups have far fewer and potentially less serious complications than other groups. All of the groups, however, have one potentially serious complication; dehydration. If left untreated, dehydration can lead to multiple organ damage and death. Severe dehydration happens infrequently in developed countries, but in developing countries, the death rate can reach 50% in children (ETEC). In general, in developed countries, ETEC, EAEC and EAggEC group infections have few complications develop.
A relatively frequent complication of EHEC, EPEC and EIEC is blood in the stool. Some individuals will have only a small amount of blood but others may have large amounts and may require a blood transfusion (severe hemorrhagic diarrhea).
However, about 10% of all persons infected with EHEC (usually E. coli 0157:H7) develop some complication. Occasionally, the complication(s) may lead to disability or death. EHEC strains (and sometimes, EIEC group organisms) may produce the serious problems listed below;
Almost every person who gets infected with EEC has touched and eventually ingested either foods or fluids contaminated with EEC bacteria. Numerous outbreaks occur worldwide each year due to a food or fluid source contamination with these organisms; some of the most serious problems are often related to contaminated meat products by the EHEC group. However, the potential sources of EEC group infections are vast. Fortunately, there are guidelines that can help reduce the chance of getting EEC infections.
The following guidelines on preventing EHEC, especially E. coli 0157:H7, are recommended by the CDC, but they are applicable to all EEC groups:
One of the major sources of numerous outbreaks is hamburger meat contaminated with E. coli 0157:H7; such infections have been termed "hamburger disease". Many authors recommend that hamburgers ordered in a restaurant should be "medium or well done," with no pink hamburger meat visible in the middle of the burger. Any "pink" hamburger meat should be cooked until brown to reduce the chance that viable E. coli are still present.
In addition, any food or liquid involved in a recall due to possible E. coli contamination should be disposed of immediately. On August 8, 2010 about I million pounds of beef in California was recalled due to possible E. coli 0157:H7 contamination. In 2010, the FDA has recalled several productions of beef, including material put into dry pet foods due to this organism. Other FDA recalls due to EEC in 2010 included spinach and romaine lettuce.
Some researchers suggest that babies who are breastfed, especially in third world countries, may reduce the infant's exposure to EEC bacteria.
There is controversy about the use of antibiotics to prevent EEC, some physicians suggest the use of rifaximin (Xifaxan); other physicians do not. Data to support such use of the antibiotic is not available. There are no commercially available anti-EEC vaccines available in the US, although vaccine research is ongoing.
Although individuals are frequently uncomfortable with EEC infections, most individuals that live in industrialized countries that get these infections have few if any serious complications. However, people that are immunocompromised and children in developing countries often have complications. Some countries report a death rate in children as high as 50%, with dehydration playing a central role in these deaths due to EEC bacteria. People infected with strains that are highly virulent like E. coli 0104:H4 are at risk for complications and a less favorable prognosis.
People with EHEC group infections (E. coli 0157:H7 is the major serotype) usually (about 90%) have a self-limited disease and the outcome is excellent. However, the prognosis declines, depending on the development of complication(s). Good hydration decreases the chances of complications and improves the outcome. Individuals who develop hemorrhagic diarrhea and are treated promptly have better outcomes with reduced hospitalization. Complications such as HUS and TTP have a wide range of prognosis from good to poor, depending on the overall health of the individual and how quickly the complications are diagnosed and treated. For example, some individuals can recover completely, but others may require IV fluids, plasma exchange, plasma infusion, or dialysis and may have end-organ failure (usually kidney failure) and neurologic problems. A few (about 10%) of TTP patients will die.
Although infrequent, even relatively healthy children and adults have died from EEC infections due to dehydration.
 ¿Todas las enfermedades comienzan en el intestino?
¿Todas las enfermedades comienzan en el intestino?
 El descubrimiento de 100 nuevos genes puede ayudar a la investigación de las enfermedades de la pigmentación
El descubrimiento de 100 nuevos genes puede ayudar a la investigación de las enfermedades de la pigmentación
 Clamidia
Clamidia
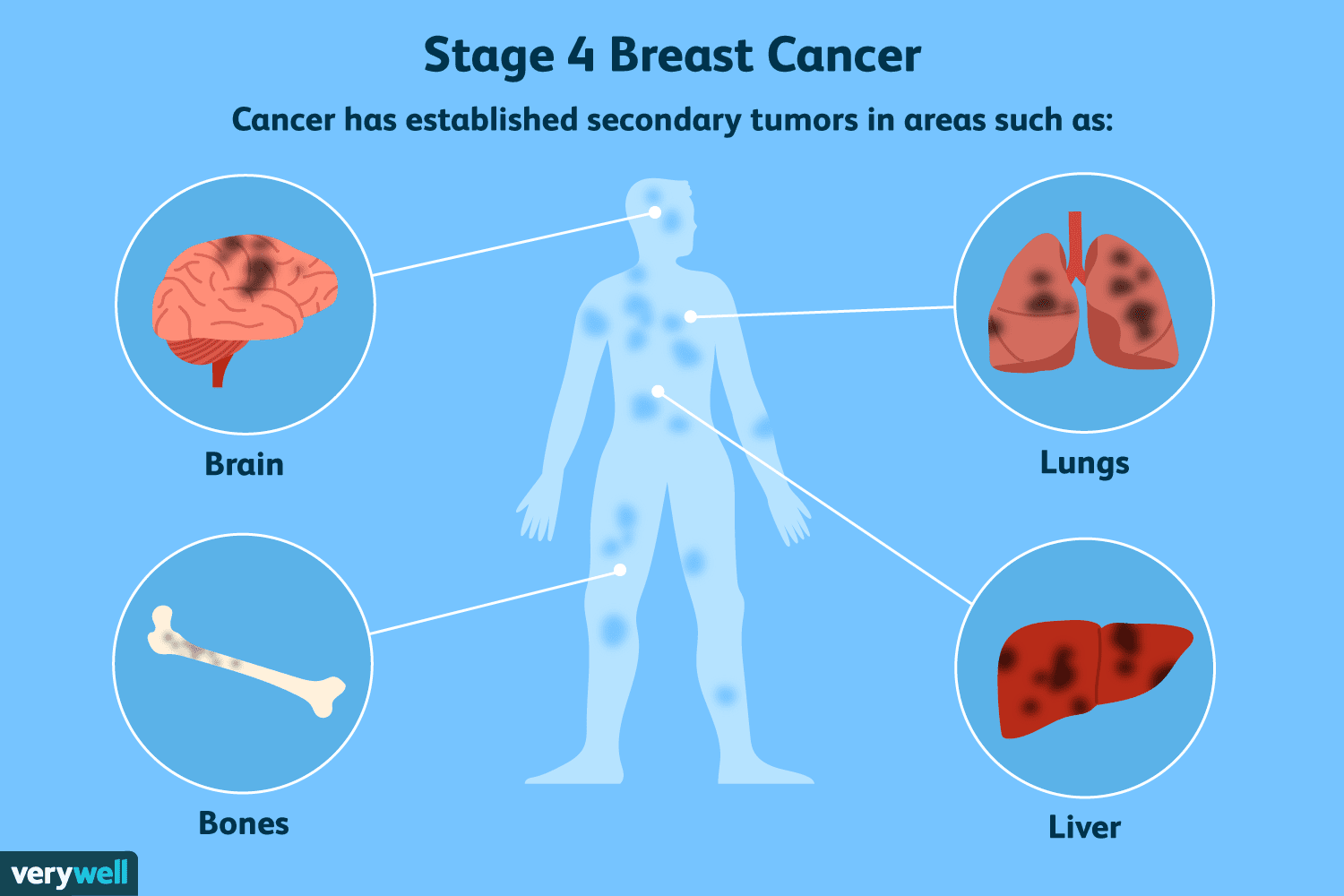 Una descripción general del cáncer de mama en etapa 4
Una descripción general del cáncer de mama en etapa 4
 Enemas:¿una herramienta de salud natural o motivo de preocupación?
Enemas:¿una herramienta de salud natural o motivo de preocupación?
 Un nuevo ensayo muestra una mejor supervivencia para los pacientes con cáncer colorrectal avanzado con mutación BRAF
Un nuevo ensayo muestra una mejor supervivencia para los pacientes con cáncer colorrectal avanzado con mutación BRAF
 ¿Cuánto tiempo se puede dejar colocado un stent biliar?
¿Qué es un stent biliar? Un stent biliar es un tubo colocado quirúrgicamente para mantener abierto el conducto biliar. Un stent biliar es un tubo de plástico o metal que se inserta en un conducto
¿Cuánto tiempo se puede dejar colocado un stent biliar?
¿Qué es un stent biliar? Un stent biliar es un tubo colocado quirúrgicamente para mantener abierto el conducto biliar. Un stent biliar es un tubo de plástico o metal que se inserta en un conducto
 ¿Qué causa la incontinencia?
¿Tiene problemas para llegar al baño a tiempo? ¿Nota problemas como fugas, especialmente al pasar el gas? Si es así, estos son signos de incontinencia fecal o intestinal. Si bien este es un problema q
¿Qué causa la incontinencia?
¿Tiene problemas para llegar al baño a tiempo? ¿Nota problemas como fugas, especialmente al pasar el gas? Si es así, estos son signos de incontinencia fecal o intestinal. Si bien este es un problema q
 ¿Las pruebas de laboratorio poco fiables le están robando el dinero?
¿Alguna vez te has sentido traicionado por la comunidad de salud? Hemos trabajado con muchos clientes traicionados en nuestro programa de consultoría privada 1 a 1. Estos son clientes que gastaron
¿Las pruebas de laboratorio poco fiables le están robando el dinero?
¿Alguna vez te has sentido traicionado por la comunidad de salud? Hemos trabajado con muchos clientes traicionados en nuestro programa de consultoría privada 1 a 1. Estos son clientes que gastaron