Morbus Crohn (CD) und Colitis ulcerosa (UC) gehören zur Familie der entzündlichen Darmerkrankungen (IBD). Sie betreffen verschiedene Teile des Verdauungstrakts, sind aber beide durch anhaltende und chronische Entzündungen gekennzeichnet, die dauerhafte Schäden verursachen können.
Diese Erkrankungen wurden erstmals während der industriellen Revolution in den westlichen Ländern erkannt, und IBD ist seitdem in diesen Ländern immer häufiger geworden.
In den letzten Jahren hat sie in Entwicklungsländern zugenommen, insbesondere in Asien, wo die Urbanisierung schnell voranschreitet und das Folgen eines westlichen Lebensstils immer beliebter wird.
☝️HAFTUNGSAUSSCHLUSS ☝️ Wenden Sie sich immer an Ihren Arzt, wenn Sie unter chronischen oder anhaltenden Verdauungsstörungen leiden.
Es wird angenommen, dass eine genetische Veranlagung in Kombination mit Umweltfaktoren der Kern dieser Krankheiten ist. Bisher deuten Forscher darauf hin, dass negative Veränderungen im Darmmikrobiom, abnorme Reaktionen des Immunsystems und Infektionen erklären könnten, warum manche Menschen mit einer genetischen Veranlagung eine entzündliche Darmerkrankung entwickeln und andere nicht.

Wie schützen Darmbakterien Ihre Gesundheit?
Ein Aufflackern ist durch eine Entzündung gekennzeichnet, die die Schleimhaut des Verdauungstrakts schädigt. Es verursacht Läsionen, die sich in offene Wunden verwandeln können, die heilen und Narbengewebe hinterlassen.
KrankheitVon Schüben betroffener BereichMorbus CrohnGesamter Verdauungstrakt, meist der DünndarmColitis ulcerosaKolon, beginnend am Rektum und sich nach innen bewegendDie häufigsten Symptome von Morbus Crohn und Colitis ulcerosa sind die gleichen. Konsultieren Sie immer einen Arzt, wenn Sie sich Sorgen um Ihre Verdauungsgesundheit machen, insbesondere wenn Sie unter chronischen Schmerzen, Gewichtsverlust und/oder Blutungen leiden.
Häufige SymptomeBauchschmerzenBlutige StühleHäufige, dringende StühleZu den Faktoren, die Schübe auslösen können, gehören das Fehlen von IBD-Medikamenten, die Einnahme von nichtsteroidalen entzündungshemmenden Medikamenten (NSAIDS wie Aspirin und Ibuprofen), Antibiotika, Stressereignisse und bestimmte Arten von Lebensmitteln. Rauchen ist ein Auslöser für Morbus Crohn, aber nicht für Colitis ulcerosa.
Es gibt keine Heilung für IBD, Patienten wechseln zwischen Schüben einer schädlichen Entzündung und Remission, die Phasen mit geringen oder keinen Problemen sind. Es gibt jedoch Medikamente, um die Symptome zu behandeln. Das Erreichen einer langfristigen Remission durch das Erkennen und Vermeiden von Auslösern in Kombination mit Medikamenten ist das Ziel der Ärzte.
☝️TIPP ☝️ Atlas Biomed Tests bewerten die Auswirkungen Ihrer Darmmikroben und -gene auf Colitis ulcerosa und Morbus Crohn.
 Patienten mit Morbus Crohn haben unausgeglichene mikrobiologische Gemeinschaften im Darm
Patienten mit Morbus Crohn haben unausgeglichene mikrobiologische Gemeinschaften im Darm Morbus Crohn kann jeden Teil des Verdauungssystems betreffen. Es verursacht Schäden an Stellen der Darmschleimhaut, was zu einer Malabsorption von Nährstoffen aus der Nahrung führt. Der Dünndarm ist am häufigsten betroffen und Läsionen können jede Schicht der Darmschleimhaut durchdringen.
Studien zeigen, dass Patienten mit Morbus Crohn an Dysbiose leiden. Das bedeutet, dass es messbare negative Veränderungen in der Zusammensetzung ihrer Darmmikroben gibt. Menschen mit Morbus Crohn haben tendenziell weniger Faecalibacterium prausnitzii , nützliche Bakterien, die den Darm vor Entzündungen schützen.
Dysbiose-Merkmale bei Morbus Crohn Forschungsergebnisse Faecalibacterium prausnitzii-Bakterien Weniger bei CD-PatientenEscherichia-coli-BakterienErhöhte DarstellungMikrobiomdiversitätReduziertGemeinschaftsstabilitätReduziertesPilzmikrobiomMögliche DysbioseDie Forscher fanden auch einen höheren Bakteriengehalt in der Schleimhaut der Darmschleimhaut und das Vorhandensein von Bakterien, von denen bekannt ist, dass sie Menschen krank machen. Beispielsweise stellten sie erhöhte Werte von adhäsionsinvasiven Escherichia coli fest die an der Darmschleimhaut haften bleiben und Entzündungen verursachen können.
Wenn Sie sich fragen, wie, lesen Sie weiter. Eine Studie beschrieb diese pathogenen E. coli Da sie in der Lage sind, die Integrität der Darmschleimhaut zu verändern, das mikrobielle Gleichgewicht im Darmökosystem zu stören und Entzündungen zu verursachen, indem sie die Aktivität bestimmter Gene verändern. Das ist beeindruckend und deprimierend zugleich.

Immer mehr Forscher haben die Rolle des Darmmikrobioms bei Morbus Crohn untersucht, in der Hoffnung, Markenmerkmale zu identifizieren, die die Diagnose beschleunigen, sie weniger invasiv machen und auch eine Behandlung ermöglichen könnten.
Autoren der Studie 2017 A microbial signature for Morbus Crohn identifizierten ein spezifisches Dysbiosemuster, das bei der Diagnose dieser Krankheit hilfreich sein könnte. Zu den Biomarkern gehörten „reduzierte Diversität, eine weniger stabile mikrobielle Gemeinschaft und acht [spezifische] mikrobielle Gruppen“.
Interessanterweise wurde auch gezeigt, dass der Darm von Patienten mit entzündlichen Darmerkrankungen das Vorhandensein von Pilzen gegenüber Bakterien im Mikrobiom begünstigen kann. Laut einer Studie aus dem Jahr 2016 gab es eine „ausgeprägte Dysbiose der Pilzmikrobiota“ und ein „dramatisch unausgewogenes Netzwerk“ zwischen Bakterien und Pilzen im Vergleich zum Mikrobiom gesunder Teilnehmer.
 Patienten mit Colitis ulcerosa haben weniger nützliche Bakterien
Patienten mit Colitis ulcerosa haben weniger nützliche Bakterien Colitis ulcerosa betrifft in der Regel nur den Dickdarm (AKA Dickdarm/Darm) und das Rektum. Ja, das ist die letzte gerade Strecke Ihres Darms, die im Anus endet. Die Läsionen betreffen nur die innerste Schicht der Darmschleimhaut, die so genannte Schleimhaut, und verursachen kontinuierliche Schäden (nicht in Flecken), die normalerweise am Rektum beginnen und sich in den Dickdarm ausbreiten.
Forscher in Labors haben erfolgreich Colitis ulcerosa bei Tieren induziert, indem sie ihnen Dysbiose gegeben haben. Und obwohl es nichts Besonderes ist, Tiere krank zu machen, haben diese Untersuchungen etwas Wichtiges ergeben:Bestimmte negative Veränderungen der Darmmikroben könnten der Grund dafür sein, warum manche Menschen CU bekommen und andere nicht.
Offensichtlich war dies eine sehr aufregende Erkenntnis, und so blieben die Forscher in diesem Bereich stecken. Bei der Durchführung von Studien am Menschen entdeckten sie, dass das Darmmikrobiom von Patienten mit Colitis ulcerosa etwa 25 % weniger vielfältig ist als bei gesunden Kontrollpersonen.
Colitis ulcerosa DysbioseForschungsergebnissePathogene BakterienErhöhte Darstellung mehrerer ArtenButryrat-produzierende BakterienReduzierte Firmicutes (F. prausnitzii, Roseburia hominis)Probiotische BakterienReduzierter LactobacillusInteressanterweise scheint es sich um pathogene Bakterien zu handeln, von denen bekannt ist, dass sie Infektionen verursachen, wie Escherichia coli, Clostridium difficile, Helicobacter und Salmonellen (unter anderem) sind eher im Darm von CU-Patienten zu finden. Tatsächlich haben mehrere Studien mögliche Zusammenhänge zwischen diesen Infektionen und einem erhöhten Risiko, diese Krankheit zu bekommen, gefunden.
Studien weisen auch darauf hin, dass niedrigere Konzentrationen mehrerer nützlicher Bakterienarten das Risiko eines Schubs bei Patienten mit Colitis ulcerosa erhöhen können. Zu den Markenzeichen des UC-Mikrobioms gehört eine geringere Repräsentation von Bakterien wie Akkermansia, Faecalibacterium, Eubacterium, Ruminococcus und Phascolarctobacterium .

Patienten in diesen Studien hatten niedrigere Firmicutes-Spiegel Bakterien F. prausnitzii und Roseburia hominis die Butyrat produzieren, eine kurzkettige Fettsäure, die die Zellen der Darmschleimhaut mit Energie versorgt, die Funktion des Immunsystems unterstützt und eine entzündungshemmende Rolle spielt. Einige Untersuchungen weisen sogar darauf hin, dass F. prausnitzii -Spiegel können die Dauer der Remission ohne einen Schub bei Patienten beeinflussen.
Andere Studien zeigen, dass der Gehalt an probiotischen Lactobacillus , ein nützliches Bakterium, variieren zwischen Schüben und Remission bei CU-Patienten. Insbesondere eine Studie fand heraus, dass Patienten mit einem Aufflammen der Colitis ulcerosa signifikant niedrigere Spiegel mehrerer Lactobacillus aufwiesen Arten.
Die Autoren schlagen vor, dass „diese Ergebnisse darauf hindeuten, dass eine Verringerung der intestinalen Lactobacillus-Spezies bei der Auslösung von Colitis ulcerosa wichtig sein könnte.“
Es gibt also noch viel über diese schwächenden Erkrankungen zu lernen, aber es ist klar, dass Darmmikroben in Vergangenheit und Gegenwart eine wichtige Rolle spielen und in Zukunft die Quelle für Behandlungen von Colitis ulcerosa sein könnten.
Was ist Butyrat und warum sollte es Sie interessieren?
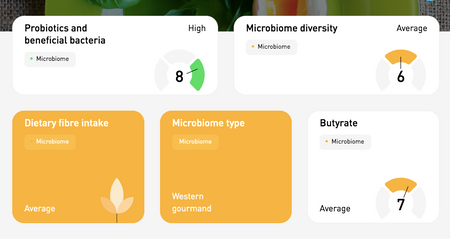
Wenn Sie den Mikrobiom-Test von Atlas Biomed gemacht haben, können Sie auf die Links unten klicken, um auf Ihre Ergebnisse für Morbus Crohn, Colitis ulcerosa und relevante Merkmale wie die mikrobielle Vielfalt im Darm zuzugreifen. Wenn Sie mehr über unsere Technologie erfahren möchten, lesen Sie weiter.
Morbus CrohnEULCERATIVE COLITISMICROBIOME DIVERSITYPROBIOTICS REPORTBUTYRATE PRODUCTIONLEBENSMITTELEMPFEHLUNGENMikrobiomtests, wie wir sie bei Atlas Biomed durchführen, sind die gleichen, die Forscher verwenden, um Studien durchzuführen, über die Sie gelesen haben. Unsere Testergebnisse umfassen Zusammenfassungen aller in Ihrer Probe identifizierten Bakterien und wie sie mit Gesundheit und Krankheitsschutz korrelieren.
Wir haben Lebensmittelempfehlungen entwickelt, die vollständig auf Ihre Ergebnisse zugeschnitten sind. Ziel ist es, die Vielfalt und Fülle nützlicher Arten zu erhöhen, die an der Aufrechterhaltung einer stabilen und gesunden Mikrobiomumgebung beteiligt sind.
Wir haben außerdem kürzlich einen neuen Bericht über probiotische und nützliche Bakterien und maßgeschneiderte Empfehlungen für Lebensmittel und probiotische Nahrungsergänzungsmittel hinzugefügt, die Ihr Darmmikrobiom verbessern können.
Quellen: Die Zöliakie-Epidemie:Warum glutenfrei nicht ausreicht
Am 10. Juni 2005 starb meine Mutter im Alter von 52 Jahren an Krebs … und ich vermisse sie jeden einzelnen Tag. Ich war am Boden zerstört. Es hat mich zerrissen. Es ergab keinen Sinn. Das war nich
Die Zöliakie-Epidemie:Warum glutenfrei nicht ausreicht
Am 10. Juni 2005 starb meine Mutter im Alter von 52 Jahren an Krebs … und ich vermisse sie jeden einzelnen Tag. Ich war am Boden zerstört. Es hat mich zerrissen. Es ergab keinen Sinn. Das war nich
 So wie sich Nationen entwickeln, so können auch Darmerkrankungen
Neueste Verdauungsnachrichten Wenn eine Nierentransplantation fehlschlägt, ist es am besten, es noch einmal zu versuchen Lassen Sie sich Ihr Weihnachtsfest nicht von Sodbrennen ruinieren Nachfrage na
So wie sich Nationen entwickeln, so können auch Darmerkrankungen
Neueste Verdauungsnachrichten Wenn eine Nierentransplantation fehlschlägt, ist es am besten, es noch einmal zu versuchen Lassen Sie sich Ihr Weihnachtsfest nicht von Sodbrennen ruinieren Nachfrage na
 Warum tritt Erbrechen auf? Tipps und Abhilfemaßnahmen, um es zu stoppen
Was bringt Sie zum Erbrechen? Erbrechen ist eine wesentliche Reaktion Ihres Körpers auf Gifte und Toxine. Stoppen Sie das Erbrechen, indem Sie sich regelmäßig die Hände waschen, alte Lebensmittel w
Warum tritt Erbrechen auf? Tipps und Abhilfemaßnahmen, um es zu stoppen
Was bringt Sie zum Erbrechen? Erbrechen ist eine wesentliche Reaktion Ihres Körpers auf Gifte und Toxine. Stoppen Sie das Erbrechen, indem Sie sich regelmäßig die Hände waschen, alte Lebensmittel w