 La pancreatite acuta si sviluppa generalmente all'improvviso e di solito è una malattia a breve termine (da pochi giorni a settimane) che in genere si risolve con un'adeguata gestione medica. La pancreatite cronica, che in genere si sviluppa dopo molteplici episodi di pancreatite acuta, è una condizione a lungo termine che può durare mesi o addirittura diversi anni.
La pancreatite acuta si sviluppa generalmente all'improvviso e di solito è una malattia a breve termine (da pochi giorni a settimane) che in genere si risolve con un'adeguata gestione medica. La pancreatite cronica, che in genere si sviluppa dopo molteplici episodi di pancreatite acuta, è una condizione a lungo termine che può durare mesi o addirittura diversi anni. Qual è la definizione medica di pancreatite?
Come faccio a sapere se ho la pancreatite?
Come testare la pancreatite
Come trattare la pancreatite
Quali sono le complicazioni della pancreatite?
Qual è la prognosi della pancreatite?

Alcuni cambiamenti persistenti nel colore delle feci sono caratteristici di condizioni specifiche come:
 Una donna soffre di un attacco al pancreas.
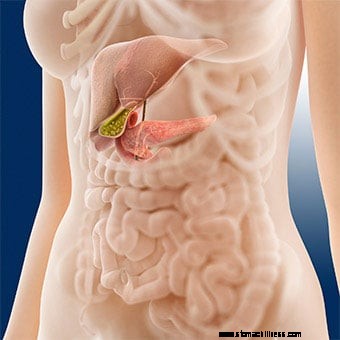
Una donna soffre di un attacco al pancreas. 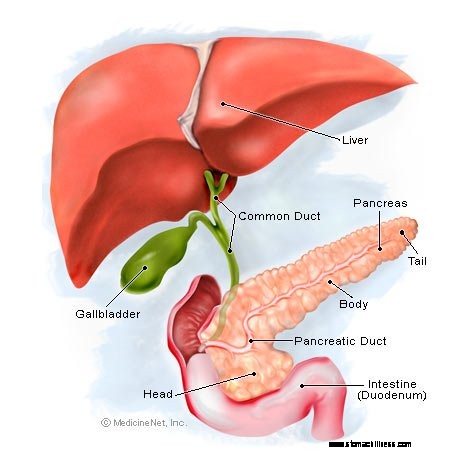 Illustrazione del pancreas
Illustrazione del pancreas La pancreatite è una condizione caratterizzata dall'infiammazione del pancreas.
La pancreatite è classificata come acuta o cronica.
La pancreatite è una condizione che può essere lieve e autolimitante, sebbene possa anche portare a gravi complicazioni che possono essere pericolose per la vita. La forma acuta di pancreatite, nella sua forma più grave, può avere effetti deleteri su molti altri organi del corpo, inclusi polmoni e reni.
 Un paziente che descrive sintomi addominali dolorosi al suo medico.
Un paziente che descrive sintomi addominali dolorosi al suo medico. La pancreatite provoca dolore addominale superiore che può variare da lieve a grave.
Il dolore può manifestarsi all'improvviso o svilupparsi gradualmente. Spesso, il dolore inizia o peggiora dopo aver mangiato, cosa che può verificarsi anche con dolore alla cistifellea o all'ulcera. Il dolore addominale tende ad essere il segno distintivo della pancreatite acuta. Le persone con pancreatite acuta di solito si sentono molto malate.
Segni e sintomi di pancreatite acuta possono includere:
Nella pancreatite cronica può essere presente anche dolore addominale, ma spesso non è così grave e alcune persone potrebbero non avvertire alcun dolore.
Segni e sintomi di pancreatite cronica possono includere:
 Un medico indica un modello del pancreas. Il consumo di alcol e calcoli biliari rappresentano oltre l'80% di tutti i casi di pancreatite negli Stati Uniti.
Un medico indica un modello del pancreas. Il consumo di alcol e calcoli biliari rappresentano oltre l'80% di tutti i casi di pancreatite negli Stati Uniti. Normalmente, gli enzimi digestivi rilasciati dal pancreas non vengono attivati per abbattere grassi e proteine fino a quando non raggiungono l'intestino tenue. Tuttavia, quando questi enzimi digestivi vengono attivati mentre sono ancora nel pancreas, si verificano infiammazione e danni locali al pancreas che portano alla pancreatite.
Le cause della pancreatite includono:
Il consumo di alcol e i calcoli biliari rappresentano oltre l'80% di tutti i casi di pancreatite negli Stati Uniti.
 Esistono numerosi test per diagnosticare la pancreatite, inclusi esami del sangue e studi di imaging.
Esistono numerosi test per diagnosticare la pancreatite, inclusi esami del sangue e studi di imaging. Esistono numerosi test che, da soli o in combinazione, aiuteranno a stabilire la diagnosi di pancreatite.
I livelli di amilasi e/o lipasi sono tipicamente elevati nei casi di pancreatite acuta. Questi esami del sangue potrebbero non essere elevati nei casi di pancreatite cronica. Questi sono solitamente i primi test eseguiti per stabilire la diagnosi di pancreatite, poiché questi risultati sono generalmente prontamente e rapidamente disponibili. Possono essere richiesti altri esami del sangue, ad esempio:
È possibile richiedere una scansione TC (tomografia computerizzata) dell'addome per visualizzare il pancreas e valutare l'entità dell'infiammazione, nonché qualsiasi potenziale complicanza che può derivare dalla pancreatite, come sanguinamento o pseudocisti (una raccolta di liquidi) formazione. La TC può anche rilevare calcoli biliari (una delle principali cause di pancreatite) e altre anomalie del sistema biliare.
L'imaging a ultrasuoni può essere utilizzato per cercare calcoli biliari e anomalie del sistema biliare. Poiché l'ecografia non emette radiazioni, questa modalità è spesso il test di imaging iniziale ottenuto nei casi di pancreatite.
A seconda della causa alla base della pancreatite e della gravità della malattia, possono essere richiesti ulteriori test.
 Un'infermiera che controlla la sacca endovenosa di un paziente.
Un'infermiera che controlla la sacca endovenosa di un paziente. Nella maggior parte dei casi di pancreatite acuta è necessario il ricovero in ospedale, mentre alcuni casi di pancreatite cronica possono essere gestiti in regime ambulatoriale.
A seconda della causa alla base della pancreatite, la gestione può variare per affrontare la causa specifica. In generale, tuttavia, verrà sempre avviato il seguente regime di trattamento per il trattamento della pancreatite.
Il trattamento di prima linea riguarderà:
Se la pancreatite è dovuta a un calcolo ostruente, potrebbe essere necessario un intervento chirurgico per rimuovere il calcolo e/o la cistifellea. Potrebbe essere necessario un intervento anche per trattare una pseudocisti o per rimuovere parte del pancreas interessato.
Se il consumo di alcol è la causa della pancreatite, sarà raccomandata l'astinenza dall'alcol e un programma di riabilitazione dall'alcol.
Se si scopre che un farmaco o un'esposizione chimica è la causa della pancreatite, si raccomanda la rimozione del farmaco o l'esposizione offensiva.
Se i trigliceridi alti sono la causa della pancreatite, il medico può prescrivere farmaci per ridurre i livelli di trigliceridi del paziente.
 Un'infermiera con pillole di farmaci da prescrizione.
Un'infermiera con pillole di farmaci da prescrizione. In generale, il regime di trattamento di cui sopra è il cardine della gestione della pancreatite.
Possono anche essere prescritti antidolorifici e farmaci per controllare la nausea.
In caso di pancreatite cronica, il medico può anche prescrivere integratori di enzimi pancreatici per aiutare l'organismo a digerire determinati nutrienti.
Per le persone con pancreatite, la dieta consigliata è costituita da pasti a basso contenuto di grassi e ricchi di sostanze nutritive. Si raccomanda inoltre un'adeguata assunzione di liquidi per prevenire la disidratazione.
 Un gruppo di medici e infermieri che si consultano con i pazienti in una stanza d'ospedale.
Un gruppo di medici e infermieri che si consultano con i pazienti in una stanza d'ospedale. La pancreatite può essere una malattia pericolosa per la vita con gravi complicazioni. Le complicazioni possono includere:
 Due donne anziane che si esercitano nel parco.
Due donne anziane che si esercitano nel parco. La prognosi della pancreatite dipende da molti fattori diversi, come la condizione sottostante che causa la pancreatite, la gravità della pancreatite e l'età del paziente e i problemi medici sottostanti. I pazienti con pancreatite possono sperimentare di tutto, da una breve malattia autolimitante con un completo recupero a un decorso grave della malattia che può portare a complicazioni pericolose per la vita e alla morte. Se un individuo ha ripetuti episodi di pancreatite acuta, può sviluppare pancreatite cronica, una condizione permanente che può portare a una riduzione della qualità della vita.
 Perché i pazienti COVID-19 hanno più batteri patogeni nel naso
I ricercatori hanno confrontato il microbioma nasale dei pazienti con malattia di coronavirus 2019 (COVID-19), individui sani, e operatori sanitari. Questi studi hanno indicato un aumento del patogeno
Perché i pazienti COVID-19 hanno più batteri patogeni nel naso
I ricercatori hanno confrontato il microbioma nasale dei pazienti con malattia di coronavirus 2019 (COVID-19), individui sani, e operatori sanitari. Questi studi hanno indicato un aumento del patogeno
 Ricetta semifreddo al frutto della passione
Una ricetta semifreddo al frutto della passione super veloce SIBO friendly , questo è ottimo per quei momenti in cui vuoi fare un dessert ma hai poco tempo. Come molti di noi, Rebecca si trova spesso
Ricetta semifreddo al frutto della passione
Una ricetta semifreddo al frutto della passione super veloce SIBO friendly , questo è ottimo per quei momenti in cui vuoi fare un dessert ma hai poco tempo. Come molti di noi, Rebecca si trova spesso
 Che cos'è un'infezione da streptococco?
Fatti sulle infezioni da streptococco di gruppo A (GAS) Figura 1:Foto di Streptococcus pyogenes (GAS). FONTE:CDC Gli streptococchi di gruppo A (GAS) sono batteri gram-positivi a forma sferica ch
Che cos'è un'infezione da streptococco?
Fatti sulle infezioni da streptococco di gruppo A (GAS) Figura 1:Foto di Streptococcus pyogenes (GAS). FONTE:CDC Gli streptococchi di gruppo A (GAS) sono batteri gram-positivi a forma sferica ch