Такое деление острого панкреатита представляется мне более полезным, так как оно основано на характере патологического процесса, изученном при изучении клинической картины, и позволяет предвидеть дальнейшее течение заболевания.
На основании клинических данных наблюдений и литературных данных по острому панкреатиту, я обобщил многочисленные
классификации и для наглядности изобразил это обобщение графически (рис. 19).
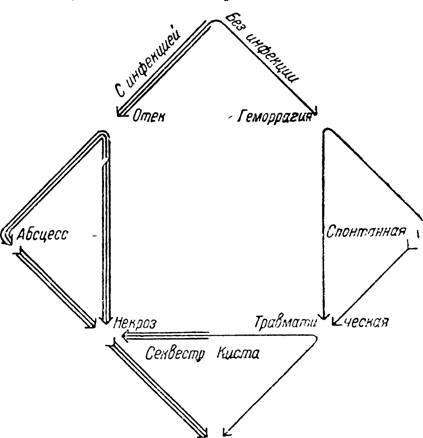
Рис. 19. Этиология и эволюция острого панкреатита (схема).
В на левой половине рисунка показан острый панкреатит, возникающий и протекающий с участием инфекции. Начальная форма изменений поджелудочной железы, отек у некоторых больных переходит в абсцесс и даже в некроз. Стрелки, нанесенные тремя полосками, показывают возможность такого перехода. В результате абсцедирования или некроза железы может образоваться секвестр или аденоцеле, включающее секвестр (указано левой нижней стрелкой). В правой половине рисунка показан острый панкреатит, возникающий без участия инфекции. Основным изменением в таких случаях является кровоизлияние — травматическое или спонтанное (последний вызов — апоплексия железы).
У некоторых больных после кровоизлияния образуется секвестр или киста железы. Стрелка, поставленная одной чертой, показывает возможность таких изменений. Иногда на фоне кровоизлияния развивается инфекция, приводящая к геморрагическому некрозу или к абсцедированию (указано правой нижней стрелкой).
Приведенная схема отражает характер морфологических изменений поджелудочной железы, отмечает участие в некоторых из них микробов и, наконец, показывает динамику поражения железы с возможными переходами одной формы заболевания в другую . Последнее должно помочь в определении прогноза.
 Лихорадка Денге
Лихорадка денге — это переносимое комарами заболевание, которое может вызывать такие симптомы, как мышечная боль, головная боль, лихорадка и сыпь. Факты о лихорадке Денге Лихорадка денге – это заболе
Лихорадка Денге
Лихорадка денге — это переносимое комарами заболевание, которое может вызывать такие симптомы, как мышечная боль, головная боль, лихорадка и сыпь. Факты о лихорадке Денге Лихорадка денге – это заболе
 Роль тучных клеток в нашем здоровье
Тучные клетки — это клетки, находящиеся в соединительной ткани по всему телу как часть нашей иммунной системы. Тучные клетки особенно заметны в тканях нашего тела, которые взаимодействуют с нашим внеш
Роль тучных клеток в нашем здоровье
Тучные клетки — это клетки, находящиеся в соединительной ткани по всему телу как часть нашей иммунной системы. Тучные клетки особенно заметны в тканях нашего тела, которые взаимодействуют с нашим внеш
 Язвенный колит
Язвенный колит - это заболевание, поражающее толстую и прямую кишки. Это вызывает раздражение и воспаление и в конечном итоге приводит к развитию язв на слизистой оболочке толстой кишки. Язвенный коли
Язвенный колит
Язвенный колит - это заболевание, поражающее толстую и прямую кишки. Это вызывает раздражение и воспаление и в конечном итоге приводит к развитию язв на слизистой оболочке толстой кишки. Язвенный коли